Вопросы диагностики, лечения и профилактики газовой гангрены. Лампасные разрезы
Лечение гангрены без ампутации нижних конечностей
В зависимости от степени тяжести гангренозного поражения конечности, врач хирург, у которого наблюдается пациент, проводит первичный осмотр ноги, а затем назначает к сдаче комплекс анализов, дающих возможность подробно узнать о состоянии здоровья больного. На основании этой информации уже формируется курс лечения, который состоит из сильнодействующих антибиотиков, подавляющих активность патогенной микрофлоры, спровоцировавшей некроз мягких тканей ноги, растворов, устраняющих отравляющее действие экзотоксинов, вырабатываемых инфекцией, а также при необходимости выполняется переливание крови. Эта процедура показана в тех случаях, когда существует реальная опасность заражения крови или уже зафиксированы первые признаки осложнения текущей болезни. Даже, если врач хирург принял решение не проводить ампутацию и любой ценой спасти пациенту конечность, то в таком случае все равно придется прибегнуть к хирургической санации тканей с отсечением некротических фрагментов. Лечение это длительное и сложное, требующее выдержки от больного и большой опыт от лечащего врача.
Сколько живут с гангреной без ампутации нижних конечностей?
Продолжительность жизни с гангреной ноги во многом зависит от типа некроза. Если это сухая разновидность гангренозного разрушения тканей, то прожить больной может от 10 до 20 дней, а пациенты с крепким сердцем, иммунной системой и хорошо работающими почками демонстрировали и более продолжительные сроки жизнедеятельности организма. Вся суть только в том, что качество такой жизни критическое и больной человек, если он не получает обезболивающие средства из категории наркотических, просто мучается от сильнейшей боли, которая часто может вызывать шок и наступление остановки сердца.
Влажная разновидность гангрены развивается еще более стремительно и без интенсивной медикаментозной терапии не оставляет пациенту не единого шанса на выздоровление. В данном случае человек сможет прожить без проведения ампутации не дольше 10 дней. За этот период патогенная микрофлора в мягких тканях конечности достигнет своего пика увеличения популяции, трупное разложение плоти станет настолько динамичным, что организм больного просто не сможет справиться с таким объемом токсинов, почки перестанут справляться с функцией очистки крови и наступит летальный исход. Отличие только в том, что если при сухой гангрене болевой синдром присутствует, но он выражен не настолько остро, то мокрый тип гангрены еще более болезненный.
Жизнь при некрозе нижних конечностей возможна только в том случае, если человек ответственно отнесся к своему здоровью, либо является медиком и хорошо ориентируется в симптоматике проявления данного заболевания. При первых признаках болезни он не стал медлить и сразу же обратился за медицинской помощью к врачу хирургу, а доктор в свою очередь, начал терапию участка потенциального некроза — незамедлительно. Только в такой ситуации действительно возможна жизнь с гангреной, ее эффективное лечение и сдерживание процесса прогрессирования болезни, не давая патогенной инфекции поразить все большие участки ноги и завершить процесс распада тканей хирургическим отсечением конечности. Несмотря на все старания медицинского персонала, даже в таком случае потребуется индивидуальный подбор сильнодействующих медикаментов и длительный курс терапии.
Можно ли вылечить гангрену без ампутации и как?
Избавиться от гангрены независимо от ее природы происхождения и разновидности действительно можно, но по статистике полностью излечиться от данного заболевания без потери ноги удается не более, чем 23% пациентам. Это очень низкий показатель благоприятного прогноза и успешность терапии в основном фиксируются в крупных медицинских центрах и больницах, которые оснащены новым диагностическим оборудованием, а в штате лечебного учреждения работают настоящие профессионалы своего дела. На периферии в небольших районных центрах показатели лечения гангрены без ампутации на порядок ниже и в большинстве случаев доктора принимают решение о хирургическом отсечении ноги даже на ранних стадиях развития некроза, чтобы лишний раз не рисковать жизнью пациента.
Рассмотрим более подробно, с помощью каких лекарственных препаратов и методов терапии можно вылечить гангрену нижних конечностей не используя ампутацию, а также изучим отзывы пациентов, которые воспользовались данными вариантами лечения и смогли победить тяжелый инфекционный недуг.
Хирургия сосудов
Этот метод лечения гангрены используется в том случае, если заболевание вызвано закупориванием магистральных кровеносных сосудов, что стало невозможным поступление крови в нижние сегменты конечностей с наступлением сухого или мокрого некроза. В таком случае врач хирург выполняет полосную операцию, вводит в тромбированный сосуд шунт и выполняет операцию шунтирования, тем самым очищая вену или артерию от сгустка крови, который нарушает стабильное кровообращения.
После устранения патологической причины болезни, нижние отделы ноги снова получают кровеносное питание и процесс отмирания клеток прекращается.
Стабилизация уровня глюкозы в крови
 Считается, что в 15% случаев гангрена развивается по той причине, что люди страдают от сахарного диабета 1 типа и при этом не подозревают о наличии у них этого заболевания поджелудочной железы. В связи с этим избыточный уровень кристаллов сахара в крови методично засоряют мельчайшие кровеносные сосуд капилляры, что и становится причиной гангрены. Для того, чтобы избежать ампутации и убрать патологический фактор, способствующий развитию болезни, врач хирург в тесном сотрудничестве с эндокринологом подбирают пациенту необходимый тип дозировку инсулина, дабы поддерживать концентрацию глюкозы в крови на оптимальном уровне. Как только эта причина устранена, пациент сразу же идет на поправку, а рана на конечности постепенно заживает.
Считается, что в 15% случаев гангрена развивается по той причине, что люди страдают от сахарного диабета 1 типа и при этом не подозревают о наличии у них этого заболевания поджелудочной железы. В связи с этим избыточный уровень кристаллов сахара в крови методично засоряют мельчайшие кровеносные сосуд капилляры, что и становится причиной гангрены. Для того, чтобы избежать ампутации и убрать патологический фактор, способствующий развитию болезни, врач хирург в тесном сотрудничестве с эндокринологом подбирают пациенту необходимый тип дозировку инсулина, дабы поддерживать концентрацию глюкозы в крови на оптимальном уровне. Как только эта причина устранена, пациент сразу же идет на поправку, а рана на конечности постепенно заживает.
Интенсивная терапия антибиотиками
В тех клинических ситуациях, когда человек обратился за помощью в поликлинику на ранних стадиях, отличным способом лечения гангрены не прибегая к отсечению конечности является назначение больному курса антибактериальных препаратов широкого спектра действия. Подбирается медикамент индивидуально исходя из того, какой именно вид микробов проник в раневую поверхность и стал причиной столь острого воспалительного процесса с признаками нагноения тканей, а также их трупным разложением. При смешанном типе инфекции, когда диагностируется сразу два и более штаммов бактерий, проводится комбинированное лечение и введение нескольких видов антибиотиков.
Лампасные разрезы
Существует такой вид бактериальной инфекции, как клостридии, которые проживают в почве и в случае попадания в организм человека через раневую поверхность, проникают в глубокие ткани, где отсутствует доступ воздуха. После этого начинается процесс гниения плоти с признаками некроза. Как только в патологический очаг скопления клостридий попадает доступ кислорода, болезнетворная микрофлора сразу же гибнет, нагрузка на иммунную систему сокращается в несколько раз, а больной получает возможность восстанавливаться не только благодаря медикаментозной терапии, но и за счет жизненных ресурсов собственного организма.
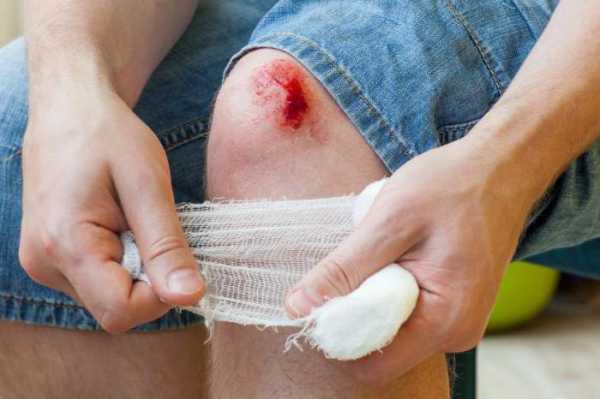
Для этого хирург в условиях операционного зала выполняет лампасные разрезы вокруг воспаленной конечности, проводит санацию раны, отсекает некротические ткани, а после этого устанавливает дренаж, чтобы весь гнойный экссудат и сукровица, образующиеся в процессе гниения конечности, стекали в специальную емкость и не скапливались в организме больного, отравляя его. Это эффективный метод лечения, но он несет в себе риск для жизни больного и существует большая опасность того, что в лампасные раны попадет вторичная инфекция и тогда уже избежать ампутации не удастся.
Местная антибактериальная терапия
 Является еще одним эффективным способом лечения гангренозного некроза тканей конечности без использования ампутации. Для этого больному вводят антибиотики не внутримышечно или внутривенно, как это обычно бывает при формировании общего терапевтического курса, а пациент получает инъекции в подкожную клетчатку непосредственно вокруг очага развития гангрены. Этот способ целесообразно использовать в том случае, если на больной ноге нет признаков трупного разложения тканей.
Является еще одним эффективным способом лечения гангренозного некроза тканей конечности без использования ампутации. Для этого больному вводят антибиотики не внутримышечно или внутривенно, как это обычно бывает при формировании общего терапевтического курса, а пациент получает инъекции в подкожную клетчатку непосредственно вокруг очага развития гангрены. Этот способ целесообразно использовать в том случае, если на больной ноге нет признаков трупного разложения тканей.
Также местное введение антибиотиков позволяет остановить продвижение демаркационной линии, отделяющую больную часть ноги от здоровой. Чаще всего в лечении используются такие антибактериальные средства, как Бицелин, Эритромицин, Биодроксил, Ризолин, Споридекс. Пациенты, прошедшие терапию гангрены с использованием этого способа, отмечают, что метод действительно помогает снизить прогресс некроза, но инъекционные уколы непосредственно в больную ногу доставляют очень сильную боль. Рекомендуем прочесть про развитие половой гангрены Фурнье.
Мази и кремы
Отдельная группа препаратов, которые входят в комплексную схему лечения и дают возможность медикам сохранить больному конечность, избежав необходимости ее хирургического отсечения. Принцип лечения заключается в том, что сверху на кожный покров пораженной гангреной ноги наносится ровный слой антисептической, противовоспалительной и ранозаживляющей мази, активные компоненты которой проникают сквозь плотный эпителиальный слой и достигают непосредственно самого очага воспалительного процесса. Большинство медикаментов данной группы относятся к антибактериальным лекарствам, но только созданных на мазевой основе.
 Наиболее эффективными считаются такие кремы и мази, как: Тетрациклин, Левомицитин, Клиндамицин, Левомеколь, Гентамицин, Эритромицин. Частота обработок пораженной некрозом ноги насыщенная и выполняется через каждые 3-4 часа на протяжении дня. Такая плотность терапевтических манипуляций позволит максимально напитать пораженные ткани нижней конечности и существенно снизить воспалительный процесс, подавить рост бактериальной микрофлоры и способствовать процессу заживления мягких тканей, разрушенных гангреной.
Наиболее эффективными считаются такие кремы и мази, как: Тетрациклин, Левомицитин, Клиндамицин, Левомеколь, Гентамицин, Эритромицин. Частота обработок пораженной некрозом ноги насыщенная и выполняется через каждые 3-4 часа на протяжении дня. Такая плотность терапевтических манипуляций позволит максимально напитать пораженные ткани нижней конечности и существенно снизить воспалительный процесс, подавить рост бактериальной микрофлоры и способствовать процессу заживления мягких тканей, разрушенных гангреной.
Больные, использующие для лечения некротических процессов в ноге кремы и мази, положительно отзываются об этом виде медикамента, так как эффект от его использования очень высокий, а болевые ощущения во время процедурных моментов полностью отсутствуют.
Антисептические растворы
Жидкостные препараты, содержащие в своем составе определенный процент антибактериального компонента, который оказывает местное воздействие на гнойные микробы, вызывающие прогрессирование гангрены. Чтобы избежать ампутации, больному назначают протирание раневых формирований и поверхности ноги, изменившей цвет, такими растворами, как Хлоргексидин с 3 или 16% концентрацией, Фурацилин, Мирамистин, перекись водорода, марганцовка (готовится самостоятельно исходя из того, что медицинский персонал или непосредственно сам больной, если он находится в домашних условиях, растворяет 2-3 кристалла перманганата калия на 1 литр теплой воды). Пациентам, у которых влажная форма гангрены с наличием вскрывшихся язвенных образований, показано не только выполнять протирание конечности, но и промывание воспаленных тканей. Отзывы об этой разновидности терапевтического метода лечения можно отнести к категории положительных, так как степень тяжести воспалительного процесса снижается уже на 2-3 день от начала лечения. Ознакомитесь с показаниями к ампутации при гангрене.
Ванночки из лекарственных трав
Это отдельная категория методов лечения гангрены, чтобы не проводить хирургическое отсечение конечности. Для этого используют целебные отвары из листьев, стеблей и цветов целебных растений. Их можно приобрести в уже готовыми в виде микстуры, либо приготовить самостоятельно. Для этого достаточно купить пачку сушенной ромашки, зверобоя, шалфея, мать-и-мачехи, подорожника или чабреца. Каждая из указанных трав обладает выраженными противовоспалительными, антибактериальными и ранозаживляющими свойствами.
 В чистую металлическую емкость бросают 15 грамм растений указанных видов, заливают 1 литром проточной воды и кипятят на среднем огне в течении 15-20 минут. За этот период все полезные и терапевтические вещества, содержащиеся в лекарственных травах, перейдут в воду и с помощью них можно лечить воспалительные процессы в тканях больной ноги. Полученный отвар добавляется в таз с теплой водой из соотношения 1 литр отвара на 3 литра обычной воды. Пораженную конечность окунают в лечебную жидкость и делают противовоспалительные ванночки.
В чистую металлическую емкость бросают 15 грамм растений указанных видов, заливают 1 литром проточной воды и кипятят на среднем огне в течении 15-20 минут. За этот период все полезные и терапевтические вещества, содержащиеся в лекарственных травах, перейдут в воду и с помощью них можно лечить воспалительные процессы в тканях больной ноги. Полученный отвар добавляется в таз с теплой водой из соотношения 1 литр отвара на 3 литра обычной воды. Пораженную конечность окунают в лечебную жидкость и делают противовоспалительные ванночки.
Рекомендуемое количество процедур – 3-4 раза в день. При этом важно соблюдать обязательное правило, чтобы вода в емкости была не горячей, а именно теплой и не превышала температурные показатели в 38-40 градусов. Только тогда будет достигнут положительный терапевтический эффект. Больные, которые лечили гангрену именно отварами лекарственных трав и смогли избежать ампутации, утверждают, что метод действительно эффективный, но не может быть использован в качестве самостоятельного способа терапии. Лучше его включать в состав общей схемы лечения.
Гормональные препараты
Отдельная группа лекарственных средств, которые также используются с целью лечения гангрены, когда существует реальная возможность снять воспалительный процесс, купировать гниение тканей и тем самым избежать ампутации. Это медикаменты, созданные на основе синтетических гормонов, терапевтические свойства которых заключаются в ускорении метаболических процессов и более интенсивной регенерации клеток тканей. Аналогичное влияние медикаментозные гормоны оказывают и на клетки иммунной системы.
За счет этого в несколько раз повышается сопротивляемость организма по отношению к бактериальной микрофлоре, паразитирующей в пораженной некрозом нижней конечности. Лекарство считается действительно эффективным и позволяет избавиться от гангрены без отсечения конечности, но имеет существенный минус, заключающийся в наличии большого количества побочных эффектов, негативным образом влияющих на гормональный фон больного.
Также на всех стадиях лечения влажной гангрены без ампутации, используется сыворотка АСД 2 и АСД 3 (антисептик стимулятор Дорогова). Последний микропрепарат предназначен для наружной обработки конечности, а первая разновидность лекарства используется для употребления во внутрь. Дозировка и продолжительность терапии определяется исключительно лечащим врачом, так как медикамент полностью пока еще не прошел все клинические испытания.
Рекомендуем прочитать
furunkul.com
Газовая гангрена - причины, симптомы, диагностика и лечение
Газовая гангрена – чрезвычайно тяжелая инфекция, которая является осложнением раневого процесса и вызывается анаэробными (размножающимися без доступа воздуха) микроорганизмами из рода клостридий. Как правило, развивается при обширных ранах с размозжением тканей (рваных, рвано-ушибленных или огнестрельных). Вероятность возникновения увеличивается при массивном разрушении мышц, а также при загрязнении раневой поверхности землей, пылью или обрывками одежды. Газовая гангрена сопровождается отечностью тканей, зловонным отделяемым, отхождением пузырьков газа и выраженной интоксикацией организма продуктами тканевого распада. В случае газовой гангрены показано срочное оперативное лечение - вскрытие раны лампасными разрезами, при быстром прогрессировании процесса производят ампутацию.
Газовая гангрена – это очень тяжелый инфекционный процесс, который развивается в результате инфицирования ран анаэробными бактериями, обитающими в земле и уличной пыли. Особенно предрасположены к возникновению газовой гангрены пациенты с обширными ранами, сопровождающимися массивным размозжением мышечной ткани, возникновением карманов и участков с плохим кровоснабжением.
Причины развития
Заболевание вызывается бактериями из рода клостридий, которые в норме обитают в кишечнике травоядных домашних животных, откуда попадают в землю, уличную пыль, на одежду и т. д. В отдельных случаях обнаруживаются в фекалиях и на коже здоровых людей. Размножаются только в безкислородной среде, но в присутствии кислорода могут длительное время сохраняться в виде спор.
В 90% случаев возбудителем газовой гангрены является Clostridium perfringens, остальные приходятся на долю Cl. histolitycum, Cl. oedematiens, Cl. septicum, Cl. novii, Cl. fallax и т.д. Обычно газовая гангрена развивается в результате обширных размозженных ран и травматических отрывов конечностей, реже – в результате ранений толстого кишечника и попадания инородных тел. В отдельных случаях причиной возникновения могут стать даже небольшие раны (особенно – загрязненные обрывками одежды или частицами почвы).
Симптомы газовой гангрены
Для газовой гангрены характерно раннее бурное начало. Симптомы обычно появляются на 1-3 день после травмы. Ткани вокруг раны отекают, появляется зловонное отделяемое с пузырьками газа. Отек стремительно распространяется на соседние участки, состояние больного быстро ухудшается, отмечаются признаки отравления организма продуктами распада тканей. Без специализированной медицинской помощи смерть наступает в течение 2-3 суток с момента начала болезни.
Особенности местных и общих проявлений зависят от вида возбудителя. Для Clostridium perfringens характерно фибринолитическое, токсико-гемолитическое и некротическое течение, для Clostridium septicum – серозно-кровянистый отек тканей, малое количество выделяемого газа и интенсивное разрушение эритроцитов. Clostridium oedematiens, напротив, образует большое количество газа и при этом также оказывает гемолитическое воздействие на организм. Clostridium histolitycum отличается особой агрессивностью по отношению к живым тканям. Всего в течение 10-12 часов она способна разрушить соединительную и мышечную ткань настолько, что будут видны кости.
Температура тела повышена до 38-40°С, отмечается снижение артериального давления, тахикардия, учащенное дыхание, жажда, озноб, мучительная бессонница, головная боль, ломота в мышцах. Пациент возбужден, говорлив или, напротив, подавлен. Постепенно развивается вначале олигурия (уменьшение количества выделяемой мочи), а затем и анурия (отсутствие мочи). В тяжелых, прогностически неблагоприятных случаях возможно понижение температуры тела и гематурия.
Разрушение эритроцитов становится причиной быстро развивающейся анемии и гемолитической желтухи. В анализах крови выявляется снижение количества эритроцитов, снижение уровня гемоглобина, лейкоцитоз со сдвигом формулы влево и преобладанием юных форм нейтрофилов. К числу наиболее постоянных местных симптомов относится отек окружающих тканей, образование газа, разрушение мышечной ткани и отсутствие классических признаков воспаления.
С учетом местных проявлений выделяют четыре формы газовой гангрены.
Классическая или эмфизематозная форма. Наблюдается умеренный отек, постепенно сменяющийся омертвением тканей с выделением большого количества газа. Гной отсутствует. Раневая поверхность сухая, выявляются обширные очаги некроза. Грануляций нет, на дне виднеется омертвевшая серо-зеленая, не кровоточащая мышечная ткань с трупным запахом. При надавливании из раны выделяется газ и сукровичная жидкость. Кожа в зоне поражения холодная, бледная, покрытая буроватыми пятнами. По мере прогрессирования инфекции боли в ране сначала резко усиливаются, затем чувствительность теряется. Пульс на периферических артериях исчезает, конечность приобретает бурую окраску и омертвевает.
Отечно-токсическая форма. Сопровождается обширным, быстро распространяющимся отеком, нарастающим буквально в течение каждой минуты. Рана без гнойного отделяемого, газ выделяется в малых количествах или отсутствует. Из-за быстро нарастающего отека мышцы сдавливаются и выбухают из раны. Подкожная клетчатка зеленоватая, желеобразная, мышечная ткань бледная, кожные покровы вокруг раны холодные, блестящие, резко напряженные. По мере развития воспаления периферический пульс исчезает, конечность становится бурой, развивается омертвение.
Флегмонозная форма. Протекает более благоприятно, может быть развиваться на ограниченном участке. Отек окружающих тканей умеренный или незначительный, на дне раны – розовые мышцы с участками некроза. Из раны выделяется гной и пузырьки газа. Кожа вокруг раны теплая, без пятен. Пульс на периферических артериях сохранен.
Гнилостная или путридная. Развивается в результате симбиоза анаэробных и гнилостных микроорганизмов. В отличие от других форм чаще возникает не на конечностях, а на туловище. Характеризуется молниеносным течением с бурным распадом тканей. Инфекция быстро распространяется по клетчаточным пространствам, вызывая омертвение клетчатки, мышц и фасций. Из раны выделяется газ и зловонное гнилостное отделяемое с кусочками разрушенных тканей. Присоединение гнилостной инфекции обуславливает разрушение стенок сосудов, поэтому при этой форме газовой гангрены часто наблюдаются вторичные кровотечения.
Диагностика газовой гангрены
Диагноз выставляется на основании клинической картины и подтверждается дополнительными исследованиями. При изучении раневого отделяемого под микроскопом обнаруживаются клостридии. Рентгенологическое обследование подтверждает наличие газа в тканях.
В процессе дифференциальной диагностики исключают фасциальную газообразующую флегмону, при которой не наблюдается разрушения мышц.
Лечение газовой гангрены
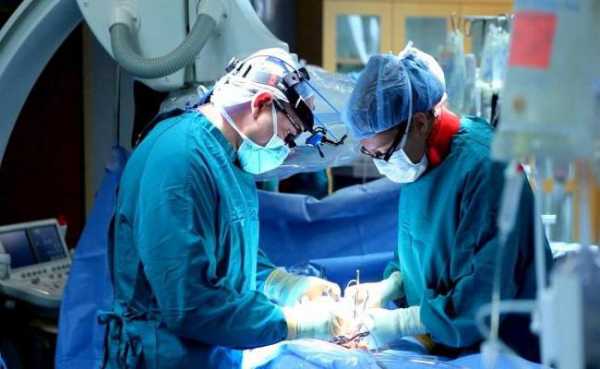
Лечение включает в себя неотложное оперативное лечение в сочетании с активной общей терапией. Рану широко вскрывают лампасными разрезами (широкими продольными разрезами на протяжении всего сегмента, включающими в себя разрез кожи, подкожной клетчатки и собственной фасции). Все нежизнеспособные ткани иссекают, рану промывают раствором перекиси водорода. При наличии подозрительных участков на соседних сегментах там также производят лампасные разрезы.
Раны обязательно оставляют открытыми и рыхло дренируют марлей, пропитанной раствором марганцовки или перекиси водорода. В течение первых 2-3 суток перевязки производятся 2-3 раза в день, в дальнейшем – ежедневно.
При быстром прогрессировании, вовлечении в процесс всех мягких тканей и омертвении конечности выполняется ампутация или экзартикуляция. Ампутация проводится гильотинным способом, с отсечением всех слоев на одном уровне. Рану оставляют открытой, на культе выполняют лампасные разрезы, раны дренируют, используя марлю, смоченную в растворе перманганата калия или перекиси водорода.
Сразу после постановки диагноза начинают массивную инфузионную терапию с использованием плазмы, альбумина, растворов белков и электролитов. При анемии проводят переливание крови. Антибиотики вводят в высоких дозах внутриартериально или внутривенно. В послеоперационном периоде пациентам назначают гипербарическую оксигенацию. Выполняют внутривенное введение противогангренозной сыворотки. При установленном возбудителе используют моновалентную сыворотку, при неустановленном – поливалентную.
Профилактика газовой гангрены
Основным средством профилактики газовой гангрены является адекватная своевременная первичная обработка раневой поверхности и назначение антибиотиков широкого спектра действия. В процессе обработки должны быть иссечены все нежизнеспособные ткани, а также дно и края раны. Следует помнить, что антибиотикотерапия обязательна при любых обширных ранах, особенно – обильно загрязненных и сопровождающихся размозжением тканей. Профилактическое использование противогангренозных сывороток недостаточно эффективно и может стать причиной развития анафилактического шока.
Пациентов с газовой гангреной изолируют, выделяют им отдельный сестринский пост, перевязочный материал немедленно сжигают, инструменты и белье подвергают специальной обработке. Споры клостридий обладают высокой устойчивостью к кипячению, поэтому инструмент следует обрабатывать в условиях повышенного давления в паровом стерилизаторе либо в сухожаровом шкафу. Любые медицинские мероприятия необходимо проводить в резиновых перчатках, которые по окончании процедуры сжигают или погружают в дезинфицирующий состав (лизол, карболовую кислоту, хлорамин).
www.krasotaimedicina.ru
Лампасные» разрезы до кости по боковой поверхности конечности или «подкожная» фасциотомия из небольших разрезов при СДС не применяются.
Количество просмотров публикации Лампасные» разрезы до кости по боковой поверхности конечности или «подкожная» фасциотомия из небольших разрезов при СДС не применяются. - 677
Хирургическая тактика при синдроме длительного сдавления
Таблица 7.3
| Клинические признаки | Диагноз | Лечение |
| Отек конечности умеренный, пульсация артерий и чувствительность снижены Напряженный отек конечности; отсутствие пульсации периферических артерии; похолодание кожи, снижение или отсутствие всех видов чувствительности и активных движений Отсутствие чувствительности, контрактура группы мышц (в пределах футляра) или всего сегмента конечности. При диагностическом рассечении кожи — мышцы темные или обесцвеченные, желтоватые, при надрезе не сокращаются и не кровоточат Дистальнее демаркационной линии конечность бледная или с синими пятнами, холодная, со сморщенной кожей или опушенным эпидермисом; чувствительность и пассивные движения в дистальных суставах полностью отсутствуют | Угрозы жизнеспособности конечности нет Компартмент-синдром (синдром повышенного ппутрифутлярного давления) Ишемический некроз группы мышц или всего сдавленного участка конечности Гангрена конечности | Лечение консервативное, крайне важно наблюдение за состоянием конечности Показана открытая фасциотомия Показано иссечение некротизированпых мышц. При обширном некрозе — ампутация конечности Показана ампутация конечности |
При признаках компартмент-синдрома(напряженный отек конечности с отсутствием пульсации периферических артерий, похолодание кожи, снижение или отсутствие чувствительности и активных движений в дистальных суставах) показана широкая открытая фасциотомия.
Она выполняется из двух-трех продольных разрезов кожи (над каждым костно-фасциальным футляром) длиной не менее 10-15 см каждый со вскрытием футляров длинными ножницами на протяжении всего сегмента конечности. Раны после фасциотомии не зашиваются, т. к. при значительном тканевом отеке это может ухудшить кровообращение, а закрываются салфетками сводорастворимой мазью. Иммобилизация гипсовыми лонгетами.
Показания к фасциотомии при СДС не должны расширяться, т. к. разрезы являются воротами для раневой инфекции. При отсутствии признаков компартмент-синдрома осуществляется динамическое наблюдение за состоянием конечности.
В случае выявления некроза отдельных мышц или мышечных групп конечности выполняется их иссечение - некрэктомия.
Нежизнеспособные сегменты конечности с признаками сухой или влажной гангрены, а также ишемического некроза (мышечная контрактура, полное отсутствие чувствительности, при диагностическом рассечении кожи - мышцы темные или, напротив - обесцвеченные, желтоватые, при надрезе не сокращаются и не кровоточат) - подлежат ампутации выше уровня границы сдавления, в пределах здоровых тканей. При наложенном жгуте ампутация выполняется над жгутом.Боковые разрезы на формируемой культе конечности используются для контроля жизнеспособности вышележащих тканей. Обязательна широкая подкожная фасциотомия культи конечности. Первичный шов на культи конечностей не накладывается ввиду угрозы анаэробной инфекции и высокой вероятности образования новых очагов некроза.
При сомнении в нежизнеспособности конечности относительным показанием к срочной ампутации может стать нарастание эндотоксикоза и олигоанурии.
Раненым с СДС любой степени тяжести в связи с реальной угрозой ОПН и крайне важно стью проведения специфических методов детоксикации показана срочная эвакуация по назначению. Предпочтительно эвакуировать таких раненых воздушным транспортом с обязательным продолжением интенсивной терапии во время полета.
Специализированная медицинская помощьраненым с СДС оказывается в одном из хирургических госпиталей ГБ (ВПХГ или ВПТрГ), где дополнительно развертывают отделение экстракорпоральной детокси-кации и гемодиализа, усиленное соответствующими специалистами с оборудованием и расходными материалами.
Интенсивная терапия при СДС включает коррекцию устойчивой анемии (переливание эритроцитарной взвеси), восполнение потерь белка (замороженная плазма, 10% раствор альбумина, высококалорийное зондовое энтеральное питание), борьбу с метаболическим ацидозом (4% раствор гидрокарбоната натрия) и расстройствами системы гемостаза (гепарин).
При СДС легкой степени с незначительным эндотоксикозом осуществляется инфузионная терапия со стимуляцией диуреза, при возможности - оксибаротерапия.
Развитие СДС средней степени со значимыми признаками эндотоксикоза, но сохраненной функцией почек, является показанием к раннему применению методов экстракорпоральной детоксикации (плазмафереза, гемосорбции и т. д.).
При неэффективном лечении ОПН у раненых с СДС средней степени и при СДС тяжелой степени с развитием анурии (безуспешная стимуляция диуреза на протяжении 12 часов), гиперкалиемии (более 6 ммоль/л), нарастании уремической интоксикации (мочевина более 25-30 ммоль/л, креатинин более 0,5-0,7 ммоль/л), некорригируемые ацидоз и гипергидратация организма - требуется срочное выполнение гемодиализа.
Хирургическая тактика при СДС осуществляется по вышеизложенным принципам (см. табл. 7.3). Последующее местное лечение поврежденных конечностей состоит в повторных ревизиях ран, не-крэктомии очагов вторичного некроза, остановке аррозивных кровотечений, реампутациях. Прогрессирующий инфекционный процесс в обширных гнойно-некротических ранах на фоне тяжелого сепсиса может привести к крайне важно сти ампутации конечности по вторичным показаниям. Выявить скрытые очаги некроза (при позиционном сдавлении), являющиеся источниками эндотоксикоза, помогает ультразвуковое обследование.
Летальность при СДС тяжелой степени и развившейся ОПН достигает 80-90%. При средних и легких формах СДС прогноз для жизни относительно благоприятный.
С учетом длительных сроков лечения и плохих функциональных результатов при СДС средней и тяжелой степени, эти раненые после относительной стабилизации состояния переводятся в ТГМЗ.
Контрольные вопросы
1. Назовите общие характерные черты патогенеза синдрома длительного сдавления (СДС), позиционного синдрома и синдрома рециркуляции.
2. Что является причиной развития острой почечной недостаточности при СДС?
3. Поражение какого внутреннего органа наиболее характерно для развития СДС?
4. Назовите причину гиперкалиемии при СДС?
5. Какие изменения рН крови характерны для СДС - алкалоз или ацидоз? Обоснуйте ответ.
6. В каких случаях наложенный раненому жгут перед освобождением из-под завала оставляют на весь период эвакуации?
7. Какие раненые с СДС на этапе оказания квалифицированной помощи бывают отнесены к категории агонирующих?
8. Что является причиной развития компартмент-синдрома? Перечислите клинические проявления этого синдрома.
9. Какой метод лечения показан при развитии анурии у пораженных с СДС - гемосорбция или гемодиализ? Обоснуйте ответ.
10. Какая операция показана при развитии у пораженного с СДС компартмент-синдрома - фасциотомия или ампутация конечностей? Почему?
referatwork.ru
Возбудитель газовой гангрены. Диагностика и способы лечения болезни
Анаэробная газовая гангрена – это инфекционное заболевание, которое возникает на фоне размножения и роста бактерий рода клостридий в мягких тканях человека, чаще всего на конечностях. Возбудитель попадает в организм при нарушении покровов кожи.
Определение
Поражение считается тяжелой хирургической патологией, которая формируется из-за анаэробной инфекции в ране, что и приводит к значительному некрозу тканей. Болезнь опасна обширным токсическим воздействием на организм, которое даже приводит к летальному исходу, если вовремя не оказать медицинскую помощь. Из-за жизнедеятельности микроорганизмов в ране появляется большое количество газа, который собирается в виде пузырьков внутри мягких тканей.
Возбудители
Газовая гангрена может появиться из-за попадания в рану определенных микроорганизмов, которые поражают конечности и приводят к отмиранию тканей.
Cl. perfringens – это крупные и неподвижные полиморфные палочки, из-за которых формируются овальные споры. Они размещаются субтерминально и образуют в организме своеобразную капсулу. Микробы обладают слабовыраженными протеолитическими свойствами и вырабатывают большой набор сахаролитических ферментов. В результате происходит сбраживание сахара с дальнейшим образованием газа и кислоты. Патогенная инфекция делится на шесть сероваров (А, В, С, D, E, F), имеющих разнообразные некротические характеристики. Клостридии «А» являются первостепенными возбудителями газовой гангрены и формируют заболевание в 70–80 % случаев. Споры могут выдерживать температуру поражения в 100 °С от 1 до 6 часов.
Cl. novyi – это крупные и толстые грамположительные подвижные палочки, которые формируют овальные споры, а внутри располагаются без капсул и субтерминально. Имеют слабые протеолитические характеристики. Сахаролитические свойства выражаются менее активно. Насчитывается четыре серовара (А, В, С, D), которые могут выделять различные по антигенным характеристикам токсины, обладающие гемолитическими и некротическими свойствами. Споры устойчиво реагируют на различные факторы внешней среды и переживают кипячение на протяжении нескольких часов, в почве могут находиться 7-8 лет в активной форме.
Cl. Septicum – это полиморфные, подвижные и грамположительные палочки, которые образуют овальные споры, не формируют капсул и располагаются субтерминально. Этот возбудитель газовой гангрены имеет слабовыраженные сахаролитические и протеолитические свойства. Обладает шестью серологическими типами (А, В, С, D, E, F), выделяет некротические, летальные и гемолитические токсины.
Cl. Histolyticum - это небольшие, подвижные и грамположительные палочки, которые формируют споры без образования капсул. Имеют сильные протеолитические свойства. Занимаются выработкой экзотоксина, который приводит к некротическому и летальному исходу. Эти характеристики формируются из-за выделения таких ферментов, как гиалуронидазы, коллагенозы и лецитиназы.
Причины
Газовая гангрена вызывается палочками семейства клостридий, которые часто обитают в кишечнике травоядных животных и оттуда попадают в грунт, на одежду и уличную пыль. В отдельных случаях возбудитель может находиться на коже и в фекалиях здоровых людей. Размножаются микроорганизмы только в бескислородной среде, но если попадает на них воздух, то они сохраняются длительное время в виде спор, а при благоприятных обстоятельствах снова активизируются и становятся опасными.
Чаще всего патология развивается вследствие размноженных, обширных ран и травматических обрывов конечностей, реже – вследствие поражений толстого кишечника после попадания посторонних тел. В некоторых ситуациях признаки газовой гангрены могут появиться из-за небольших порезов, загрязненных частицами почвы и обрывками одежды.
Как развивается
Клостридий широко разнесен во внешней среде, а также в почве, где существует в виде спор и проникает в организм человека посредством ссадин и царапин, если их вовремя не обработать. Основными факторами развития анаэробной инфекции газовой гангрены являются следующие показатели:
- Часто ситуация возникает при нарушении оксигенации и при плохом сообщении полости и внешней среды. Также поражение формируется при длительном ношении кровоостанавливающего жгута на конечностях при ранении магистрального сосуда и у пациентов, у которых присутствует хроническая артериальная недостаточность.
- Благоприятным фоном выступает наличие значительной массы ушибленных и разможенных тканей, а также факторов, которые понижают сопротивляемость организма.
- Возбудитель газовой гангрены активизируется при образовании положительных анаэробных условий. Микроорганизмы начинают энергично размножаться и формировать токсины, которые оказывают повреждающее действие на ткани, а также способствуют быстрому распространению некроза.
- Из-за сахаролитической функции рушится гликоген, а пролетическое действие приводит к расплавлению и разрушению белков.
- Клостридии отличаются образованием отеков и газов.
- Из-за действия токсина формируется тромбоз артерий и вен, происходит паралич и разрушение проницаемости сосудов.
- Ферментные элементы крови и плазма поступают в зону некроза, чем вызывается быстрое поглощение бактериальных токсинов, а продукты распада приводят к тяжелой степени интоксикации.
- Инкубационный период составляет от пары часов до 2-3 недель. В среднем это время занимает 1-7 дней, и чем срок короче, тем неблагоприятнее и тяжелее течение и прогноз.
Клостридии выделяют состоящие из нескольких фракций экзотоксины, обладающие местным и системным влиянием, к которым относят:
- лецитиназу С – имеет гемолитическое и некротическое действие;
- коллагеназу – блокирует белковые структуры;
- гемолизин – оказывает кардиотоксическое и некротизирующее влияние;
- фибринозолин;
- гиалуронидазу – является фактором проникновения бактерии;
- гемагглютинин – ингибирует образование фагоцитоза;
- нейраминидазу - нейтрализует иммунные рецепторы на эритроцитах.
Симптомы
Специфическим признаком считается крепитация – при пальпации можно ощутить похожие на хруст снега звуки. Чаще всего начало заболевания проходит бурно со значительным развитием тяжелой интоксикации. Классическими симптомами газовой гангрены являются:
- выраженный отек, проходящий без гиперемии;
- пузыри, в которых находятся геморрагические составы, а еще наблюдаются зеленые пятна на коже;
- значительные распирающие боли;
- массовый некроз мышечных и соединительных тканей;
- понижение температуры;
- формирование мутного экссудата негнойного проявления, сопровождающегося неприятным запахом;
- скопление газов.
Для анаэробной инфекции типично быстрое усиление местных симптомов газовой гангрены, а также распространенные процессы по всей области конечности. По истечении нескольких суток, как правило, начинает присоединяться и аэробная микрофлора, сопровождающаяся гнойной инфекцией.
Стадии
- Ранняя. В этот период пациенты жалуются на боли. Рана выглядит сухой с появившимся грязно-серым покрытием. Некроз проходит практически без отделяемого или незначительного количества коричневатой экссудации. Присутствует небольшой отек возле раны, кожный покров имеет бледный с легкой желтушностью оттенок.
- Стадия распространения. При ней прогрессирует процесс газообразования и отека. Боль приобретает распирающие свойства. Возбудитель газовой гангрены начинает убивать ткани, они получают безжизненный и сухой вид, мышцы выглядят хрупкими, тусклыми и обескровленными. Желтушный окрас эпидермиса распространяется далеко от раны.
- На этом этапе конечность становится холодной, в ней не обнаруживается периферическая пульсация, нарушается ее чувствительность, и прекращается боль. Покровы приобретают бледность, а место поражения значительно увеличивается в размерах. Газы и отеки распространяются на туловище, наблюдаются пузыри с геморрагическим или бурым экссудатом. Рана неживая, а мышцы в ней выглядят, как вареное мясо. Из глубины поражения возможно кровянисто-гнойное выделение.
- Сепсис. В проблемной зоне собирается гной, наблюдается выраженная интоксикация и метастатические очаги.
Классификация
Выделяют три основные формы:
- клостридиальный миозит – характеризуется локальным поражением мышц;
- клостридиальный целлюлит – преимущественно разрушается подкожная жировая клетчатка и соединительные ткани;
- смешанная форма.
Диагностика
В первую очередь необходимо провести клиническое обследование и выявить анамнез заболевания:
- в ране практически отсутствует гной;
- присутствует черный окрас и крепитация пораженного места;
- под давлением формируются смещающиеся пузырьки газа;
- мышцы выглядят, как вареное мясо;
- несмотря на такое тяжелое течение патологии, повышение температуры практически отсутствует.

При проведении рентгена присутствует характерная пористая мускулатура. Диагностика газовой гангрены предполагает также лабораторные исследования. Материалом служат элементы некротизированной ткани, обрывки одежды, отечная жидкость, кровь и частицы земли. Бактериологический метод состоит из посева на кровяной агар Вильсона-Блера, на среду Китта-Тароцци и идентификации распределившихся культур.
Лечение
Для терапии пациент обязательно изолируется в отдельной палате с поддержанием санитарно-гигиенического режима. В помещении нужно исключить вероятность контактного распространения возбудителя газовой гангрены. Требуется производить адекватную и своевременную дезинфекцию медицинского оборудования, перевязочного материала и туалетных принадлежностей.
Комплекс мероприятий включает следующие пункты:
- своевременная и постоянная хирургическая санация раны;
- предупреждение распространения и размножения бактерий производится при помощи оксигенации, применяются антибактериальные средства и специфические сыворотки;
- корректируются изменения функций органов и всех систем с применением антикоагулянтной и инфузионной терапии, иммуностимуляции и иммунокоррекции;
- пути передачи газовой гангрены блокируются при помощи нейтрализации циркулирующего токсина благодаря введению специфических анатоксинов и применению методов экстракорпоральной детоксикации.
Оперативное вмешательство может быть показано в трех случаях.
- Если присутствовало широкое разделение пораженных тканей, а именно «лампасные» разрезы со вскрытием фасциальных влагалищ до кости и апоневрозов. Все мероприятия выполняются для адекватной аэрации раны и устранения отечной жидкости, так как в ней содержится большое количество токсинов.
- Если присутствует иссеченное поражение мышц.
- Когда проводится ампутация конечностей выше уровня визуально находящихся жизнеспособных тканей без использования процедуры наложения первичных швов.
Для того чтобы улучшить процесс оксигенации, который так необходим для лечения заболевания, назначаются процедуры в барокамере, где кислород подают под сильным и целенаправленным давлением, благодаря чему он лучше проникает в ткани. Внутривенно требуется вводить противогангренозную сыворотку. Она предварительно разводится пополам с подогретым физиологическим раствором. Антибактериальная терапия проводится при клостридиальной инфекции только значительными дозами пенициллина (20-30 млн ЕД за сутки внутривенно).
Длительность лечения зависит от медицинской картины выздоровления пациента. Если присутствует стремительно развивающийся некроз с резким ухудшением состояния, то требуется своевременная ампутация. Операция проводится только для сохранения жизни, так как заражение быстро распространяется, и человек может погибнуть.

Уже известно, как передается газовая гангрена и как она быстро распространяется, поэтому так важно ее оперативное лечение. Многие врачи рекомендуют использовать комплексную методику. Более эффективным методом считается использование комбинации аминогликозидов и пенициллинов, аминогликозидов и цефалоспоринов. Широко употребляются лекарственные средства, избирательно действующие на анаэробы, а именно «Хлорамфеникол», «Метронидазол», «Клиндамицин», «Рифампицин», «Карбенициллин».
Применение серотерапии заключается во внедрении противогангренозных сывороток. В одной ампуле содержатся анатоксины против основных видов возбудителей, которые активно нейтрализуются, тем самым возвращая тканям инициативную деятельность. Если присутствуют случаи обширных повреждений или выраженные загрязнения раны, то требуется обязательное введение поливалентной сыворотки в средней поддерживающей дозе 30 000 ME.
Профилактика газовой гангрены
При различных поражениях основным действием для предотвращения заболевания является своевременное обеззараживание раны, а еще накладывание повязки для предостережения вторичного загрязнения поверхности.
Также рекомендуется в первые несколько часов ввести противостолбнячную и противогангренозную сыворотку, если присутствует колотая, глубокая, резаная или загрязненная рана. Когда накладывается жгут, то рядом необходимо обозначить время процедуры, а также, если есть надобность в длительном транспортировании пациента в стационар, каждые два часа расслаблять повязку для возобновления поступления крови в дистальную часть конечности. Записку требуется обновлять после каждой процедуры. Далее нужно проводить своевременное проведение полного объема хирургического лечения мягких тканей и костей.
fb.ru
Газовая гангрена, фото и лечение. Возбудитель газовой гангрены
Газовая гангрена – заболевание чрезвычайно опасное, имеющее острое течение и требующее оперативного лечения. Развивается газовая гангрена при попадании инфекции в открытую рану, причем, чем больше повреждены и раздроблены ткани, тем благоприятнее среда для роста микроорганизмов. Источник газовой гангрены – анаэробные, размножающиеся без воздуха, бактерии, которые относятся к роду клостридии. Газовой гангрены следует опасаться жертвам тяжелых аварий, обморожений, и тем, кто получил серьезные размозжения мягких тканей, особенно, если после травмы рана была загрязнена землей, пылью или обрывками одежды.
Газовая гангрена: источник инфекции
Развитие газовой гангрены провоцируют микроорганизмы Clostridium perfringens, Clostridium novii, Clostridium septicum, Clostridium oedematiens, Clostridium fallax ,Clostridium histolitycum. В норме они «живут» в кишечнике у домашних травоядных животных, с их фекалиями вышеперечисленные микроорганизмы попадают в землю, иногда обнаруживаются даже на коже и одежде у здоровых людей. После серьезной травмы, когда у человека имеется обширная открытая рана, и в эту рану попадает инфекция, начинает стремительно развиваться газовая гангрена.
Признаки газовой гангрены. Как она развивается?
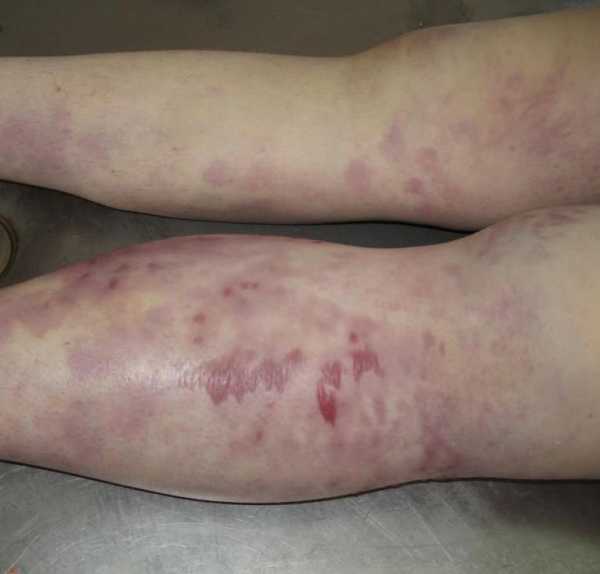 Газовая гангрена начальная стадия: фотоСимптомы газовой гангрены проявляются в первый день после занесения инфекции, реже — на второй или третий день. Если не принять меры в ближайшее время – смерть наступает через несколько дней после инфицирования.
Газовая гангрена начальная стадия: фотоСимптомы газовой гангрены проявляются в первый день после занесения инфекции, реже — на второй или третий день. Если не принять меры в ближайшее время – смерть наступает через несколько дней после инфицирования.
Вокруг раны стремительно возникает отек, пораженные ткани выделяют пузырьки зловонного газа, больного мучают симптомы интоксикации (головная боль, озноб, тошнота, рвота). Постепенно гангрена захватывает здоровые участки ноги, цвет кожи меняется на бурый, иногда с пятнами, ткани постепенно отмирают, а дно раны в некоторых случаях принимает зеленоватый оттенок. От места некроза исходит трупный запах, при надавливании пузырьки газа выделяются интенсивнее. Присоединение гноя определяется формой газовой гангрены.
У больного практически сразу после инфицирования повышается температура тела до 38-39 градусов, появляется говорливость, возбужденное состояние. Объем мочи, выделяемый за сутки, заметно снижается.
Диагностика газовой гангрены
Диагностика газовой гангрены предполагает изучение клинической картины, рентгенографию, которая показывает наличие газа в тканях, и забор на анализ отделяемого из раны, в его составе обнаруживаются возбудители газовой гангрены – клостридии.
Газовая гангрена: Лечение
Лечение должно быть начато как можно раньше – оно должно включать хирургическое вмешательство и терапевтические меры.
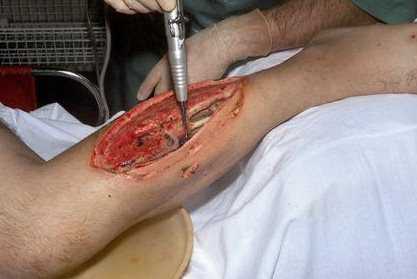 Всю рану и участки ноги, которые вызывают сомнения, вскрывают, делая длинные, лампасные разрезы, чтобы газ свободно отходил, а рана «дышала». Кроме того, как говорилось выше, бактерии, вызывающие газовую гангрену, неопасны на воздухе, поэтому необходимо обеспечить хорошую циркуляцию кислорода. Омертвевшие ткани удаляют. Раны чистят, не зашивают, а оставляют раскрытыми, делая рыхлый дренаж марлевыми тампонами, смоченными в растворе марганца или перекиси водорода. Моют рану и меняют тампоны сначала раз в два-три дня, а после – ежедневно.
Всю рану и участки ноги, которые вызывают сомнения, вскрывают, делая длинные, лампасные разрезы, чтобы газ свободно отходил, а рана «дышала». Кроме того, как говорилось выше, бактерии, вызывающие газовую гангрену, неопасны на воздухе, поэтому необходимо обеспечить хорошую циркуляцию кислорода. Омертвевшие ткани удаляют. Раны чистят, не зашивают, а оставляют раскрытыми, делая рыхлый дренаж марлевыми тампонами, смоченными в растворе марганца или перекиси водорода. Моют рану и меняют тампоны сначала раз в два-три дня, а после – ежедневно.
Если ткани ноги спасти уже невозможно – проводят ампутацию конечности. Рану при этом зашивать нельзя – ее покрывают лампасными разрезами и дренируют.
Важная составляющая лечения — антибиотики при газовой гангрене. Их вводят пациенту внутривенно или внутриартериально в высоких дозах. Обязательно выполняется инфузионная терапия с использованием альбумина, плазмы, раствора белков и электролитов. После операции необходима гипербарическая оксигенация и введение противогангренозной сыворотки.
Профилактика газовой гангрены
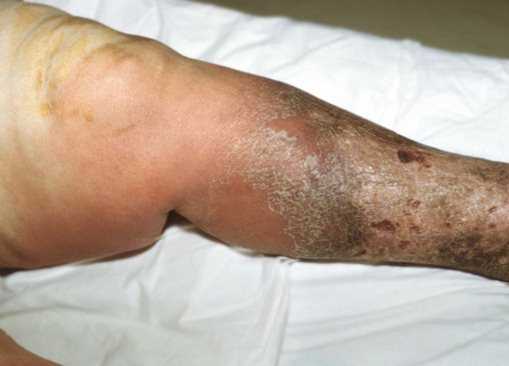 Газовая гангрена: фотоОсновная профилактика газовой гангрены – тщательная обработка раны после травмы, а также прием антибиотиков широкого спектра действия, которые всегда назначаются в случаях, когда рана была сильно загрязнена или произошло сильное размозжение или раздавливание тканей.
Газовая гангрена: фотоОсновная профилактика газовой гангрены – тщательная обработка раны после травмы, а также прием антибиотиков широкого спектра действия, которые всегда назначаются в случаях, когда рана была сильно загрязнена или произошло сильное размозжение или раздавливание тканей.
bolyat-nogi.ru
возбудитель болезни, симптомы, лечение и профилактика
Газовая гангрена – тяжелая хирургическая патология, которая заключается в развитии анаэробной инфекции в ране, что приводит к массивному некрозу тканей. Гангрена опасна своим токсическим воздействием на организм и нередко приводит к смерти даже при оказании полного объема лечения. Название болезни указывает на характер патологического процесса: жизнедеятельность патогенных микроорганизмов в ране сопровождается образованием большого количества газа, который остается в мягких тканях в виде пузырьков.
Возбудители газовой гангрены
Основной возбудитель газовой гангрены — Clostridium perfringens. Также инфекцияможет быть ассоциирована с Clostridium septicum, Clostridium histolyticum, Clostridium bifermentans, и др.
Clostridium perfringens относится к анаэробным организмам, полностью приспособленным жить в бескислородных условиях. Обитает в почве, фекалиях животных, сточных водах – везде, куда может попасть их кишечника человека или животного. Клостридии долгое время могут сохранять жизнеспособность, так как образуют защитную капсулу для устойчивости во внешней среде. Кроме того, клостридии приспособлены выживать в экстремальных условиях, достаточно устойчивы к воздействию высоких и низких температур, ультрафиолетовых лучей, химических дезинфицирующих веществ.
Токсин клостридий, попадая в пищеварительный тракт с зараженной пищей, вызывает тяжелую интоксикацию, которая может закончиться летально.
Раны, зараженные Clostridium perfringens, могут стать причиной гангрены. При этом важным условием для этого является отсутствие к ране доступа кислорода и артериальной крови. Обычно такие поражения бывают от острых тонких предметов (ножа, шила, гвоздя), которые проникают вглубь тканей, не задевая крупные сосуды и не вызывая сильного кровотечения. Если из раны вытекло большое количество крови, скорее всего она очистилась естественным способом от всех микроорганизмов. Другой возможный вариант благоприятных условий для размножения клостридий – обширная рваная рана, с участками отделенных тканей лишенными кровоснабжения, фасциальными карманами. Такие условия могут создаваться в ранах на нижних конечностях. Заражение раны клостридиями чаще происходит с землей или фекалиями животных.
Наиболее благоприятная среда для размножения Clostridium perfringens — рН 7,2-7,4; наличие глюкозы, белка; отсутствие кислорода; t 39-43°С.
Диагностическими критериями наличия в ране клостридий является выделение методом газовой хроматографии пропионовой, масляной, уксусной кислот.
Симптомы
При развитии газовой гангрены в тканях вокруг раны образуется большое количество газа (водород, углекислый газ), они разбухают, края раны расходятся, мягкие ткани могут выпятиться наружу. Если предварительно была наложена повязка, пациент может жаловаться на то, что она стала давить. Характерный симптом – крепитация (ощущение или звук лопающихся пузырьков газа) при надавливании на кожу. Рентгенологическое исследование выявляет пузырьки газа в тканях. Рана сухая, серая с налетом, без признаков воспаления, при этом стремительно происходит отмирание тканей с образованием большого количества токсинов. Кожа вокруг раны бледная, с развитием некроза на ней появляются пятна темного цвета. Общее состояние резко ухудшается: температура тела 38-40°С, давление крови понижено, пульс 120 и выше, частое поверхностное дыхание, сильная жажда, выражена острая почечная недостаточность (уменьшение суточного количества мочи), речевое возбуждение (беспричинная говорливость).
В зависимости от превалирующих симптомов различают следующие формы газовой гангрены:
- Отечная – больше выражен отек,
- Эмфизематозная – особенно выражено газообразование,
- Смешанная – отечно-эмфизематозная,
- Некроическая – преобладает некроз,
- Флегмонозная – гангрена развивается на ограниченном участке в области раны,
- Тканерасплавляющая – стремительный некроз тканей с тяжелой интоксикацией.
Лечение
Исход лечения в большой степени зависит от времени доставки пациента с гангреной в хирургический стационар. На этапе доврачебной помощи важно провести обезболивание. Транспорт после доставки подлежит обязательной дезинфекции.
Пациент должен быть изолирован в отдельной палате, все перевязочные материалы после смены уничтожаются, хирургические инструменты и инвентарь подвергаются специальной двукратной дезинфекции, контактирующий персонал после посещения палаты надевает чистую медицинскую одежду и обувь.
Хирургическое лечение
Максимальное раскрытие раны для обеспечения доступа кислорода, который губительно действует на клостридии. Необходимо глубокое вскрытие фасциального футляра на протяжении всего пораженного мышечного сегмента: кожи, подкожной клетчатки, фасции. Лампасные разрезы производятся вдоль мышечных волокон глубиной до кости, иссекаются отмершие и размозжённые ткани, рана обрабатывается перекисью водорода, обязательна установка дренажей и рыхлой тампонады с перекисью водорода или раствора перманганата калия. Рана остается широко открытой.
Для улучшения процесса оксигенации назначают процедуры в барокамере, где кислород подается под давлением и легче проникает в ткани.
Внутривенно следует вводить противогангренозную сыворотку в количестве 150 000 АЕ в сутки, разведенную пополам с теплым физиологическим раствором. Продолжительность лечения зависит от клинической картины.
При стремительно развивающемся некрозе и резком ухудшении состояния проводят ампутацию (при поражении конечности). Операция проводится по жизненным показаниям (для сохранения жизни).
Антибактериальная терапия
Внутривенно вводят до 40 млн ЕД пенициллина в сутки, или комбинация высоких доз клиндамицина и бензилпенициллина внутривенно или внутримышечно.
В качестве замены базовым препаратам могут применяться кларитромицин, азитромицин, тетрациклин, левофлоксацин.
Внутримышечно вокруг раны проводят инъекции антибактериальных препаратов широкого спектра действия для профилактики присоединения вторичной инфекции.
Поддержание жизненно важных функций и детоксикация.
Переливание растворов электролитов (до 4 литров), альбумина, цельной крови, плазмы.
Введение препаратов, поддерживающих сердечную деятельность и дыхание, обезболивающих.
Профилактика
Своевременная обработка раны, накладывание повязки для предупреждения повторного загрязнения раневой поверхности.
Введение противостолбнячной и противогангренозной сыворотки в первые несколько часов при соответствующих условиях ранения (колотая, резаная глубокая рана, загрязненная рана).
При наложении жгута следует рядом писать время процедуры (записка под жгут, на жгуте, на коже), и во время длительной транспортировки больного в стационар следует каждые два часа расслаблять жгут для возобновления кровотока в дистальной части конечности (записка обновляется с каждой процедурой).
Проведение полного объема необходимого хирургического лечения любых повреждений мягких тканей и костей.
Не знаете как подобрать клинику или врача по приемлемым ценам? Единый центр записи по телефону +7 (499) 519-32-84.www.knigamedika.ru
Диагностика, лечение и профилактика газовой гангрены. Фото
Своевременная диагностика, адекватное лечение и соблюдение всех мер профилактики газовой гангрены приведут к снижению распространения этого грозного заболевания и снижения инвалидизации и летальности больных.
Диагностика газовой гангрены
Диагностика газовой гангрены основывается на клинической картине заболевания, подтверждается диагноз микробиологическими методами исследования и рентгенодиагностикой.
Оценка клинической картины газовой гангрены
В клинике заболевания на первый план выходят такие симптомы, как сильная боль в области поражения, несоразмеримая с физическим ущербом, изменение окраски кожных покровов, отеком и газообразованием. При открытых ранах отмечается выпячивание из раны мышц тусклой окраски и скудное отделяемое. Токсикоз развивается стремительно с гипотонией и тахикардией.
Рис. 1. Клостридиальный целлюлит (фото слева) и клостридиальный мионекроз (фото справа).
Микробиологическая диагностика
Основу лабораторной диагностики составляет микроскопия, выделение возбудителей и их токсинов. Для исследования используют биопсийный, шовный и перевязочный материал, отечную жидкость и венозную кровь, инородные тела из ран. Допустимо исследовать на наличие клостридий обрывки одежды и образцы почвы.
Микроскопия
Микроскопированию подлежат участки пораженных мышц и отделяемое из раны. Мазки окрашиваются по Граму. Под микроскопом бактерии фиолетовой окраски, имеют палочкообразную форму, довольно крупные, неравномерно утолщены. Часто наряду с клостридиями выявляется кокковая флора.
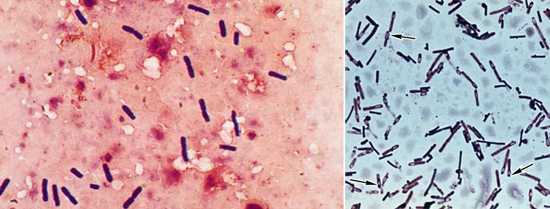
Рис. 2. На фото слева Clostridium perfringens. На фото справа — клостридии и их споры.
Бактериологическое исследование
Бактериологическое исследование основано на выделении чистой культуры возбудителя и микробной ассоциации, определение видового состава клостридий и их токсинов. Обязательным является определение чувствительности микроорганизмов к антибактериальным препаратом.
Для выделения клостридий используют жидкие и плотные среды.
- При росте возбудителей в жидких средах (среда Китта-Тароцци) образуется помутнение с интенсивным газообразованием. В последующем среда просветляется и на дно выпадает беловатого цвета пластиноподобный осадок.
- На сахарно-кровяном агаре бактерии образуют гладкие, блестящие, округлой формы (S-колонии), либо колонии сероватого цвета, плоские, шероховатые с зазубренными краями (R-колонии). Вокруг колоний образуется зона гемолиза. При контакте с воздухом колонии приобретают зеленоватую окраску. Колонии в толще агара приобретают чечевицеобразную форму.
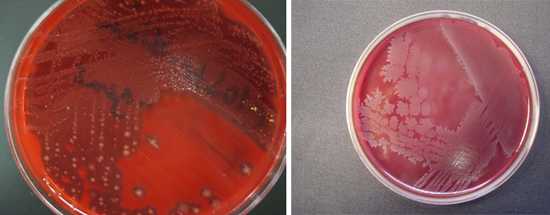
Рис. 3. Рост колоний C. perfringens (слева) и C. septicum (справа) на твердой среде — кровяном агаре.

Рис. 4. При росте C. perfringens на жидкой среде Китта-Тароцци отмечается помутнение и газообразование.
Экспресс-методы
Экспресс-методы применяются в случае, когда необходимо срочно применить серотерапию.
- С этой целью мазок-отпечаток, сделанный из исследуемого материала, обрабатывают иммунофлюоресцирующей видоспецифической сывороткой, который далее изучается иммунофлуоресцентным методом.
- К ускоренным методам диагностики клостридий (кроме определения их вида) относится газожидкостная хроматография, когда наличие возбудителей можно выявить по специфическим жирным кислотам в течение нескольких минут.
- Быстро определить вид возбудителя можно по сворачиванию молока. При наличии C. perfringens при росте на молоке сворачивание происходит уже через 4 часа. Образованный сгусток имеет дырчатую структуру, который из-за интенсивного газообразования подпрыгивает вверх.
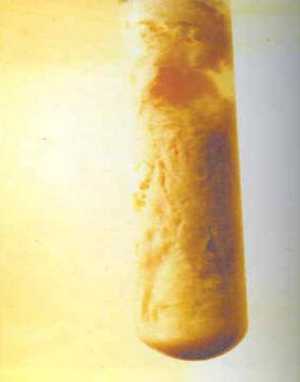
Рис. 5. При наличии C. perfringens при росте на молоке сворачивание происходит уже через 4 часа.
Ренгенодиагностика
Подтверждается наличие газа в тканях рентгенологическим методом. На рентгенограмме наличие газа определяется по характерной пористой структуре мускулатуры («пчелиные соты») или рисунку, напоминающего елочку.
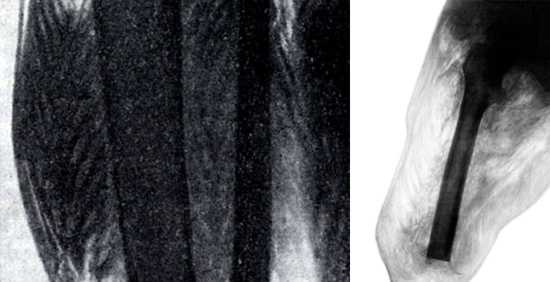
Рис. 6. При газовой гангрене газ скапливается в пораженных тканях. Рисунок при этом напоминает елочку (фото слева) или пчелиные соты (фото справа).
Дифференциальная диагностика
Отличать газовую гангрену следует от фасциальной газообразующей флегмоны, гнилостной инфекции, стрептококкового мионекроза, мочевых инфильтратов, прогрессирующей гангрены кожи, крепитирующих целлюлитов, гангрены при заболевании сосудов нижних конечностей.
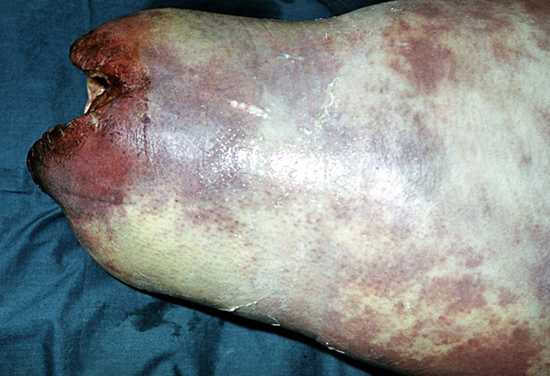
Рис. 7. Газовая гангрена культи бедра.
к содержанию ↑Лечение заболевания
Лечение газовой гангрены комплексное. Оно складывается из местного хирургического и общего лечения при условии тщательного ухода за больным. Больные с клостридиальной инфекцией должны лечиться в лечебных учреждениях, обладающих необходимыми мощностями, и врачами с опытом лечения данного заболевания. В обратном случае инвалидизация больных и летальность возрастает многократно.
Пациенты с газовой гангреной помещаются в отдельные палаты со строгим поддержанием санитарно-гигиенического режима и исключением вероятности контактного распространения инфекции. В палате должна проводиться своевременная и адекватная дезинфекция медицинского оборудования и туалетных принадлежностей. Выделяется персональный медицинский пост. Перевязочный материал сжигается незамедлительно, а инструменты и белье подвергаются специальной обработке.
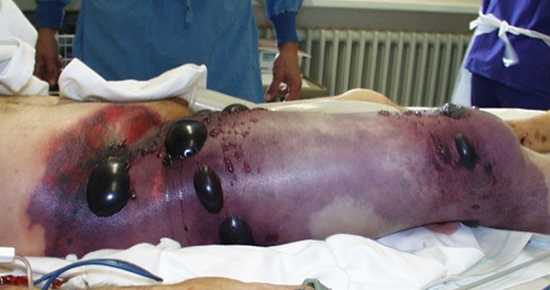
Рис. 8. Больные с клостридиальной инфекцией должны лечиться в лечебных учреждениях, обладающих необходимыми мощностями, и врачами с опытом лечения данного заболевания.
Этапы лечения
- Хирургическая обработка (ревизия раны, широкое иссечение очагов поражения лампасными разрезами, иссечение омертвевших тканей, проточно-промывное дренирование).
- При молниеносном течении клостридиальной инфекции показана ранняя ампутация конечности.
- Введение под наркозом противогангренозной сыворотки.
- Антибактериальная терапия.
- Гипербарическая оксигенация пораженных тканей.
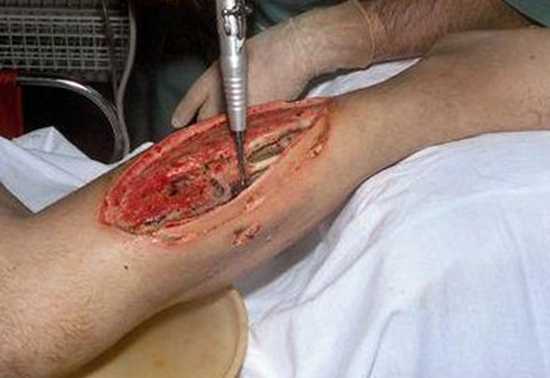
Рис. 9. Вскрытие раны лампасным разрезом. Удаление некротизированных тканей.
Хирургическое лечение
Хирургическое лечение газовой гангрены должно проводиться незамедлительно. Промедление даже в течение 1 — 2 часов значительно снижает шансы больного на излечение.
- После ревизии проводится первичная хирургическая обработка раны с иссечением некротизированных тканей и последующим промыванием раны перекисью водорода. Манипуляции проводятся под наркозом.
- Для уменьшения напряжения тканей и обеспечения доступа кислорода в глубоко располагающиеся ткани проводится вскрытие раны лампасными (продольными) разрезами. Разрезы обеспечивают выход газов и отток жидкости, содержащей множество токсических продуктов. При разрезах рассекается кожа, подкожная клетчатка и собственно фасции через все пораженные участки. Всего делают от 2 до 5 разрезов. Лампасные разрезы производятся не только в пораженных участках, но и на соседних подозрительных сегментах. Раны рыхло тампонируются смоченной в перекиси водорода марлей.
- Иссечение пораженной области (широкая некрэктомия) производится в случае ограниченного процесса. При распространенном процессе производится хирургическая обработка раны со вскрытием раны лампасными разрезами.
- После хирургического вмешательства рану оставляют открытой и рыхло дренируют. Перевязки в первые 2 — 3 суток производятся 2 — 3 раза в сутки, в последующем — ежедневно. Поврежденной конечности обеспечивают полный покой. При необходимости показана повторная ревизия раны и иссечение участков некроза.
- В случае перелома на конечность накладывается лонгета.
- В случае молниеносного течения клостридиальной инфекции конечность ампутируют, а выше уровня отсечения производятся лампасные разрезы.
- При широких ранах в период восстановления требуется проведение реконструктивных пластических операций.
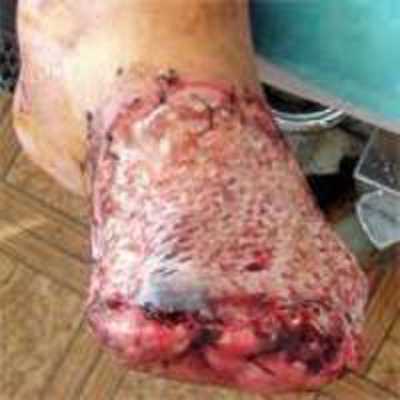
Рис. 10. При клостридиальной инфекции раны не перевязываются, а после хирургической обработки на нее накладывается смоченная в перекиси водорода марля.
Гипербарическая оксигенация
В дополнение к хирургическому лечению показано проведение гипербарической оксигенации — высокоэффективного метода лечения газовой гангрены. Использование данной методики помогает насытить организм больного кислородом. Сеансы длительностью 2 — 2,5 часа проводятся 3 раза в первые сутки, далее — 1 раз в сутки.
Специфическое лечение газовой гангрены
Противогангренозную сыворотку больному начинают вводить внутривенно уже во время операции. При неустановленном возбудителе вводится поливалентная сыворотка, при установленном — моновалентная.
Антибиотикотерапия
Для лечения газовой гангрены используют пенициллин и клиндамицин, амоксициллин + клавулановая кислота, имипенем + циластатин натрия, пенициллин + аминогликозиды, пенициллин + метронидазол, аминогликозиды + цефалоспорины.
Считается, что противогангренозная сыворотка и антибиотики не оказывают нужного воздействия в связи с недостаточным кровоснабжением зоны поражения.
Неспецифическая терапия
С целью борьбы с токсикозом больному вводится до 4-х литров жидкости в сутки. Используется гемодез, неогемодез, переливается кровь, плазма и кровезаменители. Используются экстракорпоральные сорбционные методы: гемосорбция, плазмосорбция и др. Производится коррекция работы жизненно важных органов. Больному обеспечивается полный покой и высококалорийное питание.
Больные с газовой инфекцией нуждаются в постоянном наблюдении и тщательном уходе.
Наблюдение и реабилитация
После выписки из стационара больной подлежит длительному наблюдению. При поражении жизненно важных органов (сердце, печень, почки) проводится реабилитация. Восстанавливается функция как сохраненной, так и ампутированной конечности. Назначаются физиотерапия и ЛФК.
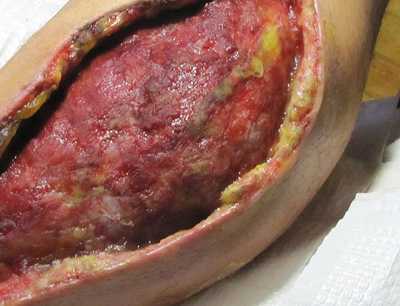
Рис. 11. При широких ранах в период восстановления требуется проведение реконструктивных пластических операций.
к содержанию ↑Профилактика
microbak.ru










