Какой врач что лечит? Список профессий врача. Кто лечит нервы какой врач
Какой врач лечит нервы | Лечение Суставов
Зная, к какому врачу обратиться при спондилоартрозе позвоночника, больные получат своевременную и, что важнее, квалифицированную помощь специалиста.
Врач, который специализируется на лечении болезней позвоночника, в т.ч. остеохондроза и спондилоартроза, имеет специальность вертебролога. Нередко найти этого врача можно только в больших клиниках или частных заведениях.
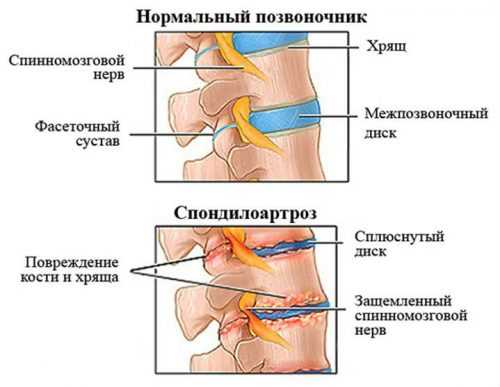
В обычных поликлиниках функции вертебролога чаще выполняет невропатолог. Как и профильный специалист, невропатолог может поставить диагноз по неврологическим симптомам заболевания и назначить соответствующий курс лечения. Если какие-то из симптомов явно выходят за границы сферы лечения этого врача, например, у пациента присутствуют искривления, невропатолог перенаправит к другому доктору. В частности, на начальных стадиях спондилоартроз лечит врач со специальностью хирург-травматолог.
Практикуются также консультации у терапевтов — в современной медицине у лечащего врача может быть широкая специализация. Конечно, некоторые тонкости терапевт может пропустить, ставя диагноз, но его предписаний обычно достаточно для лечения болезни на ранних стадиях.
Идеальный вариант качественного лечения при невозможности обратиться к вертебрологу — посетить всех вышеперечисленных специалистов, чтобы каждый из них мог поставить собственный диагноз. В результате их заключений рекомендации по лечению могут различаться, но общая тактика будет гораздо понятнее.
Ранняя диагностика
Прежде всего врач проводит анализ анамнеза пациента и пальпацию — мануальное исследование позвоночника. В дальнейшем могут быть назначены следующие процедуры:
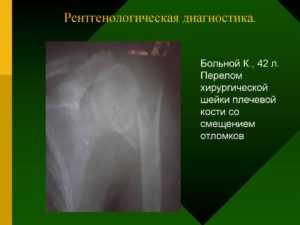
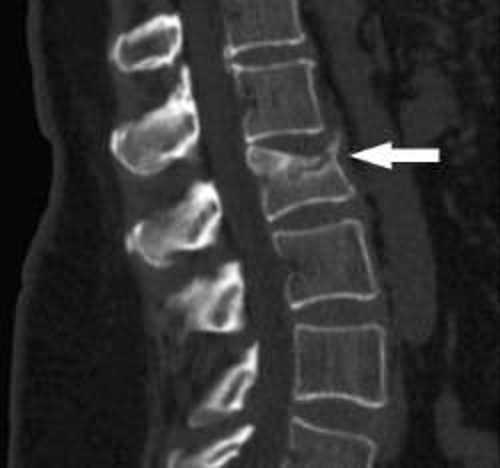
- Рентген проблемных зон (обязательно в нескольких проекциях). Рентген позволит визуально оценить состояние позвоночника и масштаб патологических изменений. На снимке врач увидит пораженные или смещенные позвонки, искривления и другие нетипичные для здорового позвоночника детали. Несколько снимков, сделанных через определенные промежутки времени, дадут понимание того, как прогрессирует болезнь.
- Компьютерная томография. Является более точным и дорогим аналогом рентгена.
- МРТ (магнитно-резонансная томография). Наиболее точный метод получения сведений о заболевании позвоночника, позволяющий определить степень разрастания остеофитов с точностью до миллиметра. Кроме того, МРТ гарантирует наиболее быстрый результат и минимальный уровень получаемого пациентом облучения.
- Электронейромиография. Эта процедура используется для анализа состояния нервно-мышечной структуры тела пациента и ее проводимости. Во время анализа возможно определение конкретной степени поражения элементов структуры организма.
- Радиоизотопное сканирование. Метод позволяет обнаружить воспалительные процессы в тканях костей.
Симптомы болезни разных отделов позвоночника
Спондилоартроз шейного отдела распространен у людей, ведущих малоподвижный образ жизни, при этом проводящих длительное время в наклоненном вперед положении, например, при работе за компьютером.
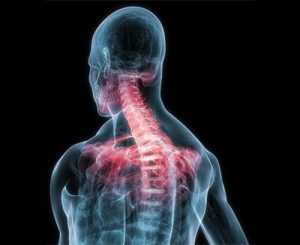 Основные проявления болезни — тянущая боль в плечах и шее. При прогрессировании заболевания могут наблюдаться:
Основные проявления болезни — тянущая боль в плечах и шее. При прогрессировании заболевания могут наблюдаться:
- проблемы со зрением;
- присутствие назойливого шума, писка или звона в ушах;
- резкие изменения в артериальном давлении;
- общая слабость и головокружение.
Артроз грудного отдела встречается намного реже. Основные участки поражения — средние и нижние позвонки района грудины. Если во время смещения были защемлены нервы, боль может отдавать в область грудной клетки.
Точное место поражения позвоночника врач определяет с помощью мануального осмотра и прощупывания.
Спондилоартроз поясничного отдела — это заболевание, которым часто страдают профессиональные спортсмены, а также люди, занимающиеся тяжелой физической работой или ведущие сидячий образ жизни. Основной очаг болезни — четвертый и пятый позвонки в районе поясницы. Симптомы болезни в пояснично-крестцовом отделе следующие:
- ложная перемежающаяся хромота;
- ощущение постоянного дискомфорта в ягодичной области, бедрах, икрах, проходящее при наклоне вперед;
- жалобы на слабый контроль над ногами, ощущение ходьбы «по подушке», онемение нижних конечностей, особенно ярко проявляющееся после долгих пеших прогулок или нахождения в стоячем положении.
Проходящие при наклоне вперед болевые ощущения отличают спондилоартроз от перемежающейся хромоты.
Как и чем можно снять спазм грушевидной мышцы
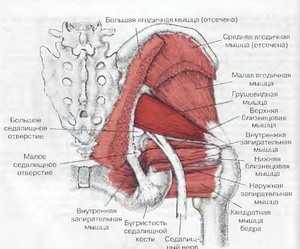
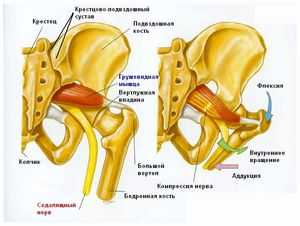
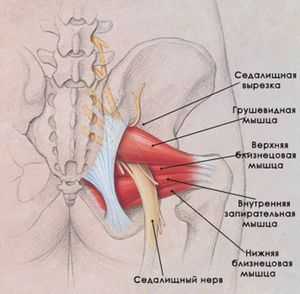 Под синдромом грушевидной мышцы понимают такой вид боли, который вызван ущемлением седалищного нерва. Причина этого симптома – спазм грушевидной мышцы. Он может привнести к укорочению и уплотнению волокон мышц, также спазм ограничивает бедренные ротационные движения. Боли также могут отдавать в паховую область, в ноги или поясничный отдел.
Под синдромом грушевидной мышцы понимают такой вид боли, который вызван ущемлением седалищного нерва. Причина этого симптома – спазм грушевидной мышцы. Он может привнести к укорочению и уплотнению волокон мышц, также спазм ограничивает бедренные ротационные движения. Боли также могут отдавать в паховую область, в ноги или поясничный отдел.
- Почему появляется синдром грушевидной мышцы?
- Первичные причины синдрома грушевидной мышцы
- Вторичные причины синдрома грушевидной мышцы
- Характерные симптомы для синдрома грушевидной мышцы
- Локальные симптомы синдрома грушевидной мышцы
- Как диагностировать синдром грушевидной мышцы?
- Лечение спазма грушевидной мышцы
- Упражнения для избавления от спазма грушевидной мышцы
- Народные методы для лечения синдрома в домашних условиях
Все это является следствием раздражения 1 крестового корешка спинно-мозгового нерва. Каковы симптомы этого синдрома, и как снять спазм грушевидной мышцы посредством того или иного лечения, мы и расскажем ниже.
Почему появляется синдром грушевидной мышцы?
Синдром грушевидной мышцы развивается из-за разных причин, они зависят от того, что послужило источником спазмов.
Первичные причины синдрома грушевидной мышцы
К первичным причинам данного синдрома относят такие мышечные раздражители:
 травма в области поясницы или ягодиц, повлекшая за собой повреждение тканей, гематому и стать причиной раздражения корешка;
травма в области поясницы или ягодиц, повлекшая за собой повреждение тканей, гематому и стать причиной раздражения корешка;- сильное напряжение или растяжка грушевидной мышцы, что может произойти вследствие чрезмерных физических напряжений или при резкой смене положения;
- миозит. Воспаление часто может спровоцировать резкий болевой синдром;
- переохлаждение. При воздействии низких мышечных температур начинают сокращаться сильнее, вследствие чего они перенапрягаются;
- неправильно введенная инъекция. Такая проблема при лечении может задеть корешок нерва и спровоцировать появление спазма.
Вторичные причины синдрома грушевидной мышцы
Есть причины, которые не влияют прямо на мышцу, но могут спровоцировать появление синдрома грушевидной мышцы:
- боли в седалищном нерве;
- патологии малого таза;
- воспаление рядом расположенных органов;
- нарушения соединительных структур крестца;
- проблемы с подвздошной костью.
Также синдром грушевидной мышцы может случаться вследствие причин в зависимости от отношения к позвоночному столбу. Они бывают вертеброгенными и невертеброгенными.
В первом случае причины такие:
- травмы спинного мозга, позвоночника и других органов;
- позвоночные заболевания;
- суженые межпозвоночные отверстия;
- наличие опухолей на позвоночнике;
- радикулит в поясничной области.
Во втором случае причиной синдрома грушевидной мышцы может быть любая патология внутренних органов или нарушение работы мышечного аппарата в области спазмов.
Характерные симптомы для синдрома грушевидной мышцы
Симптомы спазма грушевидной мышцы могут носить локальный характер, соответственно, спазмы проявляются непосредственно в области грушевидной мышцы и непосредственно связаны с мышечными спазмами. Если симптомы говорят о нарушении иннервации, то это является признаком сдавливания седалищного нерва. Если имеет место плохое питание внутренних органов, то симптомы данного синдрома являются признаком компрессии сосудов и артерий.
Локальные симптомы синдрома грушевидной мышцы
К локальным симптомам состояния относятся:
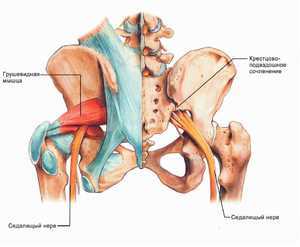 боли в области ягодичной мышцы;
боли в области ягодичной мышцы;- болевые ощущения и спазмы в тазобедренном суставе или крестцово-подвздошном;
- усиление спазмов и болей во время движений, в которых участвует грушевидная мышца;
- симптом Бонне-Бобровниковой – мышца целиком расслаблена, грушевидная мышца уплотнена при прощупывании;
- симптом Виленкина, которая проявляется боль при постукивании в районе грушевидной мышцы.
Также отмечается боль в области седалищной кости. К признакам сдавливания седалищного нерва относят:
- боли и спазмы распространяются на всю ногу;
- боли сопровождаются чувством жжения и одеревенения;
- угнетается ахиллов рефлекс;
- мышечные боли при защемлении волокон, которые образуют большеберцовый нерв.
А при компрессии сосудов и артерий наблюдаются такие симптомы:
- онемение пальцев ног;
- кожные покровы бледнеют;
- появляются приступы хромоты.
Большинство симптомов появляется группами, а не поодиночке, когда боли переходят в смежные с грушевидной мышцей области, диагностика синдрома является более сложной.
Как диагностировать синдром грушевидной мышцы?
Опытные врачи сразу же могут опознать данный синдром по походке и осанке пациента, а также особенностях его движений. В числе других диагностических мероприятий можно назвать такие:
- проверка пациента на симптом Бонне-Бобровниковой;
- простукивание ног на выявление симптома Виленкина;
- простукивание нижних поясничных отростков и верхних крестовых остистых. Симптом Гроссмана появляется при сокращении мышцы ягодиц;
- проведение пальпации участков прикрепления грушевидной мышцы – крестово-подвздошное сочленение и большой вертел бедренной кости. Боли – это симптом спазмов грушевидной мышцы;
- тесты на состояние крестцово-остистых и подвздошно-крестцовых связок;
- трансректальная пальпация грушевидной мышцы;
- введение в грушевидную мышцу раствора анестетика. При исчезновении симптомов подтверждается наличие синдрома.
При подозрении на наличие этого синдрома в качестве сопутствующего к травмам позвоночника или онкологическим заболеваниям нужно назначить лечение после проведения следующих диагностик:
- томография;
- рентген пояснично-крестцового отдела;
- сканирование радиоизотопным методом при наличии подозрений на опухоли.
Лечение спазма грушевидной мышцы
 Лечение спазма этого рода следует проводить комплексно. Для снятия ключевых симптомов спазма, нужно сначала провести лечение причины его появления. В некоторых случаях лечение может заключаться и в хирургическом вмешательстве.
Лечение спазма этого рода следует проводить комплексно. Для снятия ключевых симптомов спазма, нужно сначала провести лечение причины его появления. В некоторых случаях лечение может заключаться и в хирургическом вмешательстве.
Прежде всего при наличии спазма грушевидной мышцы в качестве лечения медикаментами назначают:
- нестероидные препараты с противовоспалительным эффектом;
- миорелаксанты для снятия болевых синдромов;
- анельгетики, которые назначаются тогда, когда боли становятся невыносимыми.
Для снятия воспалительного процесса и с целью избавления от сосудистой компрессии лечение может включать прием средств, которые расширяют сосуды и улучают процесс кровообращения.
Но лечение включает не только прием лекарственных средств. Также оно включает такие мероприятия, как:
- разные виды физиотерапии, включая электрофорез, магнитно-лазерные манипуляции и многое другое;
- массаж для расслабления;
- вакуумная терапия;
- акупунктура и фармакопунктрура;
- лечебные и профилактические упражнения.
Все перечисленное назначает врач в рамках лечения после снятия острого подобного синдрома. А если она очень долгое время находится в состоянии напряжения, то необходимо ее заблокировать с применением анестетического средства.
В данном случае на ягодицах нужно наметить три зоны:
- верхняя задняя ось подвздошной кости;
- самая вершина большого вертела;
- бугор седалищный.
На основе данного треугольника в грушевидную мышцу вводят иглу и по ней подают анестетик.
Упражнения для избавления от спазма грушевидной мышцы
Лечение данного синдрома также заключается в том, как правильно подобрать физические упражнения, чтобы добиться хорошего результата. Они должны помочь в расслаблении проблемного участка и вернуть ему прежнюю возможность двигаться.
Наиболее действенным методом лечения синдрома является такой комплекс физических упражнений:
 примите лежачее положение и согните ноги наполовину. С целью лучшей фиксации упритесь в стену стопами. В данном положении нужно очень плавно свести и развести колени;
примите лежачее положение и согните ноги наполовину. С целью лучшей фиксации упритесь в стену стопами. В данном положении нужно очень плавно свести и развести колени;- займите аналогичное положение, но колени соедините, и покачивайте по бокам ими;
- примите сидячее положение, а ступни широко разведите. Колени при этом сомкните. Обопритесь на одну руку и аккуратно поднимайтесь. Это нужно выполнять с посторонней помощью, чтобы второй человек взял вас за вторую руку и начал тянуть на себя с целью лучшего выпрямления. Колени в это время должны разъединиться.
Ключевое правило, которое нужно выполнять при выполнении всех физических упражнений – это аккуратность и плавность их исполнения. Любые резкие движения лишь усугубят положение. После окончания выполнения упражнений нужно выполнить массаж при наличии спазма, он снимет боли и напряжение.
Народные методы для лечения синдрома в домашних условиях
Даже хронический спазм подобного рода можно вылечить в домашних условиях посредством использования разных народных средств.
Один из наиболее безопасных и действенных методов лечения синдрома в домашних условиях выглядит так:
- смешиваем лавровый лист и хвою можжевельника в соотношении 6 к 1;
- все хорошо растираем до состояния порошка;
- добавьте в полученную смесь 12 частей растопленного сливочного масла;
- в итоге получается специфическая мазь, которую нужно втирать в больной участок кожи небольшими порциями.
Данное средство поможет отлично снять боли, спазмы и расслабить грушевидную мышцу.
Чтобы впоследствии не прибегать к разным методам лечения спазма данного характера, следует применить такие профилактические мероприятия:
- не перенапрягайте мышечную систему, не переохлаждайтесь и не находитесь слишком долго в одном положении длительное время;
- постоянно контролируйте себя в плане своего состояния. При любом дискомфорте немедленно обращайтесь к врачу;
- физические нагрузки должны быть умеренными и регулярными.
Лечение синдрома грушевидной мышцы должно быть своевременным и комплексным. Если его вовремя не начать, то это может обернуться более серьезными проблемами с малым тазом, а также привести к деградации работы связок и суставов. И это далеко не полный перечень возможных последствий несвоевременного лечения данного синдрома. Поэтому не оставляйте ваше состояние на самотек.
Артроз — это дегенеративно-дистрофическое заболевание. Надо знать, какой врач лечит артроз, при котором происходит нарушение питания и постепенное разрушение хряща поверхности суставов. В основном данная аномалия поражает крупные суставы. Так к какому врачу обратиться?
К какому врачу обратиться?
Признаками артроза являются:
- боли и отеки суставов;
- трудности с выполнением привычных движений.
В этом случае самым правильным решением станет скорейший визит к врачу для диагностики и лечения. Специалистом, который лечит дистрофические заболевания, является артролог, однако такие врачи принимают пациентов только в крупных многопрофильных клиниках. В обыкновенных городских поликлиниках по поводу лечения артроза надо обращаться к одному из таких специалистов, как:
- ортопед или травматолог-ортопед;
- ревматолог;
- хирург.
Выбор врача, который возьмется за лечение этого заболевания, будет зависеть от:
- характера его протекания;
- степени тяжести;
- особенностей в контексте прочих болезней.
Особенно необходимо пройти обследование и лечение у специалиста данного профиля тогда, когда неясна истинная причина заболевания и не поставлен диагноз. Иными словами, когда человек на протяжении многих лет не придавал значения медленному развитию хронического артроза, вследствие чего проявились такие явления:
- передвижение сопровождается болями;
- появились сильные воспалительные боли.
Именно в таких случаях лечением занимается ревматолог. Перед врачом-ортопедом в основном стоит задача заниматься больными в послеоперациионный восстановительный период. Пациент нуждается в консультациях по поводу правильного выбора:
- ортопедического изделия для облегчения передвижений;
- наколенника и налокотника;
- бандажа, корсетов и других дополнительных средств.
Ортопед также работает с больными, у которых диагнозом является запущенный хронический артроз третьей степени. При отсутствии ортопеда и ревматолога за лечение артроза берется хирург. Он изучает степень затрагивания болезнью прилегающих мышечных тканей, на основании чего выносит решение о вероятном хирургическом вмешательстве. К какому врачу обратиться в конкретном случае, может посоветовать терапевт, который является специалистом широкого профиля. Он лечит патологию суставов лишь в тех случаях, когда не имеется возможности проводить лечение у иных специалистов. Терапевт может:
- вынести предварительный диагноз;
- назначить первоначальное обследование;
- указать на необходимость сбора нужных анализов;
- выписать направление на рентгенографию;
- дать направление к узкому специалисту.
Если человек обратился в поликлинику после получения травмы с опасением на возникновение артроза, ему необходимо посетить травматолога.
Собственно, он на первых порах и будет руководить процессом лечения, дальнейшей реабилитацией занимается ортопед либо ревматолог. При отсутствии деформации, а именно на ранней стадии заболевания, для лечения артроза обращаются к ревматологу. На поздней стадии понадобится ортопед-травматолог. Ревматолог — это врач, занимающийся лечением пациентов, которые не нуждаются в оперативном вмешательстве.
Куда обратиться для лечения?
Если состояние пациента неплохое, ему можно обратиться в поликлинику. В стационар больного направляют в тех случаях, когда необходима госпитализация или же по поводу консультации, но делается это только после того, как будет дано направление из поликлиники. При нехватке времени, но при наличии достаточного количества финансов можно обратиться за помощью в частное медицинское учреждение. Необходимо подойти к выбору ответственно — квалифицированную помощь окажут только в клинике с безупречной репутацией.
Бывают случаи, когда могут понадобиться консультации других врачей: к примеру, если артроз получил развитие из-за нарушения обмена веществ, необходима консультация эндокринолога, при избыточном весе — диетолога, при проблемах с нервами — невролога. В лечении артроза принимают участие:
- физиотерапевт;
- инструктор лечебной физкультуры;
- массажист;
- мануальный терапевт.
Верно поставленный диагноз и вовремя начатое правильное лечение — залог благополучного результата в терапии артроза.
stopy.lechenie-sustavy.ru
Как правильно лечить нервы
(Ежемесячник "Так живем", №11, /164/, декабрь, 2016)
Основной контингент пациентов, обращающихся на амбулаторный (поликлинический) прием к врачу-психотерапевту, составляют лица с невротическими симптомами, невроз же по определению представляет собой не психическое, а эмоциональное расстройство. При неврозе человек сохраняет полную критичность к своей проблеме, эмоциональному или соматическому страданию, он не бредит и не галлюцинирует, не пытается кому-то причинить вред или, скажем, выброситься из окна (хотя навязчивые, изнуряющие мысли о возможности утратить над собой контроль и совершить нечто подобное при тревожных неврозах вполне закономерны), он абсолютно нормален и здоров психически, и в то же время нуждается в скорейшей медицинской, а именно – психотерапевтической помощи.
ВОПРОС: Меня направляют к врачу-психотерапевту. Да, у меня есть проблемы и некоторые симптомы, которые, скорее всего, связаны с «нервами», но ведь я психически здоровый, нормальный человек. Разве мне не может помочь, например, невропатолог?"
Ответ И.Ю.:
Относительно вопроса о «психическом здоровье» и «нормальности» пациента, обращающегося к врачу-психотерапевту, следует понимать, что действительно психически не здоровыми является сравнительно узкий контингент больных, страдающих шизофренией, биполярным аффективным расстройством (по старому - маниакально-депрессивным психозом), эпилепсией и некоторыми другими т.н. эндогенными заболеваниями. Причем в полном смысле слова – НЕ здоровыми - такие пациенты бывают только при первом первом проявлении болезни до начала лечения, или в периоды обострений, как правило, случающихся только из-за нарушения правил поддерживающей терапии. Также «ненормальность» в этих случаях определяется не столько самим фактом наличия заболевания, сколько его отдельными временными проявлениями – бредом и галлюцинациями, нарушающими контакт с реальностью, отсутствием критики, неконтролируемыми двигательным возбуждением, паранойей, острым страхом или агрессией, грубыми расстройствами сознания, нарушениями ориентировки в месте и времени и пр., часто приводящими к антисоциальному или суицидальному поведению. Такими пациентами занимаются психиатры специализированных психиатрических стационаров и психиатрических бригад скорой медицинской помощи.
Основной контингент пациентов, обращающихся на амбулаторный (поликлинический) прием к врачу-психотерапевту, составляют лица с невротическими симптомами, невроз же по определению представляет собой не психическое, а эмоциональное расстройство.
Мышление, интеллект, память, внимание, сознание, ориентировка и другие высшие психические функции у обычного «невротика» совершенно не нарушены, а вот эмоциональная сфера (чувства, переживания) разбалансированы в немалой степени, порой настолько, что СОЗДАЮТ ВИДИМОСТЬ серьезного психического расстройства, поскольку приводят к тяжело переживаемому страданию и выраженной социальной дезадаптации. Таковы некоторые формы тревожных неврозов (например, социофобия, паническое расстройство), реактивных (т.е. являющихся реакцией на тяжелый стресс) депрессий, соматоформных вегетативных дисфункций (эмоциональных переживаний, маскирующихся под соматические и даже болевые симптомы), псевдоневрологических (т.е. лишь имитирующих поражение нервной системы) расстройств истерического происхождения и пр.
При неврозе человек сохраняет полную критичность к своей проблеме, эмоциональному или соматическому страданию, он не бредит и не галлюцинирует, не пытается кому-то причинить вред или, скажем, выброситься из окна (хотя навязчивые, изнуряющие мысли о возможности утратить над собой контроль и совершить нечто подобное при тревожных неврозах вполне закономерны), он абсолютно нормален и здоров психически, и в то же время нуждается в скорейшей медицинской, а именно – психотерапевтической помощи.
Почему в таких случаях не может помочь невропатолог/невролог?
Невропатолог (невролог) лечит, главным образом, органические (морфологические, структурные) заболевания центральной и периферической нервных систем, т.е. не только головного мозга, но и позвоночника и всего многообразия нервных проводящих путей во всем организме, так что обращение к нему целесообразно в тех случаях, когда имеет место повреждение нервных волокон или выраженное расстройство их функционирования в результате действия каких-либо внешних факторов, например, черепно-мозговой травмы, инфекционного воспаления (при менингите, энцефалите, арахноидите), тяжелых отравлений, осложнений вирусных заболеваний, сосудистых нарушений (таких как атеросклероз сосудов головного мозга, инсульт), а также при врожденных аномалиях развития центральной нервной системы, ее вторичного повреждения в результате хронических заболеваний (сахарного диабета, онкологический процесса, хронического алкоголизма и др.).
Консультация невролога, как и других специалистов – кардиолога, эндокринолога, гастроэнтеролога, гинеколога, и назначаемые им обследования (МРТ, ЭЭГ, РЭГ) могут быть целесообразны перед обращением к врачу-психотерапевту, для исключения возможной органической (неврологической) патологии. То же самое касается предварительных эндокринологического, кардиологического, иммунологического, гинекологического и пр. обследований.
Если физическая причина расстройства будет обнаружена, то лечение действительно должно осуществляться неврологом, а еще лучше - совместно неврологом и психотерапевтом. Если же невролог исключает органическое повреждение ЦНС, как причину имеющихся симптомов, значит, расстройство носит сугубо невротический характер, т.е. затрагивает именно эмоциональную сферу, и лечение должно вестись врачом-психотерапевтом, а при его отсутствии - психиатром.
К сожалению, нередко тревожные и вегетативные симптомы невроза (сердцебиение, головокружение, головная боль, потливость, чувство нехватки воздуха, слабость, колебания артериального давления и пр.) неверно описываются такими распространенными неврологическими диагнозами, как, например, остеохондроз шейного отдела позвоночника или межреберная невралгия.
Как это возможно? Очень просто – невротичный пациент физически здоров, но выявить признаки остеохондроза позвоночника можно практически у каждого человека старше 15 лет. Не понимающий, что с ним происходит, несчастный и при этом абсолютно здоровый тревожный «невротик» получает, наконец, успокаивающий его ответ – это не сердце, не опухоль, не шизофрения и даже не щитовидка - ура! - это все от остеохондроза, это просто где-то там в шее (или между ребрами) защемляется нерв! Все понятно – от этого не умирают и не сходят с ума!
Вот только почему же "симптомы шейного остеохондроза" возникают не при неловком движении, не в неудобной позе, не при физической нагрузке и даже не тогда, когда "шею продует", а при нахлынувших тревожных мыслях, волнении, беспокойстве, разочаровании, недосыпании, усталости, эмоциональном или умственном перенапряжении, конфликте? Если причина симптомов физическая, то почему возникают они при психическом, эмоциональном дискомфорте? Этот вопрос, очевидно "от радости", пациент уже не задает ни врачу, ни самому себе...
Диагноз остеохондроза шейного отдела позвоночника у тревожной личности оказывает огромный "психотерапевтический эффект" – человек успокаивается и… его состояние улучшается! В дальнейшем он может почувствовать себя еще немного лучше в результате множественных расслабляющих и отвлекающих процедур, назначаемых при остеохондрозе – массажа, мануальной терапии, лечебной физкультуры, обезболивающих, витаминов, и «комплексно поддерживающих нервную систему» сосудистых и ноотропных препаратов, дающих прекрасный плацебо-эффект (эффект самовнушения), при этом не имеющих абсолютно никакого отношения к лечению невроза. А раз так, значит, необходимо продолжать "лечиться", и главное – не нужно идти к психиатру! Вот только тревога и депрессия полностью не проходят, и качество жизни ухудшается с каждым годом, доводя порой даже до инвалидности. Но что поделаешь – это же все сосуды, остеохондроз, невралгия, ишемия, энцефалопатия, недостаточность, а потом и климакс, возраст, атеросклероз…
Увы, в своей практике мне приходится наблюдать множество ситуаций, когда пациенты, повинуясь суеверному страху или ложному стеснению, годами(!) безуспешно лечатся у невропатологов, даже утрачивают трудоспособность, не говоря уже о тяжело переживаемом ими невротическом страдании (например, при клинически выраженной депрессии, паническом расстройстве, ипохондрии, выраженной социофобии), только бы их не заметили выходящими из кабинета психотерапевта и не посчитали не нормальными. Когда же вынужденная необходимость или счастливая случайность, наконец, заставляет пренебречь иллюзорными опасениями и получить адекватное психотерапевтическое лечение, «чудом» избавляющее их от всех страданий, то сожаление о потраченном времени и собственной ложной стыдливости выглядит просто трагикомичным.
kind-mind.ru
Какой врач что лечит - Список профессий врача | Женский журнал BeeWoman
Каждый из нас хоть раз в жизни обращается за помощью к врачу. И несмотря на то, что к врачу мы обращаемся только тогда, когда что-то болит, они помогают нам решить проблемы со здоровьем, проконсультируют по узконаправленным темам.
Все мы знаем (и то не всегда) только своего участкового врача, однако на самом деле существует много различных узкопрофильных специалистов в любом медицинском учрежденни.
С какими недугами помогают бороться врачи той или иной профессии читайте ниже на сайте BeeWoman.ru.
Какой врач что лечит? Список профессий врача.
Аллерголог — специалист по лечению аллергии. К нему направляют при аутоиммунных заболеваниях, аллергических проявлениях, часто «подхватываемых» простудах и инфекциях.
Анестезиолог — специалист, который разбирается в средствах и методах обеспечения анестезии при острых болевых синдромах, шоковых состояниях, травмах, хирургических вмешательствах.
Вертебролог — этот врач специализируется на лечении болезней опорно-двигательной системы и позвоночника.
Гастроэнтеролог — врач, лечащий нарушения работы желудочно-кишечного тракта. К нему обращаются с болями в животе, проблемами с пищеварением и стулом, с любыми неполадками, связанными с питанием и диетами, с лишним весом в том числе. На диетах также специализируется врач диетолог.
Гематолог — врач, изучающий кровь, органы кроветворения и лечащий заболевания крови.
Геронтолог — врач, изучающий различные (биологические, социальные и психологические) аспекты процесса старения человека, причины старения и средства омоложения — борьбы со старением.
Гинеколог — «женский» врач, который поможет при заболеваниях, характерных только женскому организму (болезни женских половых органов, нарушение цикла) и при заболеваниях женской репродуктивной системы (недостаток гормонов, бесплодие, контрацепция, беременность). В роддоме обитают акушеры-гинекологи, которые принимают роды.
Дерматолог и дерматовенеролог — специалисты по кожным и венерологическим проблемам. К ним — с хроническими заболеваниями кожи, изменившимися родинками, любой сыпью, зудом, изменениями цвета и структуры кожи, в общем, со всем, чем вас беспокоит поверхность вашего тела. Отдельно выделяют врачей дермато-косметологов.
Иммунолог — специалист, который занимается иммунной системой. Зачастую врач совмещает специализацию аллерголог-иммунолог.
Инфекционист — это врач, специализирующийся в области диагностики, лечения и профилактики инфекционных и паразитарных заболеваний (в том числе ВИЧ-инфекции).
Кардиолог — врач, который занимается сердцем и сосудами. Его стоит посетить при болях в груди, одышке, учащенном или замедленном сердцебиении, головных болях при перепадах температур, ощущении нехватки воздуха.
Логопед — диагностика речевого развития, профилактика и коррекция звукопроизношения, общего недоразвития речи, нарушений письма и чтения, нормализация темпа и ритма речи, устранения расстройств голоса.
Маммолог — специалист по заболеваниям молочных желез, к нему обращаются при болях в груди, а также при любых обнаруженных уплотнениях, новообразованиях, выделениях из сосков и так далее.
Невропатолог, невролог — специалист по заболеваниям нервной системы, от головных болей до лечения неврозов, болевого синдрома нервного происхождения, воспалений различных нервов и прочих «нервных» патологий.
Неонатолог лечит новорожденных, их организм отличается не только от взрослого, но и от организма детей постарше. Детьми старшего возраста занимается педиатр.
Нефролог — врач, специализирующийся на лечении болезней почек. Очень часто ео функции выполняет уролог при отсутствии необходимости в штатном нефрологе.
Онколог — врач, занимающийся диагностикой различных новообразований и лечением раковых образований.
Остеопат — врач альтернативной медицины, рассматривающей в качестве причин болезней нарушение структурно-анатомических отношений между различными органами и частями тела. Остеопатия чем-то схожа с мануальной терапией, врач-остеопат работает исключительно руками и находит даже небольшие изменения в состоянии фасций, мышц, суставов, костей и определяет их влияние на другие органы тела. Чаще всего занимается заболеваниями позвоночника, суставов, нервной системы. Еще одно направление мануальной медицины — краниопостурология. Краниопостуролог — это врач, использующий метод краниобаланса (выстраивания правильного положения костей черепа).
Оториноларинголог — его еще называют «ухо-горло-нос» или ЛОР, врач, который лечит болезни ушей, носа и горла, устраняет инородные тела из низ (особенно у детей).
Офтальмолог (окулист) — врач, занимающийся органами зрения, изучает строение, работу и болезни глаза, методы лечения и профилактики глазных болезней.
Паразитолог — это врач-инфекционист, специализирующийся в диагностике, лечении и профилактике паразитарных заболеваний, вызываемых простейшими, гельминтами (глистами), насекомыми.
Педиатр — детский врач. Педиатр лечит всех детей, кроме новорожденных, в возрасте до 14-16 лет.
Подолог — врач (или чаще медицинский работник со средним специальным образованием), занимается вопросами. Это специалист по стопе, в его ведении работа с деформированными ногтевыми пластинами стопы, вросшие ногти, грибковые поражения ногтей, натоптыши, стержневые мозоли, плоскостопие, потливость ног.
Психотерапевт – это врач-специалист, занимающийся лечением психических, эмоциональных и нервных нарушений посредством словесного воздействия на пациента с применением различных психотерапевтических техник и методик.
Проктолог — врач, который специализируется на заболеваниях кишечника. Его также часто называют «мужским» врачом, т.к. помимо прочего он занимается леченим простатита у мужчин.
Пульмонолог — специалист, который занимается болезнями органов дыхания (лечит бронхита, астму, пневмонию, туберкулез).
Рабиолог — врач, занимающийся изучением, борьбой и профилактикой бешенства.
Реабилитолог – это специалист, в сферу деятельности которого входит восстановительное лечение, коррекция работы органов и организма, после перенесенных заболеваний, травм, осложнений, ожогов, а также работа с инвалидами и людьми, пережившими войну. Он разрабатывает отдельный план лечения для каждого пациента, сочетая с медикаментозным лечением различные психологические методы.
Реаниматолог — занимается поддержанием и восстановлением жизненно важных функций организма при угрожающих жизни заболеваниях (занимающийся реанимацией, изучивший реаниматологию). Часто реаниматолог выполняет работу анестезиолога и наоборот.
Ревматолог — специалист по лечению заболеваний воспалительного и дистрофического характера, при которых поражаются соединительные ткани и суставы.
Сомнолог — специалист из области медицины и нейробиологии, занимается исследованиями и расстройствами сна, их лечением и влиянием на здоровье человека.
Стоматолог — врач, занимающийся изучением и лечением зубов, нормы и патологии развития, изучает методы профилактики различных заболеваний полости рта, челюсти. и пограничных областей лица и шеи.
Сурдолог — врач дефектолог, занимающийся глухотой или нарушениями слуха. Диагностикой заболеваний, лечением нарушений слуха, а также подбором слуховых аппаратов и их настройкой.
Терапевт — специалист первой помощи, который диагностирует заболевание и направляет на дальнейшее обследование к узкопрофильным специалистам.
Травматолог — врач, к которому следует обращаться при любых травмах: порезах, повреждениях, переломах и др. Ортопед-травматолог лечит опорно-двигательный аппарат, травматолог-реаниматолог занимается реабилитацией после травм.
Трихолог — лечит заболевания волос и кожи головы. Трихология изучает волосы и волосистую часть кожи головы, строение, фазы роста нормальных (неизмененных) волос.
Уролог и уролог-андролог — его часто называют «мужской врач», однако это не совсем верно. Уролог — специалист по проблемам с мочеполовой системой, а вот андролог занимается расстройствами половых функций у мужчин, гормональными дисфункцями мужской репродуктивной сферы, заболеваниями, передающимися половым путем.
Флеболог — врач, который лечит заболевания вен, в частности, варикозное расширение вен и тромбофлебит.
Фонопед (фониатр) — врач-дефектолог, занимающийсядиагностикой и лечением нарушений голоса. Фониатр ставит диагноз и проводит лечение, а фонопед «ставит» голос, помогает с помощью специальных упражнений развить нервномышечный аппарат гортани и освоить правильное дыхание.
Фтизиатр — специалист по лечению туберкулеза легких. Очень часто отдельного кабинета фтизиатра нет, поэтому следует обращаться к пульмонологу.
Хирург — занимается лечением различных заболеваний, требующих физического оперативного вмешательства.
Эндокринолог — специалист по гормонам, обмене веществ. Поможет в случае нарушениях работы щитовидки, иных желез, надпочечников, яичников, гипофиза и гипоталамуса, гормональном бесплодии. По вопросам женских гормонов чаще встречается гинеколог-эндокринолог.
Статья подготовлена для сайта http://beewoman.ru
Похожее
beewoman.ru
Какой врач что лечит Список профессий врача
Аллерголог — специалист по лечению аллергии. К нему направляют при аутоиммунных заболеваниях, аллергических проявлениях, часто «подхватываемых» простудах и инфекциях.
Анестезиолог — специалист, который разбирается в средствах и методах обеспечения анестезии при острых болевых синдромах, шоковых состояниях, травмах, хирургических вмешательствах.
Гастроэнтеролог — врач, лечащий нарушения работы желудочно-кишечного тракта. К нему обращаются с болями в животе, проблемами с пищеварением и стулом, с любыми неполадками, связанными с питанием и диетами, с лишним весом в том числе. На диетах также специализируется врач диетолог.
Геронтолог — врач, изучающий различные (биологические, социальные и психологические) аспекты процесса старения человека, причины старения и средства омоложения — борьбы со старением.
Гинеколог — «женский» врач, который поможет при заболеваниях, характерных только женскому организму (болезни женских половых органов, нарушение цикла) и при заболеваниях женской репродуктивной системы (недостаток гормонов, бесплодие, контрацепция, беременность). В роддоме обитают акушеры-гинекологи, которые принимают роды.
Дерматолог и дерматовенеролог — специалисты по кожным и венерологическим проблемам. К ним — с хроническими заболеваниями кожи, изменившимися родинками, любой сыпью, зудом, изменениями цвета и структуры кожи, в общем, со всем, чем вас беспокоит поверхность вашего тела. Отдельно выделяют врачей дермато-косметологов.
Иммунолог — специалист, который занимается иммунной системой. Зачастую врач совмещает специализацию аллерголог-иммунолог.
Кардиолог — врач, который занимается сердцем и сосудами. Его стоит посетить при болях в груди, одышке, учащенном или замедленном сердцебиении, головных болях при перепадах температур, ощущении нехватки воздуха.
Логопед — диагностика речевого развития, профилактика и коррекция звукопроизношения, общего недоразвития речи, нарушений письма и чтения, нормализация темпа и ритма речи, устранения расстройств голоса.
Маммолог — специалист по заболеваниям молочных желез, к нему обращаются при болях в груди, а также при любых обнаруженных уплотнениях, новообразованиях, выделениях из сосков и так далее.
Невропатолог, невролог — специалист по заболеваниям нервной системы, от головных болей до лечения неврозов, болевого синдрома нервного происхождения, воспалений различных нервов и прочих «нервных» патологий.
Неонатолог лечит новорожденных, их организм отличается не только от взрослого, но и от организма детей постарше. Детьми старшего возраста занимается педиатр.
Нефролог — врач, специализирующийся на лечении болезней почек. Очень часто ео функции выполняет уролог при отсутствии необходимости в штатном нефрологе.
Онколог — врач, занимающийся диагностикой различных новообразований и лечением раковых образований.
Оториноларинголог — его еще называют «ухо-горло-нос» или ЛОР, врач, который лечит болезни ушей, носа и горла, устраняет инородные тела из низ (особенно у детей).
Офтальмолог (окулист) — врач, занимающийся органами зрения, изучает строение, работу и болезни глаза, методы лечения и профилактики глазных болезней.
Педиатр — детский врач. Педиатр лечит всех детей, кроме новорожденных, в возрасте до 14-16 лет.
Проктолог — врач, который специализируется на заболеваниях кишечника. Его также часто называют «мужским» врачом, т.к. помимо прочего он занимается леченим простатита у мужчин.
Пульмонолог — специалист, который занимается болезнями органов дыхания (лечит бронхита, астму, пневмонию, туберкулез).
Реаниматолог — занимается поддержанием и восстановлением жизненно важных функций организма при угрожающих жизни заболеваниях (занимающийся реанимацией, изучивший реаниматологию). Часто реаниматолог выполняет работу анестезиолога и наоборот.
Ревматолог — специалист по лечению заболеваний воспалительного и дистрофического характера, при которых поражаются соединительные ткани и суставы.
Стоматолог — врач, занимающийся изучением и лечением зубов, нормы и патологии развития, изучает методы профилактики различных заболеваний полости рта, челюсти. и пограничных областей лица и шеи.
Сурдолог — врач дефектолог, занимающийся глухотой или нарушениями слуха. Диагностикой заболеваний, лечением нарушений слуха, а также подбором слуховых аппаратов и их настройкой.
Терапевт — специалист первой помощи, который диагностирует заболевание и направляет на дальнейшее обследование к узкопрофильным специалистам.
Травматолог — врач, к которому следует обращаться при любых травмах: порезах, повреждениях, переломах и др. Ортопед-травматолог лечит опорно-двигательный аппарат, травматолог-реаниматолог занимается реабилитацией после травм.
Трихолог — лечит заболевания волос и кожи головы. Трихология изучает волосы и волосистую часть кожи головы, строение, фазы роста нормальных (неизмененных) волос.
Уролог и уролог-андролог — его часто называют «мужской врач», однако это не совсем верно. Уролог — специалист по проблемам с мочеполовой системой, а вот андролог занимается расстройствами половых функций у мужчин, гормональными дисфункцями мужской репродуктивной сферы, заболеваниями, передающимися половым путем.
Флеболог — врач, который лечит заболевания вен, в частности, варикозное расширение вен и тромбофлебит.
Фонопед (фониатр) — врач-дефектолог, занимающийсядиагностикой и лечением нарушений голоса. Фониатр ставит диагноз и проводит лечение, а фонопед «ставит» голос, помогает с помощью специальных упражнений развить нервномышечный аппарат гортани и освоить правильное дыхание.
Фтизиатр — специалист по лечению туберкулеза легких. Очень часто отдельного кабинета фтизиатра нет, поэтому следует обращаться к пульмонологу.
Хирург — занимается лечением различных заболеваний, требующих физического оперативного вмешательства.
Эндокринолог — специалист по гормонам, обмене веществ. Поможет в случае нарушениях работы щитовидки, иных желез, надпочечников, яичников, гипофиза и гипоталамуса, гормональном бесплодии. По вопросам женских гормонов чаще встречается гинеколог-эндокринолог.
babyeph.ru
Защемление нерва - к какому врачу обращаться
Защемление нерва возникает спонтанно и доставляет много неудобств. Пациенты ощущают боль и онемение участка спины, которые часто сковывают движения. Такое состояние представляет опасность и имеет серьезные осложнения, потому лечение должно проводиться незамедлительно. Чтобы получить своевременную помощь, нужно знать, какой врач лечит защемление. Только квалифицированный специалист сможет точно установить причину появления симптома и провести необходимое лечение.
Причины защемления нерва
Защемление может быть вызвано рядом причин:
- Чрезмерная физическая нагрузка на спину (занятия спортом, поднятие тяжести).
- Давление растущей матки на позвоночник при беременности.
- Избыточный вес.
- Неправильное положение тела во время работы или сна.
- Воспаление суставов.
- Перенесенная травма.
- Переохлаждение.
Зажатие нервных корешков позвоночника часто происходит при остеохондрозе, протрузии и грыже межпозвоночного диска. Также вероятной причиной защемления являются спазмы спинных мышц. Даже кратковременный стресс влияет на ткани тела и в результате такого воздействия мышцы защемляют нерв. Наиболее опасное заболевание, вызывающее пережатие нерва – это опухоль позвоночника.
Самостоятельно принимать обезболивающее или противовоспалительное средство не рекомендуется. Без устранения главной причины болезненные ощущения вернутся вновь.Место защемления нерва
В зависимости от того, где произошла компрессия, отличаются симптомы. Также значение имеет и то, какой нерв зажат. При защемлении чувствительного нерва болит спина, а пережатие двигательного или вегетативного вызывает более опасные последствия.
Распространенные варианты локализации защемления:
- Поясница. Пережатие нерва в этой области вызывает появление боли, отдающей в ягодицу и бедро. При этом может воспаляться седалищный нерв, что проявляется покалыванием, жжением и чувством тяжести в ноге.
- Шея. Боли при пережатии нервного корешка отдают в лопатку, плечи и предплечья. Неприятные ощущения усиливаются при поворотах головы. Такое явление может вызвать нарушение кровоснабжения головного мозга. При этом появляется головная боль, головокружения, шум в ушах.
- Грудной отдел. Болевые ощущения схожи с приступом стенокардии. Попытки сделать глубокий вдох могут вызвать более интенсивные покалывания, препараты от заболеваний сердца не приносят облегчение.
Пациенты ошибочно обращаются с такими болями к кардиологу, однако подобные нарушения входят в компетенцию других специалистов.
К какому врачу обращаться
Невролог. Во время приема доктор проведет осмотр и даст направления на дополнительные обследования – рентген и томографию. Снимок предоставит полную картину заболевания, поможет выявить смещение межпозвоночных дисков, повреждение нервных отростков и другие заболевания скелетов и мышц. На основе полученных данных врач назначит лечение. Обычно это консервативная терапия, основанная на обезболивающих инъекциях и согревающих мазях.
Хирург. Этот специалист проводит операцию при обнаружении межпозвоночной грыжи. Микродискэктомия предполагает удаление грыжи вместе с поврежденными тканями. После хирургического вмешательства следует период восстановления под наблюдением невролога.
Мануальный терапевт. Доктор поможет справиться состоянием, которое возникло в результате смещения или подвывиха позвонков. Основной задачей врача является освобождение нерва из зажатого состояния. При неосложненном течении это можно достичь за один прием.
Остеопат. Осматривая пациента, остеопат выявляет причину появления боли, аккуратными ручными движениями возвращает позвонки в правильное положение, снимает мышечный тонус и улучшает кровообращение. Также врач проводит проработку всего позвоночника и восстанавливает межпозвонковые расстояния, что позволяет предотвратить защемление в дальнейшем.
Вертебролог. Методы лечения этого врача также безоперационные и основаны на мягком воздействии на причину заболевания. Вертебролог – это узкий профиль врачей, которые специализируются на заболеваниях позвоночника и применяют в своей практике принципы остеопатии и мануальной терапии.
Онколог. К этому специалисту обращаются пациенты, у которых после проведения обследования выявлена опухоль позвоночника.doctown.ru
Какой врач лечит невралгию? Кто сможет вылечить невралгию?
Кто лечит невралгию? Конечно, правильным ответом является – врач – невролог (невропатолог). В его компетенции распознавать поражения нервной системы, и принимать адекватные меры.
Врачи неврологического отделения
Вместе с врачом – неврологом должны трудиться другие специалисты: врачи ЛФК, реабилитологи, врачи – курортологи, физиотерапевты, врачи – мануальные терапевты. Кроме врачебных специальностей, в лечении различных невралгий активное участие принимает средний медицинский персонал, особенно массажисты.
В том случае, если невралгия поразила черепно-мозговые нервы, и носит характер вегеталгии (крылонебный узел, ушной ганглий), то в лечении таких заболеваний могут принимать участие оториноларингологии, стоматологи, а также специалисты по челюстно – лицевой хирургии. Для решения вопроса о функциональной сохранности нервной такни важно мнение нейрофизиолога и врача функциональной диагностики, который должен в некоторых случаях провести электронейромиографию.
Если у пациента диагностирована вегетативная (автономная) нейропатия, то в лечении участвуют врачи – специалисты по тем органам и системам, деятельность которых нарушена: терапевты, гастроэнтерологи, кардиологи, пульмонологи, эндокринологи.
Это – идеальная картина. В том случае, если у пациента существует медицинское образование, или культура восприятия боли (да, есть и такое), он может довольно точно, с помощью анализа и жизненного опыта установить, какой врач ему требуется, с одной оговоркой: пациент финансово независим, и может выбирать самостоятельно, к какому специалисту ему обратиться. Если пациент очень состоятелен, он позволяет своему высококвалифицированному личному лечащему врачу, которому он доверяет, выбрать, кто и с помощью каких средств и методов будет его лечить.
Когда необходимо обратиться к врачу – неврологу?
Но первичное звено отечественного здравоохранения устроено совсем по-другому. До недавнего времени человек, пусть с известными трудностями, мог отложить талон к «узкому специалисту», которым является врач – невролог.
Больному приходилось ожидать в среднем неделю, да и то в том случае, если штатная должность невролога в поликлинике укомплектована соответствующим специалистом. За это время почти любая невралгия, связанная с переохлаждением, может принять подострое течение, а в случае опоясывающего герпеса можно упустить драгоценное время, и получить «полноценную» посгерпетическую невралгию, как заболевание на долгие годы.
В современной России, если вам нужен бесплатный прием у невролога (или у любого врача – специалиста: пульмонолога, гастроэнтеролога и др.) – не избежать приема у участкового терапевта. Только он решает, отправить пациента к неврологу, или нет. У терапевта есть выделенная квота к каждому из специалистов, которую он расходует очень экономно.
В современной России не избежать очереди к любому врачуС одной стороны, такая политика оправдана тем, что значительное количество заболеваний вполне доступно для лечения врачу – терапевту. Например, при межреберной невралгии нужно провести дифференциальную диагностику между невралгией, заболеваниями бронхолегочной системы (например, сухим плевритом), ишемической болезнью сердца и острым инфарктом миокарда.
На сколько эффективен прием у терапевта?
В том случае, если терапевтическая патология на первичном приеме и с помощью нужных диагностических обследований (рентгенографии легких, ЭКГ) исключена, то можно приступать к лечению у невролога. Это ведет к неизбежному разрыву во времени: так как после приема участкового терапевта можно потерять несколько дней, ожидая очереди к неврологу.
Но гораздо чаще бывает, что терапевт бывает только «перевалочной базой»: убедившись, что заболевание неврологическое уже на первом приеме, врач просто говорит «вам надо к неврологу». В результате он ничего не назначает, опасаясь, что невролог все равно назначит свое лечение, и, по сути, визит к терапевту оборачивается «получением пропуска к неврологу».
Что особенно печально, так это то, что талон пациента закрыт, визит к врачу проведен по всем правилам, и случай подается на оплату в Фонд обязательного медицинского страхования.
В итоге пациент еще не начал ни лечиться, ни обследоваться, а по отчетам поликлиники, уже проведена работа.
Поэтому в наше время стала чрезвычайно важной медицинская грамотность населения, которая должна включать в себя не только правила личной гигиены, но и разумное решение, как и от чего можно лечиться, до попадания к врачу – специалисту. Увы, в России это знание стало насущной потребностью.
Помните, что боли при межреберной невралгии зачастую можно спутать с болями в сердце (читайте статью как отличить невралгию от болей в сердце)Именно невралгия обладает характерными признаками, которые трудно спутать с другими заболеваниями: резкое начало, характер боли, подобный удару электрического тока, наличие светлых промежутков, а так же триггерных точек, раздражение которых провоцируют приступ боли.
Отсутствие общей симптоматики при невралгии
Характерной особенностью невралгии является отсутствие общей симптоматики: лихорадки, недомогания, слабости, разбитости (читайте общую статью о невралгии). Также для невралгии нехарактерно появление постоянных болей, и развитие признаков воспаления в зоне наибольшей болезненности. К таким признакам относятся: покраснение, припухлость, жар, болезненность и нарушение функции. Как правило, при невралгии сильная боль мешает выполнять произвольные движения, но функция движения не нарушена.
Единственное непреложное правило – при сильных болях в груди или в животе нельзя принимать обезболивающие препараты, до приезда «скорой помощи». В то же время лечиться с помощью мазей, иппликатора Кузнецова, приема нестероидных противовоспалительных препаратов, можно начать самостоятельно.
Особняком стоит развитие герпеса зостер, или появление пузырьковых высыпаний по ходу нервных стволов, а также развитие асимметрии лица вследствие развития пареза лицевого нерва. Подробные симптомы описаны в соответствующих статьях: (Неврит лицевого нерва и постгерпетическая невралгия). В этих случаях должно быть немедленно, до визита к врачу, начато лечение современными противовирусными препаратами. Цена промедления достаточно высока: или пожизненные жгучие боли в случае развития постгерпетической невралгии, или риск остаться «кривым» на лицо. И даже в том случае, если вы ошиблись с диагнозом, но пропили противовирусные препараты (которые хорошо переносятся), то вреда от этого никакого не ожидается.
Не болейте и будьте здоровы!
Рекомендуем к прочтению
nevralgia24.ru
Описание нервной системы, как называется врач который лечит нервную систему, что негативно влияет на нервную систему
Сегодня в жизнь людей течет ускоренными темпами. Следствием этого становятся стрессы и неполноценное питание, которые негативно воздействуют на человеческий организм и в первую очередь на нервную систему. О том, как функционирование нервной системы отражается на нашем здоровье и молодости рассказывает в своей лекции заместитель руководителя научно-исследовательского отдела Группы компаний Национального научно-производственного центра технологии омоложения (ННПЦТО) Иван ХАБАРОВ. Нервная система. Общие понятия Нервная система является ведущей системой в организме человека. Она управляет деятельностью всего организма посредством головного мозга и обеспечивает психическую деятельность человека – воля, мышление, эмоции, восприятие, внимание, память.Нервную систему составляют нейроны (нервные клетки), соединенные друг с другом. Они обеспечивают метаболизм (обмен веществ), проводимость (передач нервных импульсов), возбудимость (генерирование нервных импульсов). В человеческом организме есть более ста миллиардов нервных клеток. Нервные клетки восстанавливаются Иван Хабаров в ходе своей лекции опроверг популярный миф о том, что восстановление нервных клеток невозможно. Современные медицинские исследования показали, что наряду с нервными клетками существуют глиальные клетки или нейроглия, которые обеспечивают нейроны питательными веществами, поддерживают их. Некоторые из них могут брать на себя функции погибших нейронов.
Что нам известно и неизвестно о нервной системе Нервная система делится на центральную и периферическую. Действуя сообща, они обеспечивают существование организма в окружающей среде и адаптацию к ней.
Центральная нервная система, к которой относятся головной и спинной мозг, управляет сознательными движениями. Она воспринимает и обрабатывает информацию, затем оценивает результаты и формирует приказы для опорно-мышечного аппарата. Вдобавок центральная нервная система управляет работой эндокринной и других систем.
Головной мозг состоит из большого количества нейронов и находится в черепной коробке. Между собой нейроны соединены синаптическими связями, посредством которых формируются сложные механизмы передачи электрохимических импульсов, необходимых для управления организмом.
И что еще очень важно, головной мозг выполняет высшую функцию – мышление. Он обрабатывает сенсорную информацию, поступающую от глаз, ушей и других органов чувств, осуществляет принятие решений, планирование, отвечает за внимание, эмоции, память. Восприятие и генерация речи происходит также благодаря мозгу.
Спинной мозг – это координирующий центр автономных рефлексов (например, сокращение мочевого пузыря) и простых спинальных рефлексов (коленный и др.) и посредник между головным мозгом и спинальными нервами. Находится он в позвоночном канале.
Периферическая нервная система соединяет органы и конечности с центральной нервной системой и состоит из нервов и нервных сплетений. На ней лежит ответственность за получение от органов информации о внешней среде, и передача приказов «центра» мышцам и пр.
Существует четыре нервных сплетения: верхнегрудное, нижнегрудное (солнечное), брюшное и тазовое сплетение. Поражение какого-либо нервного сплетения сопровождается нарушением работы определенной части тела.
Периферическая нервная система состоит из соматической и вегетативной нервной системы. Вегетативная регулирует уровень функционирования всех органов и систем, что необходимо для адекватной деятельности организма. Соматическая управляет опорно-двигательным аппаратом и всеми группами мышц. Чтобы долгие годы быть здоровым Заболеваниями нервной системы занимаются неврологи, нейрохирурги и психиатры. Неврологи занимаются терапией.
К ним следует обращаться с эпилепсией, болезнью Паркинсона, рассеянный склероз и другие, не требующие оперативного вмешательства.
Нейрохирурги выполняют удаление опухолей, грыж позвоночника, «исправляют» различные повреждения головного и спинного мозга (травмы, ушибы) посредством хирургической операции.
Психиатры занимаются нарушениями в сфере психики, к примеру, эмоциональных состояний. В первую очередь к ним обращаются люди страдающие депрессией, тревогой, неврозом и другими пограничными состояниями. Пациентами психиатров становятся в случае шизофрении и тяжелых психозов. Лечение психических расстройств должно происходить только на добровольной основе. Очень важно, чтобы пациент придерживался назначенного врачом режима. Необходим полноценный отдых, недопустимы эмоциональные перегрузки.
Заболевания психической сферы в медицинской практике разделяют на малую и большую психиатрию. 70 % всех людей страдает неврозами и прочими пограничными состояниями, кои относятся к малой психиатрии.
Причиной тому, прежде всего, наш образ жизни, то, чем и как мы питаемся, неблагоприятная экологическая обстановка, стрессы и эмоциональные переживания. Все эти факторы напрямую связаны с продолжительностью жизни и ее качеством.
Помня это, старайтесь внимательнее относиться к себе, чаще дышите свежим воздухом, сбалансируйте свое питание, больше двигайтесь, выработайте в себе философский взгляд на различные проблемы, старайтесь не накручивать себя, относитесь к происходящим вещам с холодной рассудительностью.
medicinaplus.ru