Холецистит — причины, симптомы и лечение. Холецистит чем лечить
Холецистит — причины, симптомы и лечение
Холецистит – это заболевание желчного пузыря, характеризующееся серьезными воспалительными процессами. Данное заболевание является самым распространенным среди всех болезней органов брюшной полости. На сегодня холециститом болеет около 10-20% населения, причем данное заболевание стремительно увеличивается. А связано это с тем, что множество людей ведут малоподвижный образ жизни, употребляют пищу с избыточным содержанием жиров, это яйца, жирное мясо, сало и масло. Помимо этого, у многих людей присутствует нарушение эндокринных желез в результате ожирения или сахарного диабета. Причем женщины в четыре раза чаще болеют холециститом, нежели мужчины, а связано это с тем, что на это влияет прием оральных контрацептивов и беременность.
Острый холецистит
Острым холециститом называют воспаление желчного пузыря, при котором внезапно возникает нарушение движения желчи из-за блокады ее оттока. Также возможно развитие патологической деструкции в стенках желчного пузыря. В большинстве случаев около 85-95% людей имеют острый холецистит в сочетании с конкрементами, то есть с камнями, а больше половины людей имеют бактериальное заражение желчи, это кокки, кишечные палочки, сальмонеллы и так далее. При острой форме холецистита симптомы болезни возникают единожды, однако при правильном лечении эти симптомы стихают и не оставляют выраженных последствий. А если наблюдается многократное повторение острых приступов воспалений желчного пузыря, то это говорит о наличии хронического холецистита. Острая форма холецистита обычно развивается у женщин, причем риск возникновения болезни увеличивается с возрастом. Также есть предложения о влиянии на развитие холецистита гормонального фона.
Острый холецистит подразделяется на катаральный и на деструктивный, то есть гнойный холецистит. А среди деструктивных форм болезни выделяют флегмонозно-язвенную, флегмозную, перфоративную и гангренозную форму, в зависимости от стадий воспалительных процессов. Главным симптомом острого холецистита становится желчная колика, то есть острая и выраженная боль в правом подреберье, в верхней части живота или боль отдает в спину. Желчную колику может спровоцировать алкоголь, жирная пища, острая пища или сильный стресс. Кроме болевого синдрома, острая форма холецистита может сопровождаться тошнотой и субфебрильной температурой.
При легких формах острый холецистит протекает 5-10 дней, а потом завершается выздоровлением. Если к холециститу присоединяется инфекция, то развивается гнойная форма болезни, а у людей с ослабленным иммунитетом эта форма может перейти в гангрену. Такие состояния могут дойти до летального исхода, поэтому требуют срочного оперативного лечения. При диагностировании первичного острого холецистита и при отсутствии камней, течение болезни не тяжелое. Если у пациента нет гнойных осложнений, то ему назначается консервативное лечение под полным контролем врача. В этом случае назначают антибиотикорерапию, чтобы подавить бактериальную фролу и провести профилактику для возможного инфицирования желчи, назначают спазмолитики в снятии болевого синдрома, а также для расширения желчных проток. Помимо этого врач назначает дезинтоксикационную терапию, если у больного выраженная интоксикация организма. А в случае развития тяжелой формы деструктивного холецистита потребуется хирургическое лечение.
Когда в желчном пузыре были выявлены камни, то обычно в этом случае пациенту предлагают удалить их из желчного пузыря. Если есть противопоказания для проведения операции или отсутствуют гнойные осложнения, то врач может назначить консервативный метод терапии, однако при наличии больших камней в желчном пузыре и при отказе на операцию возможно повторение острых приступов, а также переход воспалительного процесса в хронический холецистит плюс с развитием осложнений.
Помимо этого, всем пациентам с острым холециститом назначают диету, при которой первые 1-2 дня можно пить только воду или сладкий чай. И после этого уже разрешается употреблять некоторые из продуктов. Например, всем больным рекомендуют пищу, которая приготовлена на пару или же вареная, но обязательно в теплом виде. Необходимо отказаться от тех продуктов, которые содержат очень большое количество жиров, жареного, копченого, сдобы и от острых приправ. А для профилактики запора нужно отказаться от пищи, которая богата клетчаткой, это фрукты и свежие овощи, орехи. Запрещается употребление спиртных и газированных напитков.
Хронический холецистит
Обычно хронический холецистит развивается на фоне наличия желчных камней и в этом случае болезнь называется уже хронический калькулезный холецистит. То есть при длительном присутствии желчных камней внутри желчного пузыря уже успело развиться хроническое воспаление. И, несмотря на то, что почти всегда хронический холецистит развивается вместе с камнями, все же бывают случаи, когда такая форма болезни протекает и без наличия камней. И в этом случае болезнь называется хронический бескаменный холецистит. Вообще существует всего два типа хронической формы холецистита, это болезнь, которая развивается незаметно, постепенно и медленно, на протяжении нескольких месяцев или даже лет, а вот вторая форма болезни возникает после перенесенного приступа острого холецистита.
И в первом случае болезнь называется первичный хронический холецистита, а во втором случае его название – вторичный хронический холецистит. Оба вида заболевания различаются по началу развития и по изменениям, которые происходят в стенках пузыря. Если у больного первичный холецистит, то стенка его желчного пузыря очень тонкая и сохраняет свою структуру. А вот при вторичном холецистите стенка желчного пузыря довольно сильно утолщается после стихания острого приступа. В норме стенка желчного пузыря составляет не больше 2 мм при ультразвуковом измерении. А при утолщении стенка достигает 5-10 мм, но в более тяжелых случаях она может быть больше 10 мм.
При хронической форме холецистита больного беспокоит периодическая боль в правом подреберье, а также в эпигастральной области. В большинстве случаев такие боли появляются после употребления пищи. Помимо этого, у больного может появиться тошнота и рвота. Причем такие болевые приступы могут длиться несколько часов и даже несколько дней. Интервалы между приступами могут быть разными и составлять несколько лет. Довольно часто во время приступа пациенты жалуются на вздутие и распирание в правом подреберье. Кроме этого, может присутствовать ощущение дискомфорта и боли в животе, а также у них может быть непереносимость некоторых видов пищи, это жирная или острая пища.
Основной метод лечения хронического холецистита – это хирургическое вмешательство и удаление желчного пузыря. А консервативное лечение назначают только в том случае, если есть невозможность оперировать пациента из-за наличия очень тяжелых сопутствующих болезней или при отказе больного от операции.
В редких случаях применяют медикаментозный литолиз или ударно-волновую литотрипсию, которые тоже дают хороший эффект в лечении. Вообще наличие хронического холецистита становится противопоказанием для проведения подобных методов лечения. В итоге в сложных ситуациях нельзя избавиться от камней и применяют только консервативные методы лечения. На сегодня широкую востребованность получила лапароскопическая операция, которую легче переносит больной, а также она дает высокий косметический эффект. Но, если пациент не хочет избавлять от своего желчного пузыря или желает лечить холецистит консервативными методами, то для этого сегодня используется масса эффективных препаратов.
Симптомы холецистита
Почти в большинстве случаев симптомы хронического холецистита не ярко проявляются, вначале наблюдается легкий дискомфорт после еды, потом возникает тупая боль справа, которая наступает после употребления пережаренной и жирной пищи, питья газировки или холодных напитков. При острой форме холецистита у пациента возникают резкие и приступообразные боли с правой стороны, а также у него появляется тошнота и рвота, ощущение острой горечи во рту и желтуха. Если еще и прибавляются симптомы панкреатита, то боль распространяется в область и левого подреберья. А у престарелых людей, которые страдают болезнями сердца, могут возникать острые боли слева от грудины или же за ней, то есть наблюдается рефлекторная стенокардия.
У других пациентов наблюдается тошнота и блевота после приема пищи, к тому же с примесью желчи. Если повышается температура тела, то она может быть низкой субфебрильной или же высокой. Во время пальпации живота ощущается болезненность под ложечкой и в правом подреберье, все мышцы живота очень напряжены, а через 2-4 дня становится болезненно напряженный желчный пузырь уже в виде образования и увеличивается болезненная печень. У большинства пациентов есть направленность к снижению артериального давления, а через 2-3 дня у них образуется желтушность склер, покровов и слизистых оболочек. Иногда симптомы холецистита проявляются после переохлаждения, после долгого пребывания в сидячем положении и в результате стрессовых состояний. Боль в правом подреберье обычно очень сильная и передается в правую лопатку, спину и в правую надключичную область.
Калькулезный холецистит
Что касается калькулезного холецистита, то это форма хронического холецистита, которая характеризуется присутствием камней в желчном пузыре. Это заболевание может носить довольно длительное латентное течение. На сегодня классическими проявлениями калькулезного холецистита является болезненность в правом подреберье, сильное чувство тяжести, тошнота, горечь во рту, а также приступ желчно-пузырной колики. Полную диагностику калькулезного холецистита проводят, учитывая данные рентгенологических, радионуклидных, ультразвуковых методов исследования желчного пузыря. А лечение калькулезного холецистита включает в себя литолитическую терапию или же хирургическое вмешательство.
Стоит отметить, что калькулезный холецистит является проявлением желчнокаменной болезни. Причем в гастроэнтерологии такая форма болезни диагностируется у 10% взрослых людей, но у женщин встречается болезнь в 3-5 раз чаще, нежели у мужчин. В большинстве случаев это заболевание возникает у людей уже старше 40 лет, однако может встречаться и у детей. Во время диагностики калькулезного холецистита у пациентов наблюдаются все признаки воспаления, а в просвете желчного пузыря находятся конкременты, то есть желчные камни. И камни в желчном пузыре встречаются в 75% случаев. Камни, которые расположены в протоках, могут затруднять или же полностью перекрывать отток желчи, а это проявляется в виде приступов желчной колики. Ведущими факторами для формирования желчных камней является изменение состава желчи, застой желчи или же наличие воспалительного компонента, то есть холецистита.
Главные составляющие желчи – это пигменты, желчные кислоты, минеральные вещества и липиды, которые находятся в коллоидном состоянии. После изменения холато-холестеринового коэффициента, то есть отношения концентрации желчных кислот и уровня холестерина, последний начинает выпадать в осадок с дальнейшей кристаллизацией. К таким сдвигам может приводить систематические погрешности в питании, то есть избыток калорий, жиров, холестерина и авитаминоз, а также сахарный диабет, гепатит, ожирение и другие инфекционные болезни. А дисхолия тоже приводит к сгущению или к застою желчи, а это благоприятствует лимфогенному, гематогенному или восходящему инфицированию желчного пузыря патогенами, причем в большинстве случаев бактероидами и кишечной палочкой. Очень часто к развитию калькулезного холецистита предшествует и бескаменный холецистит, во время которого нарушается нормальная динамика в опорожнении желчного пузыря.
А среди всех факторов, которые предрасполагают к развитию калькулезного холецистита, следует выделить дискинезию желчевыводящих путей, панкреатит, хронический гастрит, гельминтозы, болезнь Крона и цирроз печени. На увеличении е литогенности желчи могут влиять такие ятрогенные причины, как ограничение двигательного режима, диеты с высоким содержанием животного жира, нерегулярное питание, наследственность, а также длительное использование гормональной контрацепции. Также имеются данные и о корреляции частоты этого холецистита с ранее перенесенной ваготомией, наличием послеоперационных лигатур в желчном протоке, резекцией тонкой кишки и с перенесенными травмами пузыря и протоков.
Некалькулезный холецистит
Некалькулезный холецистит является заболеванием желчного пузыря воспалительного характера, которое затрагивает слизистую оболочку. Основные проявления болезни – это боль в правом подреберье, нарушение стула, диспепсический синдром, отрыжка горьким и общие проявления. Очень часто бескаменный холецистит встречается в молодом возрасте. Вначале заболевания наблюдается повреждение оболочки желчного пузыря, а в условиях нарушения оттока желчи к этому процессу еще присоединяется микробная флора.
По своей тяжести течения некалькулезный холецистит может быть в легкой, в средней и в тяжелой форме, а по стадии развития бывает в стадии ремиссии или в стадии обострения. При этом заболевании пациенты жалуются на боль в правом подреберье, которая отдает в грудную клетку, в правую лопатку, ключицу, плечо и в правую половину шеи. При этом боль может быть очень сильной, однако очень часто она носит тупой и постоянный характер. Во многих случаях болевые ощущения усиливаются после употребления жирной, острой и жареной пищи. Причиной увеличения боли становится стимуляция сокращения желчного пузыря под сильным действием пищи. Если отток желчи стал затруднительным, то болевой приступ может быть очень сильным, а в правом подреберье возникает сильное чувство тяжести.
Очень часто при некалькулезном холецистите пациенты жалуются на присутствие металлического привкуса во рту, на ощущение горечи, отрыжку воздухом, на вздутие живота, тошноту и на усиленное отделение газов. А недостаток желчных кислот в кишечнике очень часто приводит к нарушению всасывания холестерина, жиров, солей кальция и к возникновению запора, что может сменяться поносом после обильного выброса желчи из желчного пузыря в результате воздействия определенных причин. При этом аппетит больного сохранен, но иногда может повышаться и особенно на стадии затухания обострения. Все проявления болезни ограничиваются головной болью, слабостью, болью в суставах, а в некоторых случаях и небольшим подъемом температуры тела. На стадии обострения болезни боли усиливаются, иногда может возникать кожный зуд, повышенная температура тела и в более редких случаях наблюдается желтуха. При обострении болезни в биохимическом анализе крови могут обнаружить признаки нарушений функции печени.
Хроническая форма бескаменного холецистита может обостриться возникновением хронического гепатита, холангита, панкреатита, а также способствует образованию камней в желчном пузыре и в желчевыводящих путях. Самым опасным осложнением становится прободение стенок желчного пузыря и излитие желчи в брюшную полость, а также развитие тяжелого перитонита или эмпиема желчного пузыря, после чего желчный пузырь превращается просто в мешок с гноем. Стоит отметить, что лечение хронического холецистита является длительным процессом, в который входит соблюдение строгой диеты. Причем диета для лечения составляется в индивидуальном порядке, учитывая возраст больного, его вес, а также физическую активность пациента. Но обычно рекомендуется кушать 4-5 раз в день, полностью исключить из рациона жареную и жирную пищу.
Помимо этого, в лечении применяется антибактериальная терапия, но в последнее время она стала меньше применяться. Помимо этого, назначаются различные антибиотики и эффективные антибактериальные препараты, которые способны накапливаться в желчи. Обычно антибактериальные препараты принимают 10 дней, а потом применяется и физиотерапия. Вне стадии обострения больному назначают препараты, которые стимулируют образование желчи, но если у больного выявлена гипотония, то есть сниженный тонус или слабые сокращения желчного пузыря, то ему назначают те препараты, которые усиливают сокращение желчного пузыря и способствуют выведению желчи.
Диета при холецистите
Самое успешное лечение холецистита должно включать в себя диету, так как выделение желчи зависит от состава и от качества пищи. Помимо этого, воспаленный орган служит основным источником в заражении других органов, поэтому весь желудочно-кишечный тракт работает в щадящем режиме. Вообще все диеты при холецистите и при других заболеваниях, которые имеют отношение к пищевому процессу, довольно похожи между собой и требуют очень тщательного соблюдения. И особенно жесткой должна быть диета, которая используются во время хронического холецистита.
На диете строго запрещены любые копчености, жареные блюда, все острые специи, жиры, колбасы, консервы, какао-бобы, шоколад и алкоголь. В рационе обязательно должны присутствовать вегетарианские супы, молочные продукты, нейтральные по своему вкусу фрукты, отварная рыба, каши, тушеные овощи, чаи, отварные мясные блюда, компоты и минеральная вода. Параллельно должны применяться отвары трав с желчегонным эффектом, желчегонные препараты и спазмолитики. А если пациенту проводилась операция, то пищеварительную систему в этом случае нельзя сильно нагружать несколько дней, пока все раны не подживут, а организм не наберется сил.
В первые два дня необходимо принимать теплые жидкости, это жидкие соки, чай и минералку без газа, при желании можно скушать несколько сухариков. Затем можно переходить на мелкодробное питание, при котором следует кушать гречневую, овсяную, рисовую и манную каши, протертые жидкие супчики, отварную рыбу, желе, кисели, жидкий творог, белые сухари, а также паровые котлеты из нежирных сортов мяса. При лечении калькулезного холецистита назначают диету, при которой употребляются те продукты, которые снижают застой желчи и уменьшают процессы воспаления желчного пузыря и окружающих его тканей. Еще оттоку желчи способствует мелкодробное и регулярное питание, а также теплая и хорошо пережеванная пища. Ужин пациента должен быть за три часа до сна, а ночь можно выпить стакан теплого компота из яблок и слив. В сутки следует употреблять до 90 г жиров, до 80 г белков и до 300 г углеводов.
В некоторых случаях рекомендуется повышать количество жиров, но не больше 120 г в сутки, чтобы ускорить отток желчи. Однако делать это самостоятельно запрещается, а только по назначению врача, так как здесь учитываются некоторые процессы организма, о которых судят только по результатам обследования, к тому же самостоятельные меры могут вызвать обратный эффект. А соотношение жиров обязательно должно быть приблизительно равным, ведь и животные и растительные жиры играют очень важную роль в обменных процессах.
Лечение холецистита
В ходе лечения холецистита на фазе обострения назначают диету с химическим, механическим и термическим щажением, которая постепенно расширяется, учитывая эффективность лечения болезни. На всех этапах течения болезни необходима индивидуальная и строгая диета лечебного питания. А медикаментозная терапия включает в себя целый ряд очень важных направлений, это антибактериальная терапия, в которую входит индивидуальный подбор лекарственных препаратов, учитывая исследования микрофлоры на чувствительность к различным антибиотикам, а также учитывая клинический эффект проводимого лечения. Также назначается противовоспалительная и спазмолитическая терапия, применяют антигипоксанты и антиоксиданты, проводят дезинтоксикационную терапию, используют препараты, которые нормализируют моторно-эвакуаторные функции желчевыделительной системы. Помимо этого, врач назначает лечение паразитарных процессов, это описторхоз, лямблиоз, энтеробиоз и другие, а также проводят программы иммуномодуляции и лечение сопутствующих патологий и осложнений.
Лечение холецистита острой формы проводят обычно в условиях хирургического стационара. Если у пациента обострение хронической формы холецистита, то на сегодня в его лечении применяют специальные замещающие технологии, то есть назначают амбулаторное лечение больных в специализированных гастроэнтерологических отделениях, где есть самая современная лабораторно-инструментальная диагностическая база. Там лечение пациентов включает постоянное наблюдение и мониторинг эффективности лечения, а также систематические осмотры врачами-гастроэнтерологами. Обычно продолжительность лечения хронической формы холецистита без обострений составляет не меньше 1,5-2 месяца. Если проводится лечение хронической формы бескаменного холецистита без обострений, то сюда входит диетотерапия, желчегонная терапия, лекарственная терапия, которая поддерживает организм и противостоит рецидивам, назначается спазмолитическая терапия, проводят иммуномодуляции, общеукрепляющую терапию. Помимо этого, проводят мероприятия по восстановление микрофлоры кишечника с помощью биологических средств, это пребиотики, пробиотики, синбиотики, а также назначают лечение всех сопутствующих заболеваний и различных патологических процессов.
Под контролем гастроэнтерологов и под контролем лабораторно-инструментального исследования проводят лечение тех пациентов, у которых обострение хронического холецистита или острая форма болезни. Кроме этого всем пациентам рекомендуется санаторно-курортное лечение. Осложнения с хроническим бескаменным холециститом бывают очень редко и возникают обычно, если у больного нефункционирующий желчный пузырь из-за отека, спазма пузырного протока или из-за накопления слизи в нем. Однако при уменьшении воспаления работа желчного пузыря может восстановиться.
Одним из осложнений является и перихоледохеальный лимфаденит, то есть воспаление лимфатических узлов по пути внепеченочных желчных протоков. Еще осложнением может стать перфорация и образования свища в соседний орган, то есть двенадцатиперстную кишку или в печеночный изгиб ободочной кишки, а в некоторых случаях в тонкую кишку, желудок или в почечную лоханку. Чтобы провести профилактику рецидивов этой болезни следует соблюдать диету, проводят лечение первичных и вторичных дискенезий желчевыводящих путей, что обусловлено другими болезнями органов пищеварения, а также паразитарными инвазиями. Окончательный прогноз при адекватном и своевременном лечении бескаменного холецистита хронической формы весьма благоприятный.
Лечение холецистита народными средствами
Для лечения холецистита с помощью народной медицины можно использовать соки. Например, нужно взять 500 мл свежего сока свеклы, столько же сока алоэ, черной редьки, моркови и добавить 500 мл водки и столько же меда. Все эти ингредиенты следует смешать и перелить в трехлитровую банку, перемешать и закрыть крышкой, затем завернуть ее в пакет и закопать в землю на две недели. Банка должна быть полностью зарыта под землей. Через две недели нужно раскопать банку и поместить ее в прохладное место, где на нее не будет попадать свет, а после этого готовую настойку можно принимать по одной столовой ложке за пол часа до еды. В итоге после ее принятия вместе с дефекацией начнет выходить застойная желчь, которая имеет вид слизистой ленты. Этот состав следует принимать на протяжении всего курса лечения. В рационе не должно быть алкоголя, острой, жирной и жареной пищи.
Также очень эффективно лечение с помощью трав, благодаря которым можно вылечить хроническую форму бескаменного холецистита. Обычно предпосылками для развития этой болезни служит неправильное питание, а также огромное количество вредной пищи в ежедневном рационе человека. Безусловно, лечение медикаментозными препаратами в этом случае обеспечит хороший эффект, однако в дополнение к нему можно использовать рецепты народной медицины, которые нужно согласовывать с врачом. Например, можно использовать травяной настой, для которого следует смешать одну часть листьев чистотела, затем две части листьев перечной мяты, две части льнянки обыкновенной, четыре части измельченных корней одуванчика лекарственного, две части цветов пижмы обыкновенной, а также четыре части корневищ лапчатки прямостоячей, после этого все компоненты следует хорошо смешать и полученный сбор залить очень горячей водой. Берется из расчета одна столовая ложка полученного сбора на один стакан кипятка, а после того, как вода и сбор смешался, ему нужно дать постоять 30 минут в закрытом состоянии. Затем настой необходимо очень хорошо процедить через мелкое ситечко. Пить этот состав нужно перед самым приемом пищи, то есть за 20 минут до еды, а пить нужно его по три раза в день. Количество сбора составляет около четверти или третьей части стакана, но не больше.
Обострение холецистита
Довольно часто обострения холецистита приходится после больших праздников и торжеств, после которых люди просто переедают. Ведь обилие жирной, калорийной и далеко нездоровой пищи, а также большое количество алкоголя и долгое нахождение в сидячем положении – это те условия, которые способны вызывать обострения холецистита. А основная суть таких обострений заключается в том, что функция желчного пузыря сильно расстраивается. То есть он уже не справляется с огромной для него нагрузкой, которая неожиданно возникла. Причем женщины страдают от обострений холецистита намного чаще, нежели мужчины. Ведь большинство женщин не могут отказать себе во вкусной и калорийной еде, именно поэтому они склонны к набору избыточной массы тела. Однако резкое снижение массы тела тоже может провоцировать прогрессирование холецистита.
Если рассмотреть научные исследования, то по их результатам, после снижения массы тела больного у него начинают образовываться желчные камни, которые достигают больших размеров и требуют хирургического вмешательства. Еще одним негативным фактором на состояние желчного пузыря становится возраст. Ведь после пятидесяти лет третья часть людей страдает от камней в желчном пузыре. При этом камни в пузыре образуются в результате большой концентрации в крови холестерина, и наблюдается это в том случае, если человек меняет интервалы в приеме пищи, несмотря на то, что питание было сбалансированным и правильным. То есть при повышении тягучести желчи происходит нарушение ее оттока. И в этом случае размеры камней могут быть разными. Обычно, обострение холецистита проявляется через несколько часов после употребления жареной, очень жирной пищи, после употребления спиртных и газированных напитков, это особенно пива или шампанского. Во время обострения из своей локализации выход камни и начинают проникать в его проток.
А после того, как камень начинает препятствовать протеканию желчи, наблюдается острый воспалительный процесс, который называется холецистит. Главный симптом холецистита, это сильная и острая боль в правом подреберье. Однако такая боль может отдавать в руку, лопатку и в плечо. После развития обострения холецистита у больного развивается отрыжка газами, рвота и тошнота, причем очень часто с примесями желчи. Обычно температура тела пациента поднимается до 38 градусов. В очень редких случаях может наблюдаться нарушение целостности желчного пузыря во время приступа холецистита в результате воспаления аппендикса. Но это не означает, что не следует обращать на это внимания и оставлять все на самотек. Лечение обострений холецистита включает в себя прием лекарственных препаратов, к которым относятся антибактериальные средства, мочегонные и желчегонные средства, а также болеутоляющие препараты.
На период развития обострения холецистита, а также после него следует соблюдать строгую диету. Например, запрещается употребление жирной, соленой и копченой пищи. А еде следует употреблять небольшими порциями и питаться при этом часто. После развития обострения холецистита и на период восстановления пациент должен соблюдать постельный режим. Однако долго тоже не нужно лежать, ведь в этом случае может возникать застой желчи. И после снятия обострения холецистита нужно определиться с тем, что дальше делать, если имеются желчные камни, ведь продолжать страдать от камней это не выход, поэтому возможно потребуется хирургическое вмешательство.
Профилактика холецистита
Основная профилактика холецистита заключается в значительном уменьшении вероятности для возникновения камней в желчном пузыре. А для того, чтобы препятствовать образованию камней, необходимо внимательно относиться к своему питанию и к тем продуктам, которые ежедневно употребляются. Для начала следует четко определить график своего приема пищи. Например, завтрак, обед и ужин нужно принимать в точно определенное время, и нив коем случае их нельзя пропускать. Еще будет очень полезным дробное питание, то есть желательно кушать чаще, но при этом порции должны быть маленькими. В этом случае можно предотвратить развитие заболеваний желчного пузыря.
Для профилактики холецистита каждый должен досконально пересмотреть свой привычный рацион питания, ведь большая часть людей регулярно употребляет тяжелую для пищеварительного тракта пищу, которая сильно перенасыщена жирами. Еще следует помнить и о том, что система желудочно-кишечного тракта довольно сложная и хрупкая, поэтому если выходит из строя один орган, то начинают болеть и все остальные. К тому же употребление жиров ведет к нарушению работы желчного пузыря, тем самым прокладывается путь к образованию камней. Поэтому нужно питаться только полезной и легкой пищей. Например, для каждого организма очень полезны овощи и фрукты, кисломолочные продукты, каши, желательно забыть о пряностях, об острых специях, о копченой, жирной и жареной пище.
Отличной профилактикой для множества заболеваний становится активный образ жизни. Ведь малоподвижный образ жизни может приводить к образованию камней в пузыре, а вот активное поведение человека препятствует этому. Стоит помнить, что физическими упражнениями следует заниматься постоянно и уделять им хотя бы 30 минут в день и пять раз за неделю. Еще приветствуется ходьба и плавание. Очень большое влияние на развитие холестерина оказывает и вес тела. Так как чем он будет ближе к норме, тем будет меньшая вероятность появления холецистита. Поэтому от лишних килограммов необходимо вовремя избавляться, ведь они могут привести к развитию большого количества заболеваний, однако делать это следует в умеренном темпе. Категорически нельзя сидеть на диетах, которые обещают сбросить 10 кг буквально за неделю. Ведь быстрое избавление от лишнего веса не приводит к хорошему эффекту, а только повысит вероятность для образования камней в желчном пузыре. Поэтому чтобы не травмировать организм, нужно худеть по 0,5-1 кг за одну неделю.
Читайте также:
medportal.su
Холецистит - лечение, симптомы, причины
Холецистит – это воспаление желчного пузыря. Заболевание относится к наиболее частым патологиям желудочно-кишечного тракта. Встречается чаще у людей после 40 лет, хотя может быть в любом возрасте, даже детском, женщины заболевают чаще, чем мужчины.
Причины холецистита
Причиной холецистита является инфекция, проникающая в желчный пузырь из кишечника при недостаточности сфинктера Одди (мышечного кольца, отделяющего желчный пузырь от кишечника), которая, в свою очередь, возникает из-за застойных явлений в желчном пузыре, что случается чаще всего, или гастрита. Иногда инфекция может проникать с током крови или лимфы из других очагов.
Застой желчи в желчном пузыре нередкое явление. Он возникает в результате малоподвижного образа жизни, и при нарушении режима питания. Это нерегулярное пищеварение, редкие и обильные приемы пищи, а также частое употребление жирной, жареной, копченой и соленой пищи. Провоцирующим фактором застоя желчи в желчном пузыре у женщин является беременность, так как увеличенная матка сдавливает желчный пузырь. Западные врачи называют причиной развития холецистита три F: female, fat, fertile, что можно перевести как: женщина, толстая, плодородная. Ожирение часто сопутствует нарушениям режима питания и малоподвижности, а беременность еще больше повышает риск холецистита.
Виды холецистита
Холецистит бывает острым и хроническим. Хронический холецистит может быть простым или калькулезным. Хронический калькулезный холецистит еще называется желчекаменной болезнью. Это нарушение обмена веществ, сопутствующее застою желчи в желчном пузыре, при котором желчь сгущается настолько, что желчные кислоты выпадают в осадок в виде песка. По мере развития патологического процесса, песок увеличивается в размерах, постепенно образуются камни желчного пузыря, размером от 0,2 до 3см и больше в диаметре. Камни утяжеляют течение хронического холецистита, так как могут вызывать спазмы желчного пузыря и закупорку желчных протоков, следствием чего являются тяжелые осложнения в виде эмпиемы, гангрены, разрыва желчного пузыря.
Симптомы холецистита
Основным симптомом холецистита в острой форме является появление интенсивной боли в правом подреберье, часто отдающие в правую лопатку и плечо. Болевой приступ, называемый желчной коликой, возникает после приема жирной, жареной или острой пищи. Кроме нее, приступ желчной колики может быть спровоцирован морепродуктами, дыней и некоторыми другими видами продуктов, вызывающих усиленный отток желчи и спазм желчного пузыря. Колика сопровождается тошнотой и рвотой, не приносящей облегчения. Острый холецистит может сопровождаться лихорадкой. Обычно болевой приступ проходит в течение нескольких часов, слабость и плохое самочувствие ощущаются еще на протяжении как минимум суток. При отсутствии лечения острый холецистит почти всегда переходит в хроническую форму.
Хронический холецистит симптомов может не иметь до тех пор, пока не случится его обострение. Симптомы холецистита в хронической форме во время обострения ничем не отличаются от симптомов холецистита в острой форме, кроме того, что приступ желчной колики возникает не единожды, а время от времени при грубых погрешностях в питании. При калькулезном холецистите желчная колика может быть вызвана движением камня в желчном пузыре, послужившим причиной спазма и закупоркой камнем желчного протока. Желчная колика очень мучительна для пациента, он мечется, пытается принять положение, в котором боль была бы меньше, и не находит его. Приступы бывают различной длительности, от получаса до шести часов. Приступ, длящийся более шести часов, требует неотложного врачебного вмешательства, так как свидетельствует о развитии одного из тяжелых осложнений холецистита.
Диагностика холецистита
Диагноз ставится на основании характерных симптомов холецистита, а именно симптомов желчной колики. Для уточнения диагноза и определения вида холецистита, применяют следующие методы диагностики:
- Фиброгастродуоденоскопию (ФГДС) – эндоскопический метод диагностики, позволяющий детально рассмотреть состояние слизистой оболочки верхней части желудочно-кишечного тракта, в частности, сфинктер Одди. Также во время ФГДС берется на исследование желчь;
- УЗИ. Этот простой и безопасный метод позволяет определить наличие камней в желчном пузыре и его протоках.
Эти методы являются основными в диагностике холецистита. В некоторых случаях, при подозрении на опухолевый процесс, может применяться КТ (компьютерная томография) или МРТ (магнитно-резонансная томография).
Лечение холецистита
Лечение холецистита в острой и обострившейся хронической форме проводят в стационаре, так как всегда существует риск развития осложнений. В начале снимают приступ желчной колики: вводят обезболивающие, противовоспалительные препараты. Назначаются голод и постельный режим. После стихания острых симптомов приступают к этиотропному (направленному на устранение причины заболевания) лечению холецистита.
Лечение холецистита в острой и простой хронической форме состоит в антибактериальной терапии, позволяющей устранить инфекцию, препаратов, разжижающих желчь и способствующих ее эвакуации, а затем в нормализации образа жизни и питания. Важнейшим средством является диета при холецистите. Практически все случаи желчной колики всегда связаны с приемом запрещенных продуктов, поэтому питание при холецистите должно быть организовано так, чтобы полностью устранить эти продукты: жирную, жареную, копченую, острую и соленую пищу, морепродукты, алкоголь и некоторые другие, о которых пациент, как правило, узнает по собственному печальному опыту. Режим питания при холецистите состоит в дробном приеме пищи – небольшими порциями в течение дня. Приемов пищи должно быть не менее пяти. Диета при холецистите должна быть сбалансированной, и состоять из легкоусваиваемых продуктов, преимущественно молочно-растительных. Для тучных пациентов питание при холецистите подбирается с учетом необходимости снижения веса, и состоит из низкокалорийных продуктов при сохранении принципа дробности и частоты.
Лечение холецистита в калькулезной форме хирургическое, и состоит оно в удалении желчного пузыря с камнями. Все остальные методики – медикаментозное растворение камней и волновая литотрипсия малоэффективны, и почти со стопроцентной вероятностью ведут к рецидиву.
Народное лечение холецистита
Народное лечение холецистита состоит в употреблении в виде чаев лекарственных трав и сборов, обладающих противовоспалительным и желчегонным действием. Это зверобой, кукурузные рыльца, барбарис, бессмертник, пижма и некоторые другие.
Народное лечение холецистита может быть достаточно эффективным, но проводить его можно лишь в стадии остаточных симптомов при острой форме заболевания, и в период между приступами при простом хроническом холецистите. Народное лечение холецистита в стадии желчной колики крайне опасно, так как это состояние требует проведения экстренных врачебных мероприятий.
Видео с YouTube по теме статьи:
www.neboleem.net
симптомы и лечение у взрослых
Холецистит диагностируют в случае воспаления желчного пузыря. Это достаточно распространенная болезнь. На сегодняшний день достаточно много мучается от холецистита, при этом заболевание прогрессирует. Почему? Объясняется это вредным питанием – люди любят употреблять масло, жареную яичницу, жирные сорта мяса. Кроме того, современный человек практически не двигается, активный отдых заменил компьютер, в котором многие предпочитают просиживать часами. Также сейчас возросло количество эндокринных сбоев – все больше людей страдают от сахарного диабета, ожирения. Женщины увлекаются оральными контрацептивами, которые приводят к гормональным сбоям и развитию холецистита. Как правильно лечить холецистит? Насколько опасна болезнь?
Причины холецистита
Заболевания желчевыводящего пути делятся на 3 группы:
Все эти состояния сопровождают один патологический процесс – сначала нарушается моторика желчного пузыря – диагностируют дискинезию, через время развивается воспалительный процесс – говорят о бескаменном холецистите, который через время может закончиться холелитиазом (желчекаменной болезнью).
В медицине выделяют основные, а также дополнительные причины. К основным относят инфекцию. Она оказывается в желчном пузыре через лимфу, кровь, кишечник.
Очень важно узнать о первичном источнике болезни:
- Хроническое или острое воспаление кишечника, желудка – энтероколит, дисбактериоз, аппендицит, панкреатит.
- Органы дыхания – тонзиллит, синусит, а также ротовой полости – пародонтоз.
- Воспаление мочевыводящих путей – цистит, пиелонефрит.
- Вирусное печеночное поражение.
- Воспаление половых органов. Например, у женщин – это аднексит, а у мужчин – простатит.
- Поражение желчевыводящего пути паразитами – аскаридоз, лямблиоз.
Что касается дополнительных факторов, можно сказать о таких:
- Дискинезия желчевыводящего пути, при которой нарушается тонус, моторика желчного пузыря, протоков. Все заканчивается нарушением оттока, застоем желчи.
- Врожденные аномалии в желчном пузыре.
- Панкреатический рефлюкс, при котором содержимое двенадцатиперстной кишки забрасывается в желчные пути. В панкреатическом соке содержатся активные ферменты, приводящие к ферментативному повреждению желчного пузыря. Симптом характерен для заболеваний двенадцатиперстной кишки, поджелудочной железы.
- Проблемы с кровоснабжением в желчном пузыре возникают из-за гипертонии, атеросклероза, сахарного диабета. Все заканчивается сужением сосудистого просвета.
- Дисхолия, при которой нарушен состав желчи. Из-за изменения основных компонентов повреждаются стенки желчного пузыря. Такое возникает, когда человек употребляет жирную, однообразную пищу.
- Иммунологическая, аллергическая реакция заканчивается воспалительным процессом.
- Генетическая предрасположенность.
- Изменения в работе эндокринной системы – прием контрацептивов, беременность, ожирение, нарушен менструальный цикл.
Отмечаем, все факторы приводят к воспалению, активизации бактериальной флоры и развитию заболевания.
Хронический холецистит
Как правило, недуг развивается из-за условно-патогенной флоры – стафилококка, стрептококка, протей, эшерихия коли, синегнойной палочки. Известно, что холецистит может быть спровоцирован грибами, шигеллой. В желчный пузырь микроорганизмы попадают из кишечника, а также с током лимфы, крови – хронический тонзиллит, кариес, пиелонефрит.
Хроническое воспаление может быть спровоцировано:
- Гипотонической дискинезией желчного пути.
- Застоем желчи.
- Сниженной физической активностью.
- Нерегулярным приемом пищи.
- Вредным питанием.
- Паразитарными заболеваниями.
Отмечаем, что хронический холецистит не появляется просто так, он развивается постепенно. Из-за того, что микробная флора оказывается в желчном пузыре, воспаляется слизистая оболочка. Когда воспаление начинает прогрессировать, оно поражает мышечный, подслизистый слоя. Пораженная область начинает уплотняться, при этом может разрастаться соединительная ткань, которая приводит к деформации желчного пузыря. Из-за воспалительного процесса происходят изменения в рН желчи, она все больше начинает сгущаться, впоследствии образовываются камни.
Когда обостряется хроническая форма холецистита?
В случае воздействия неблагоприятных факторов:
- Сниженный иммунитет.
- Погрешность диеты.
- Психоэмоциональный стресс.
Опасно обострение тем, что все может закончиться флегмонозным холециститом.
Какие симптомы холецистита?
Холецистит прогрессирует в течение длительного времени. Основной симптом – это боль, чаще всего она появляется под правым ребром. Когда снижается тонус желчного пузыря, болезненные ощущения становятся постоянными, ноющими, не такими интенсивными. Иногда боли вообще не бывает, чувствуется тяжесть под правым ребром.
Если повышается тонус желчного пузыря, беспокоит приступообразная, интенсивная, кратковременная боль, она напоминает желчную колику при желчекаменной болезни.
Основная причина болезненных ощущений — спазм в мышцах пузыря, который возникает из-за злоупотребления жирным, жареным, а также холодными газированными напитками, вином, пивом, яйцами. У некоторых холецистит обостряется на фоне психоэмоциональной нагрузки. Кроме боли, пациент жалуется на:
- Горечь во рту (чаще всего она беспокоит утром).
- Горькую отрыжку.
- Рвоту желчью.
- Заметное вздутие живота.
- Запор, понос.
- Зуд на коже.
- Лихорадку.
- Повышенную раздражительность, утомляемость.
- Слабость.
- Плохой аппетит.
- Пищевую аллергию.
Важно! Врач подозревает холецистит в случае боли в области правого ребра, а также болезненных ощущений при пальпации. Узнать о камнях в желчном пузыре можно только с помощь. УЗИ, холецистографии.
Каких видов бывает хронический холецистит?
Гастроэнтерологи выделяют несколько принципов, в зависимости от которых классифицируют заболевание:
- Есть ли камни или нет? Бескаменный и калькулезный.
- Как протекает? Латентный, часто повторяющийся (больше, чем два приступа за год), редко повторяющийся (один приступ в год).
- Насколько тяжело протекает – легкая форма, средняя и тяжелая форма.
Также учитывается функциональное состояние, в зависимости от этого выделяют: гипермоторный, гипомоторный, смешанный тип.
Насколько опасен холецистит? Если своевременно не лечить, все закончится сращение с органами, которые находятся рядом (кишечником), деформацией желчного пузыря, свищами.
Острый холецистит
Это достаточно опасная форма болезни, которая поражает брюшные органы. Кроме все вышеописанных причин, можно выделить такие:
- Высокое гидростатическое давление в желчном пути (гипертензия).
- Конкременты в желчных протоках, пузыре, из-за которых развивается калькулезный холецистит.
- Инфекция в желчевыводящих путях.
- Сбой диеты.
- Желудочные заболевания, из-за которых нарушается состав желчи.
- Снижение способности организма противостоять разным факторам.
- Атеросклероз, сосудистые изменения в желчевыводящем пути.
Почему развивается гипертензия в желчном пути?
Основная причина – это спазм, из-за которого перестают функционировать сфинктера, находящиеся в желчном протоке. Кроме того, высокое давление часто вызвано разными изменениями: сужение желчного протока – проблема возникает, если протоки забиваются конкрементами. В этом случае желчь не так активно поступает в двенадцатиперстную кишку, также увеличивается печень, а в крови повышается билирубин.
Обращаем ваше внимание, когда обостряется заболевание желудка, кишечника, начинает развиваться острая форма холецистита. А из-за того, что камни слишком долго находятся в желчном пузыре, травмируется слизистая органа, нарушается моторика.
К обострению холецистита достаточно часто приводит отказ от диеты. Когда человек в чрезмерном количестве употребляет жирные, острые продукты, начинает усиленно вырабатываться желчь, это приводит к сфинктеру Одди, гипертензии желчного пути. Отмечаем, спазм часто развивается из-за чувствительной реакции слизистой на пищевой аллерген.
У некоторых больных холецистит обостряется впоследствии уменьшения секреции желудка. При хроническом гастрите значительно уменьшается количество пищеварительного сока. Впоследствии начинает развиваться ахилия, при которой отсутствует соляная кислота, пептин в соке желудка, со временем возбудители инфекционного заболевания оказываются в желчном пузыре.
Часто причиной развития холецистита может стать сосудистая патология. Речь идет о локальном малокровии, при котором нарушается текучесть крови, развивается острый холецистит. Из-за местной ишемии, когда в желчном оказывается болезнетворная микрофлора развивается флегмонозное и гангренозное воспаление желчного пузыря.
Как проявляется острая форма?
У каждого холецистит развивается по-разному, все зависит от ряда факторов:
- От характера нарушений в органе.
- Давно ли развивается болезнь.
- Есть ли разные осложнения.
- От индивидуальных особенностей.
Первый симптом при остром холецистите – приступообразная боль, локализующаяся справа под ребром, которая отдает в лопатки, плечо, зону над ключицей. Кроме боли, возникает невыносимая тошнота, рвота, у некоторых горечь во рту.
Обращаем ваше внимание, что сначала боль является тупой, но через время симптоматика нарастает, начинает повышаться температура до 38 градусов, беспокоит озноб.
В случае деструктивной формы или перитонита может увеличиться частота сердечных сокращений до 120 ударов. В этой ситуации говорят о тахикардии. У некоторых заметно желтеют склеры, возникают признаки желтухи – это указывает на закупорку камнями.
Когда пациента осматривают, замечают, что слишком сухой язык, а также он покрыт налетом. При пальпации возникает неприятная боль, которая указывает на то, что раздражена брюшина. В случае ярко выраженных симптомов подозревают деструктивную форму болезни.
В медицине выделяют такие признаки острой формы холецистита:
- Симптом Ортнера-Грекова – пациенту больно при поколачивании ладонью справа по ребру.
- Симптом Кера – в случае глубокой пальпации на вдохе в области расположения желчного пузыря, появляется резкая боль.
- Симптом Образцова – возрастают болезненные ощущения, когда больной пытается поднять правую прямую ногу.
- Симптом Мюсси – боль появляется, когда врач надавливает на сосцевидную, ключичную мышцу.
- Симптом Мерфи – неприятные ощущения появляются при задержке дыхании, во время вдоха.
Когда исследуют периферическую кровь, определяют повышение нейтрофилов, лейкоцитов, а также понижение лимфоцитов.
Как классифицируют острую форму холецистита?
- Калькулезная форма, если в желчном обнаруживают конкременты.
- Бескаменная форма – диагностируется, когда нет камней.
- Простая (катаральная) форма.
- Деструктивная форма – гангренозная, флегмонозная.
- Перфоративная (прободная форма).
Отмечаем, что при катаральной форме беспокоит боль под правым ребром. Приступы рвоты с тошнотой появляются достаточно часто. Температура у больного повышается до 38 градусов. Во время врачебного осмотра выявляют мягкий живот, увеличенную печень.
В случае деструктивной формы пациент мучается от постоянной боли под правым ребром, его беспокоит рвота, температура может подскакивать до 40 градусов. Во время осмотра рефлекторно напрягаются мышцы, увеличивается желчный пузырь.
Когда ставят диагноз, назначают лечение, обращают внимание, что при гангренозном поражении происходит отмирание нервных окончаний, боль может на время уменьшиться, при этом повышаются признаки интоксикации, пациент плохо себя чувствует.
Не менее опасна прободная форма, при которой боль под правым ребром начинает распространяться по всему животу. Через 3 суток после того, как появляются первые признаки холецистита, происходит перфорация желчного пузыря.
Важно! Разрушиться стенка желчного пузыря может не только из-за воспалительного процесса, патогенной микрофлоры, но и из-за воздействия протеаза поджелудочной железы. Ферменты могут привести к изменению в стенках пузыря, впоследствии развивается желчный перитонит.
Чем опасна осложненная форма? В том случае, если холецистит осложняется холангитом (воспалительным процессом в желчном протоке), гепатитом (печеночным поражением), развивается лихорадка, беспокоит озноб, появляется желтуха, повышается потоотделение.
В случае интоксикации организма наблюдается патологическое состояние:
- Затормаживается реакция.
- Эйфория.
- Общее угнетенное состояние.
- Потеря сознания.
- В случае желтухи, развивается почечная, печеночная недостаточность.
Как облегчить состояние при остром холецистите?
Когда ставят диагноз – острый воспалительный процесс в желчном пузыре, больной сразу же направляется в стационар, там используются оперативные, консервативные методы лечения.
Нехирургическое лечение дают возможность:
- Подавить бактериальную микрофлору. В этом случае используют антибиотики.
- Избавиться от симптомов холецистита, повысить интенсивность желчного оттока. Больному специально назначают диету, также очень важно пить специальную минеральную воду, принимать желчегонные препараты, спазмолитики, дополнительно используется дуоденальное зондирование.
Важно! Необходимо серьезно отнестись к диетическому питанию. Пища не должна быть химическим и механическим раздражителем.
Если консервативное лечение оказалось неэффективным, требуется операция. Хроническую форму можно излечить с помощью холецистэктомии, только перед проведение процедуры пациента комплексно обследуют. В случае функциональных нарушений операция не проводится.
Насколько благоприятны прогнозы при остром холецистите?
Если лечение было своевременным, больной быстро восстанавливается, возвращается к работе. Опасным осложнением может стать разрыв желчного, перитонит, в этом случае все может закончиться смертью больного.
Обострение хронического холецистита
Болезнь может резко обостриться, если:
- Употреблять много жирного, жареного, копченого, а также маринованную пищу, увлекаться фаст-фудом.
- Переедать.
- Увлекаться спиртными напитками.
- Постоянно нервничать.
Кроме того, к обострению может привести аллергия (чаще всего пищевая), рацион питания без растительного волокна, клетчатка. Также калькулезный холецистит развивается после тряски в транспорте, интенсивных физических нагрузках (особенно, если человек привык вести сидячий образ жизни). Часто заболевание развивается при резком изменении положения тела, когда человек плотно позавтракал.
Больше всего подвержены обострению люди с:
- Аномалией желчевыводящего пути.
- Ожирением.
- Дискинезией желчного пути.
Холецистит может напомнить о себе во время беременности, после переохлаждения, перенесенное простуды, при других хронических заболеваниях.
На заметку! Хроническая форма холецистита может обостряться раз в месяц или трижды в год. Именно на основе этого врачи уточняют, в какой форме протекает болезнь – в легкой, среднетяжелой, тяжелой.
Что указывает на обострение?
- Невыносимая боль в области живота.
- Слабость.
- Диспепсия.
- Резкое повышение температуры.
Обратим внимание на боль. Она может быть разной, все зависит от того:
- какой вид дискинезии у больного сопровождает холецистит;
- есть ли осложнения;
- какие сопутствующие недуги имеются.
Несмотря на то, что боль локализуется под правым ребром, при обострении она может еще отдавать «под ложечку». Чаще всего постоянная, при этом ноющая и не сильная. Когда повышается тонус органа, начинают передвигаться камни, признаки напоминают желчную колику:
- Боль становится сильной и приступообразной, отдает в правую руку, ключицу или плечо.
- Легче становится после теплой грелки.
- Становится легче после рвоты.
Если воспаление распространяется на брюшную область, возникают немного другие симптомы:
- Неприятные ощущения становятся постоянными.
- Боль начинает усиливаться при движении, поворотах.
- Если воспаление поразило поджелудочную железу, боль становится опоясывающей, часто отдает под ложечку, в левое ребро, область пупка.
- Когда воспаление раздражает солнечное нервное сплетение болезненные ощущения становятся жгучими и интенсивными, отдают в спину, усиливаются, если нажать на грудь.
Отдельно стоит сказать про диспепсию при обострении, она проявляется в виде рвоты с желчью, горечи во рту, поноса. Иногда, когда обостряется болезнь, начинает сильно зудеть кожа. Это указывает на то, что желчь застоялась в желчном пути и часть желчной кислоты оказалась в крови. Как правило, чешется все тело, но зуд может появляться на любых участках тела. Симптом указывает, что обострение необходимо снимать в стационарных условиях, домашнее лечение не поможет.
У некоторых больных при обострении появляются неприятные ощущения в области сердца. Из-за кожного зуда, повышенного билирубина в крови начинают беспокоить психоэмоциональные расстройства в виде утомляемости, слабости, раздражительности, резких перемен настроения. Дополнительно появляется невыносимая головная боль, беспокоят болезненные ощущения в суставах, ослабевают конечности, беспокоит аритмия, может учащаться ритм сердца.
Лечение холецистита
Чаще всего используется консервативное лечение. О другом виде терапии врач задумывается, если пациент мучается от выраженной боли, сильно деформирован желчный пузырь, часто обостряется заболевание, заметно снизилась сократительная функция, начали развиваться серьезные осложнения.
Цель терапии – купировать боль, облегчить состояние при дисфункции желчевыводящего пути, подавить воспалительный процесс, инфекцию, восстановить пищеварительный процесс.
Медикаментозное лечение
При ярко выраженно обострении могут назначить антибиотики. Чтобы избавиться от дискомфорта, боли под правым ребром, необходимо нормализовать моторную функцию желчного пузыря.
Какие ошибки часто допускают при самолечении?
- Вместо спазмолитиков лечатся желчегонными травами. Все заканчивается обострением. В случае гипертонуса необходимо принимать Но-шпу, Дицетел, Дюспаталин.
- Пьют спазмолитики, если снижен тонус желчевыводящего пути, желчного пузыря, плохо отходит желчь. В этой ситуации Но-шпа не поможет! Здесь необходимо принимать Урсосан (урсодезоксихолевую кислоту). Лекарственное средство усиливает сократительную функцию органа, восстанавливает работу желчного пузыря, купирует боль, улучшает состав желчи. С помощью приема Урсосана можно пополнить кишечник желчными кислотами.
Отмечаем, чтобы повысить тонус в пищеварительной системе, необходимо принимать прокинетики, они блокируют дофаминовые рецепторы – метоклопрамид, домперидон. Препаратом такого типа считается Итомед.
Операционное вмешательство
В случае острого калькулезного холецистита больного госпитализируют в стационар, при этом назначают антибактериальные, спазмолитические, противорвотные, холинолитические препараты. После того, как больному становится легче, проводится плановая операция.
Часто при калькулезном холецистите проводят холецистэктомию – удаляют желчный пузырь и конкременты. Сейчас отдают предпочтение лапароскопии – это менее травматический способ.
Если малоинвазивные методы неэффективны, выполняют открытую холицистэктомию. Для ослабленных пожилых людей требуется чрескожная холецистостомия.
Что делать при обострении холецистита?
Прежде всего необходимо вызвать неотложку, особенно если боль является достаточно сильной. Медицинскими работниками будет поставлен диагноз после измерения пульса, артериального давления. Затем врачи примут решение о методе обезболивания:
- Препараты, которые снижают тонус мышц, с их помощью можно снизить сосудистое давление.
- Обезболивающие лекарственные средства.
До того, как приедет скорая, нельзя принимать таблетки, потому что врач не сможет поставить правильный диагноз. Что можно сделать до того, как прибудут медики:
- Не употреблять еду, особенно, когда имеется тошнота, рвота.
- Пить воду в небольшом количестве.
- Лечь в постель на правый бок.
- На бок прикладывается теплая грелка. Боль усиливается? Грелка убирается.
Внимание! Запрещено принимать желчегонные отвары, напитки, купаться в теплой ванне.
Даже, если до того, как обострилась болезнь проводился «слепой тюбаж», когда болезнь усугубляется, его нельзя проводить, иначе все закончится хирургическими осложнениями.
Врач обязательно использует средства, с помощью которых можно улучшить пищеварительный процесс, быстрее будет расщепляться, усваиваться пища. Отлично формируют положительную микрофлору в кишечнике пробиотики.
Кроме того, дополнительно необходимо принимать ферменты, с помощью которых можно поддержать пищеварение, пища начнет превращаться в энергию.
При обострении больному назначают антибиотики в инъекциях, а также препараты, дающие возможность снять мышечный спазм. Дополнительно используются обезболивающие препараты, препараты, улучшающие состояние кишечника, желудка, поджелудочной железы. Если есть необходимость проводится операция, во время которой полностью удаляют желчный пузырь.
Диета при холецистите
Когда обостряется холецистит, необходимо соблюдать такие требования:
- В первые дни нужно голодать. Пить разрешается несладкий, некрепкий чай, отвар из риса – около 2 литров в сутки. Жидкость пьется маленькими глотками, так она будет быстрее усваиваться.
- Меню можно расширить на 3 день. Советуют ввести жидкие каши – овсянку, рис, манку, овощной суп, а также кисель из некислой ягоды.
- На 5 день добавьте в меню нежирную рыбу, мясу, молочную продукцию.
- Спустя 2 дня пища уже заправляется сливочным, растительным маслом.
- Добавьте в меню картофель, фрукты, печеные яблоки, отварные яйца, сухари, цветную капусту (тушеную). Запрещено! Не стоит вводить в меню белокочанную капусту, шпинат, щавель, маринад, соленье, алкоголь.
- Откажитесь от простых углеводов.
Затем при хроническом холецистите нужно всегда придерживаться рациональной диеты. В ней должна быть полезная пища, которая поможет снять воспаление, разжижит желчь. Старайтесь отдать предпочтение блюдам, которые не так влияют на пищеварительные органы.
К разрешенным продуктам относятся:
- Нежирная птица, рыба, морепродукты, колбаса, сосиски высшего сорта, в которой нет сала, острых приправ.
- Каждый день можно съедать по одному белку.
- Зелень, овощи, некислые свежие фрукты. В продуктах много пищевого волокна, витаминов. Обязательно в меню должны быть груши.
- Включите в меню крупы, особенно полезна гречка, овсянка, макароны из твердых сортов пшеницы.
- Некислый, нежирный творог, сыр, сметана, йогурт, в составе которых бифидобактерии – это лучшая профилактика дисбактериоза.
- Хлеб советуют есть сухим, лучше предпочесть зерновые хлебобулочные изделия, продукты из отрубей, печень можно только несдобное.
- Натуральное растительное масло, которое не подвергается рафинированию. Полезно употреблять оливковое масло.
- Сладости – мармелад, варенье, зефир.
- Напитки – отвар шиповника, фруктовый сок, компот, кисель, некрепкий чай, кофе со сливками.
На заметку! Если вы каждый день будете пить свекольный сок по 100 мл, защититесь от приступов, которые часто беспокоят при холецистите. Также благотворно на желчном пузыре сказывается цикорий, поэтому обязательно пейте из него напитки.
Во время приготовления пищи советуют использовать куркуму, с ее помощью можно снять воспаление с желчного пузыря, быстрее вывести желчь.
Запретные продукты при холецистите
Старайтесь не вводить в меню пищу, раздражающую слизистую, а также повышающую холестерин в крови – она затрудняет пищеварительный процесс. Строго-настрого запрещен насыщенный жир. Кроме того, лучше отказаться от:
- Жирной гусятины, баранины, свинины, рыбы, почек, печени.
- Бобовых культур, фасоли, гороха.
- Кислых ягод, фруктов.
- Щавеля, шпината, редиса, чеснока, лука – эфирные масла этих продуктов приводят к раздражению желудочных стенок.
- Грибов, икры, консервов, маринада, копченостей.
- Сдобной выпечки, особенно свежей, мороженого, жирного крема, шоколада.
- Уксуса, пряностей, острого соуса, рыбного бульона, жареного.
- Газировки, алкоголя, кофе.
- Горчицы, хрена.
Внимание! Не стоит увлекаться сахаром, который ухудшает состав желчи, нарушается желчевыделение. В день не более 5 чайных ложек сахара, а соли около 10 грамм.
Разрешается ли мед при холецистите?
В пчелином продукте содержится большое количество полезных компонентов, они благотворно воздействуют на организм. Мед имеет желчегонное действие. Его можно не только включить в меню, но и употреблять в виде лекарства.
Рано утром на голодный желудок необходимо выпить воду (100 грамм) с растворенным медом, затем лечь на правый бок, подложить под него грелку. Полежите так 3 минуты, таким образом желчевыводящие пути будут очищаться от желчи. В профилактических целях, а также, чтобы облегчить состояние, советуют есть отварные початки кукурузы с добавлением меда.
Меню
Когда составляете меню, обязательно учитывайте рекомендации:
- За день можно употребить не более 4 кг пищи с жидкостью.
- Принимайте пищу как можно чаще, не должны быть большие промежутки, при этом порции должны быть маленькими. Таким образом сможете нормализовать отток желчи.
- Должно быть 3 основных приема пищи + 2 дополнительные. В виде перекуса советуют использовать фрукты, бутерброды.
- Подберите правильный способ приготовления. Отдайте предпочтение отварной пище, приготовленной на пару, можете запекать. Внимание! Только не используйте масло, жир.
- Готовьте мясо, рыбу только на пару. Бульон старайтесь есть, когда обостряется холецистит. Перед тем, как готовить мясо, очистите его от сухожилия, пленки, а птицу от кожи.
- Растительное масло имеет желчегонное действие, только его нельзя нагревать, иначе потеряются все полезные свойства.
- Следите за температурой употребляемой пищи. Она не должна быть слишком горячая, холодная.
- Овощи кушайте сырыми, а фрукты должны быть в вашем меню каждый день.
- Используйте только натуральные, свежие продукты.
Можете воспользоваться таким меню:
Понедельник
- Позавтракайте овсянкой, выпейте чай, можно отвар с шиповником.
- На второй завтрака съешьте нежирный творог (100 грамм) + банан.
- Пообедайте овощным супом с фрикадельками. На второе можно съесть фаршированный перец. Выпейте компот.
- На полдник употребите салат с огурцом, помидором, заправьте его маслом. Можете съесть ломтик ржаного хлеба.
- Поужинайте рисовым супом (молочным) + несдобное печенье.
Вторник
- Позавтракайте творожной запеканкой с изюмом, выпейте кофе с молоком.
- На второй завтрак рекомендуют съесть яблочно-грушевый салат с медом и орехами.
- Пообедайте гречкой, паровой котлеткой, выпейте стакан компота.
- На полдник выпейте кисель, съешьте печеное яблоко.
- Поужинайте белковым омлетом + винегретом.
Среда
- Позавтракайте ленивыми варениками, выпейте отвар шиповника.
- Второй завтрак: бутерброд (с кабачковой икрой).
- Пообедайте овощным супом-пюре с оливковым маслом, зеленью, отварной курицей.
- Полдник – салат из яблок, моркови с медом.
- Поужинайте макароны с добавлением сыра, выпейте чай.
Четверг
- Позавтракайте манкой с джемом, выпейте зеленый чай (добавьте в него молоко).
- Второй завтрак – омлет + зерновой хлеб.
- Пообедайте нежирной рыбой, пюре, помидорами.
- На полдник порадуйте себя зефиром с чаем.
- Поужинайте отваром с шиповником, фруктовым пловом.
Пятница
- Позавтракайте пшенной кашей + колбасой (Докторская).
- Второй завтрак – печеная тыква.
- Пообедайте тушеной капустой, съешьте ломтик хлеба.
- На полдник: чай + ломтик сыра.
- Поужинайте овощным рагу.
Суббота
- Позавтракайте молочным вермишелевым супом, сушкой.
- Второй завтрак – запеканка из овощей.
- Пообедайте отварной говядиной, вегетарианским супом, выпейте компот.
- На полдник позволительно съесть адыгейский сыр.
- Поужинайте рыбой с добавлением овощей (запеките ее).
Воскресенье
- На завтрак порадуйте себя мясным пирогом (слоеное тесто).
- Второй завтрак – сухофрукты + чай.
- Пообедайте салатом из капусты, зелени, огурца + пловом с отварным мясом.
- Полдник – разрешается зерновой хлеб, намазанный творожным сыром, выпейте чай.
- Поужинайте тыквенной кашей, выпейте молоко.
Вы можете внести свои изменения в меню, только используйте разрешенные продукты.
Подведем итоги! Холецистит может возникнуть у каждого, кто привык есть на ходу, забывает за полезную пищу, мало двигается, постоянно нервничает. Если у вас диагностировали это заболевание, пора пересмотреть свой образ жизни. Возможно составить полезное меню, записаться в спортзал, как можно больше гулять на воздухе. Главное не запускать недуг, иначе все закончится серьезными осложнениями. Кроме того, своевременно лечите свои хронические заболевания, которые могут стать причиной воспалительного процесса. В том случае, когда холецистит обостряется, нельзя медлить, идите в больницу. Здесь не обойтись без профессиональной помощи. Будьте здоровы!
Читайте также:
medportal.su
лечение болезни. Симптомы и профилактика заболевания Холецистит
Холецистит
Холецистит – это воспаление желчного пузыря, являющееся одним из самых частых осложнений желчнокаменной болезни.

Причины возникновения
Основная причина развития холецистита – появление камней в желчном пузыре. Это мешает нормальному оттоку желчи и способствует заражению кишечной микрофлорой. Время от времени возникающие воспалительные процессы в желчном пузыре приводят к изменению его стенок, что в дальнейшем способствует развитию хронического воспаления (хронического калькулезного холецистита).
Среди других причин развития холецистита различают:
- особенности строения желчного пузыря и протоков;
- гиподинамия;
- застой желчи;
- вегетативные расстройства;
- пониженная секреторная активность желудка;
- травмы печени и желчного пузыря;
- длительное голодание.
Симптомы холецистита
Для острого холецистита характерны интенсивные приступообразные боли в правом подреберье, особенно при перемене положения тела. Иногда боль может иррадиировать в спину или шею. Температура тела может повыситься незначительно. Однако в случае развития гнойного процесса и общей интоксикации организма, температура тела повышается до 39-40 градусов, при этом больного беспокоит тошнота, рвота, учащенный пульс и озноб.
При закупоривании протока камнем развивается печеночная колика, что приводит к появлению желтухи. Цвет мочи при этом темнеет, а кал обесцвечивается.
Хронический холецистит проявляется тошнотой, дискомфортом и тупыми болями в области правого подреберья, возникающими после приема пищи. Долгое время хронический холецистит может протекать в скрытой форме и проявляться только после приема жирной пищи. Для бескаменного хронического холецистита характерно появление слабости, вялости, повышенной возбудимости и бессонницы. Обострения хронического холецистита по симптоматике напоминают острый холецистит.
Диагностика
Диагностика острого холецистита основывается на собранном анамнезе. Врач проводит пальпацию брюшной полости, а также выясняет, существует ли симптоматика печеночной колики. С помощью УЗИ выявляется увеличение желчного пузыря и наличие в его протоках камней.
Для расширенного исследования желчных протоков назначается проведение эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ).
Анализ крови показывает увеличенное содержание лейкоцитов, высокий уровень СОЭ, билирубинемию, а также диспротеинемию. Биохимический анализ мочи показывает повышенную активность аминотрансфераз и амилазы.
Виды заболевания
Холецистит бывает острым и хроническим. В свою очередь острый холецистит может протекать в катаральной и деструктивной (гнойной) форме. К деструктивным формам заболевания можно отнести флегмонозный, флегмонозно-язвенный, гангренозный и дифтерический холецистит.
Хронический холецистит может быть как следствием острой формы заболевания, так и развиться самостоятельно. В зависимости от морфологической картины, выделяют катаральный и гнойный холецистит. Также различают бескаменный и калькулезный холецистит. Последний развивается вследствие желчно-каменной болезни.
Действия пациента
Симптомы холецистита не отличаются специфичностью и перекликаются с симптомами многих других заболеваний желудочно-кишечного тракта. Поэтому при возникновении первых болевых ощущений следует вызвать врача для проведения правильной диагностики заболевания.
При подозрении на острый холецистит необходимо сразу вызвать скорую помощь. До того, как приедут врачи, не рекомендуется принимать пищу, принимать обезболивающие препараты или делать промывание желудка.
Лечение холецистита
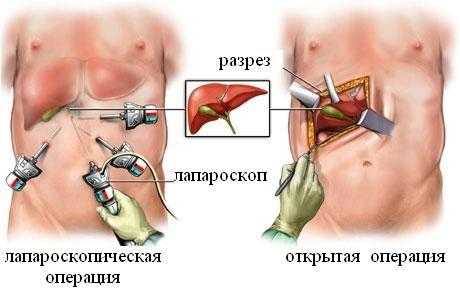
Лечение острого холецистита и обострений хронического холецистита проводится в условиях стационара. Такое лечение заключается в устранении гнойного процесса, и в крайних случаях – проведению операции по удалению желчного пузыря (холецистэктомия) - лапароскопически или открытым методом. Больному назначается дезинтоксикационная и антибактериальная терапия (метрогил). Также назначаются спазмолитики (дротаверин и др), болеутоляющие средства и препараты, угнетающие секреторную активность желудка.
При хроническом холецистите важным компонентом лечения является диета №5 по классификации Певзнера. Для нормализации оттока желчи применяются холеретические и холецистокинетические препараты. Также рекомендуется прием гепатопротекторов с антитоксическим действием.
Осложнения
Холецистит может привести к таким осложнениям:
- перфорация желчного пузыря;
- механическая желтуха;
- некроз желчного пузыря;
- абсцесс и развитие перитонита;
- вторичный воспалительный процесс в поджелудочной железе;
- рак желчного пузыря.
Профилактика холецистита
Профилактика холецистита заключается в соблюдении принципов здорового питания. Важно избегать негативных факторов, способствующих развитию холецистита, в частности гиподинамии, ожирения, стрессов и кишечных инфекций.
Читайте также:
Как распознать холецистит
Камни в желчном пузыре: нужна ли операция
www.likar.info
Чем и как лечить холецистит желчного пузыря (хронический) в домашних условиях
Наиболее частая патология органов пищеварения – воспаление желчного пузыря, называемое холециститом. Значительная часть людей, страдавшая холециститом, переносят операцию – холецистэктомию, при которой удаляется желчный пузырь. Пациентов, столкнувшихся с патологией впервые, интересует, чем лечить холецистит, чтобы сохранить орган и снять воспаление в нем навсегда.
На рисунке изображена печень с желчным пузырем, наполненным камнями. Характерным красным цветом показана область воспаления, также отмечена обтурация камнем желчевыводящего протока. Такая картина наблюдается практически у всех пациентов, страдающих холециститом. Именно застревание камня и переполнение желчного пузыря секретом приводит к его растяжению и провоцирует характерные боли – желчные колики.
Основная особенность заболевания состоит в том, что страдает не только желчный пузырь, но и печень. Очень часто на фоне холецистита развивается воспаление поджелудочной железы. Если у пациента диагностировано совместное заболевание, то терапия может затянуться ввиду тяжелого нарушения пищеварительной функции.
Медикаментозное лечение
Медикаментозная терапия применяется в основном для лечения хронического не калькулезного холецистита и хронического холецистита с малочисленными конкрементами небольшого размера. При не калькулезном холецистите у пациента не образуются камни, поэтому риска обтурации желчных протоков нет. Тем не менее патология не менее опасна, поскольку приводит к некрозу желчного пузыря и развитию нагноительного процесса в брюшной полости.
В лечении патологии применяется несколько групп препаратов, каждая из которых имеет свои цели. Рассмотрим лекарственные препараты в зависимости от того, какие симптомы заболевания они устраняют.
- Для снятия болезненных приступов рекомендованы препараты из группы анальгетиков и спазмолитиков. Обычно с болью хорошо справляется дротаверина гидрохлорид, более известный под коммерческой маркой Но-Шпа. У некоторых пациентов боли настолько сильны, особенно при передвижении камней, что они могут спровоцировать потерю сознания. В этом случае врачи назначают более сильное средство для снятия боли – Тимепиридин. Хорошие спазмолитики – Гастроцепин, Метацин, Платифиллин, Дюспалатин, Дицетел.
- Поскольку болезненность вызывается не только спазмом, но и самим воспалительным процессом, то параллельно для снятия воспаления рекомендовано лечение антибактериальными препаратами – Пенициллином, Тетрациклином, Рифампицином, Ампициллином. Обычно врачи назначают антибиотики прицельно, если ранее делался анализ на микрофлору и наиболее действенный препарат уже определен. Подобные препараты назначают не более, чем на две недели, чтобы провоцировать дисбактериоз или аллергическую реакцию. Если патология осложнена лямблиозом, то к назначениям добавляют и препараты из группы нитрофуранов, например, Фуразолидон. Отличный эффект дает группа фторхинолонов, среди которых известны лекарства Норфлоксацин, Гираблок, Офлоксацин, Нолицин, Норбактин, Ципрофлоксацин, Лефокцин. Назначаются и средства из группы макролидов. Это Эритромицин, Азитромицин, Кларитромицин, Макропен. В ряде случаев врачи прибегают к назначению тетрациклинов (Медомицин, Юнидокс Солютаб, Вибрамицин) и пенициллинов (Ампиокс, ампициллин, Оксициллин). В самых тяжелых случаях назначаются препараты из группы цефалоспоринов – Роцефин, Цефтриаксон, Цефепим, Клафоран.
- С целью наладить отток желчи показаны желчегонные препараты. Это чрезвычайно важно при лечении патологии, поскольку воспаленный желчный пузырь и его протоки существенно сужаются, а значит, выход желчи в полном объеме не происходит. От этого серьезно страдает пищеварение, поэтому уже скоро организм начинает включать компенсаторные механизмы, и недостаток желчи будет замещаться секретом поджелудочной железы. Такое функционирование также не является физиологичным, поэтому вскоре и поджелудочная дает сбои, начинается панкреатит. Чтобы не допустить этого и наладить отток желчи, пациентам назначают группу холекинетиков (для стимуляции гладкомышечной мускулатуры и скорейшей эвакуации секрета) или холеретиков (препаратов, для увеличения объемов желчного секрета). Группы этих препаратов довольно специфичны, поскольку воздействуют не только на отток желчи, но и на тонус желчного пузыря, тонус сфинктера Одди. Не всегда можно назначать определенные препараты, чтобы не спровоцировать обострение заболевания, например, ход камней. Назначение проводит только врач с учетом специфики патологии. Наиболее эффективные средства – Холагол, Олиметин и другие.
- С целью заместительной терапии пациентам назначают препараты, содержащие желчь. К таким средствам относят всем известный Аллохол и Холензим. При помощи этих медикаментов нормализуется липидный комплекс, восстанавливается необходимый уровень кислот, холестерина и других веществ. При этом организму больного становится намного легче справляться с перевариванием жиров.
Аллохол – безвредный препарат на основе растительных компонентов
Лекарственные препараты в борьбе с холециститом помогают на раннем этапе патологии, а также при неосложненном камнями холецистите. Лечить хронический холецистит можно консервативно, но острый холецистит таким способом не лечат. В этом случаев врачи настаивают на оперативном вмешательстве. Обычно его проводят планово, но при угрозе обтурации желчевыводящего протока камнем или при начавшемся перитоните показана ургентная хирургия.
Хирургические способы лечения заболевания
На сегодняшний день полостные операции при воспалении желчного пузыря практически не применяют. Еще несколько десятилетий назад о таком можно было не думать, но прогресс в хирургии позволяет отныне обойтись без уродливых разрезов через весь живот для удаления желчного пузыря. Полостные операции теперь проводятся в исключительных случаях, когда желчный пузырь спровоцировал перитонит или есть другие осложнения при заболевании.
Современная методика, позволяющая вылечить острый холецистит, называется лапароскопией. Это оперативное вмешательство, при котором доступ к пораженному органу обеспечивается за счет небольших разрезов в нескольких, наиболее безопасных, местах, где кишечник менее всего подвержен спаечному процессу. Для обезболивания кожного покрова используется новокаин, после чего послойно обезболивается подкожная клетчатка, мышечный слой и т.д.
Для проведения операции брюшина специально заполняется газом, это обеспечивает врачу операционное поле возле пораженного органа. Вводится довольно большой объем воздуха – до 4500 см3, но при этом больной не ощущает серьезного дискомфорта. Введение воздуха прекращается при неприятных ощущениях у пациента.
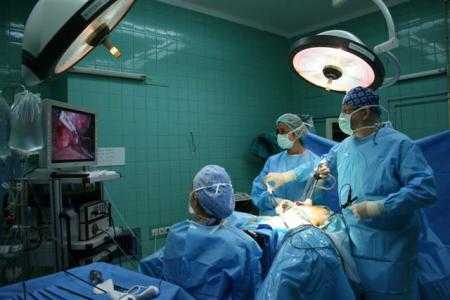
Оперативное вмешательство проводится под полным визуальным контролем на мониторе
После подготовки области к операции проводится визуальный осмотр желчного пузыря и печени. Проводится это при помощи специального видеооборудования, которое также вводится в брюшную полость через отверстие. Свет, излучаемый на конце трубки, позволяет врачу полностью осмотреть орган, диагностировать сопутствующие патологии при их наличии. Врачи отмечают, что подробный осмотр в большинстве случаев становится возможным при плановом оперативном вмешательстве, а вот в ургентных случаях достаточно основываться на клинических признаках патологии, чтобы правильно поставить диагноз и начать лечение.
Как правило, у большинства пациентов с предоперационными мероприятиями проблем не возникает. Дно желчного пузыря отчетливо выступает из-за края печени, при наличии там камней визуализируется определенная растянутость органа и воспалительный процесс. Если в норме желчный пузырь имеет белый цвет со слегка голубоватым оттенком, то воспаленный орган становится красным с признаками цианоза. При налете фибрина на органе мельчайшие кровеносные сосуды не просвечиваются. Стенки органа плотные, напряженные, а при надавливании на орган желчь из него практически не выделяется.
В тяжелых случаях диагностируются воспалительные изменения в брюшине – она покрывается белым фибриновым налетом, становится тусклой и плотной, а органы словно склеиваются друг с другом. Типичный признак воспаления в брюшине – наличие жидкости, различной по своему характеру. При осмотре брюшной полости важно установить, что именно входит в состав этой жидкости – воспалительный выпот, содержимое органов, желчь при прободении органа. Как правило, такая жидкость вытягивается аспиратором для исследования в лаборатории.
Особо пристальному осмотру подлежит печень. Именно этот орган оказывается под ударом при дисфункции желчного пузыря. Изменения в печени могут быть самыми разнообразными – от воспалительного поражения до полной непроходимости желчных путей. При наличии у пациента признаков механической желтухи уточнить диагноз можно по состоянию внутренних органов – печень увеличивается в размерах, из-за скопления желчи она приобретает зеленый цвет. На ощупь печень плотная, а при выраженном воспалительном процессе возможно сращение печени с другими органами, расположенными по соседству. В большинстве случаев врачи сразу же берут биопсию, поскольку имеют удобный доступ к печени.
В ряде случаев даже при лапароскопии не всегда есть возможность быть точно уверенным в диагнозе. Так бывает, если воспаление желчного пузыря спровоцировало перитонит, а целостность самого пузыря была нарушена. Такая ситуация дает типичную картину перитонита, причину которого можно искать в нагноении печени, прободении язвы двенадцатиперстной кишки, поддиафрагмальном абсцессе, остром аппендиците.
После уточнения диагноза врач проводит непосредственное вмешательство на желчном пузыре – либо удаляет только камни, если калькулезный холецистит позволяет сохранить орган, либо проводится полное удаление желчного пузыря, если воспалительные процессы сделали орган нефункциональным.
Обычно осложнений после операции не возникает.
Провидится дезинтоксикация организма, коррекция гомеостаза, антибактериальное лечение. Восполняется дефицит жидкости и солей. Если по каким-либо причинам состояние здоровья пациента ухудшается без признаков стабилизации, то проводится полостная операция с пристальной ревизией брюшины в течение не более трех суток с момента лапароскопии.
Народная медицина в борьбе с заболеванием
Исследования в области народной медицины показали, как вылечить холецистит народными средствами. Природные компоненты с успехом устраняют воспаление желчного пузыря, а также пролонгируют действие медикаментозных препаратов. Поэтому в лечении холецистита можно активно пользоваться народными средствами.

Сбор на основе желчегонных компонентов для улучшения функции пищеварения
Как и препараты фармацевтической промышленности, растения можно разделить на две большие группы: холеретики и холекинетики. К первой категории холеретиков относят мяту, кукурузные рыльца, песчаный бессмертник, траву золототысячника, корень одуванчика, корень девясила, черную редьку. Природные холекинетики – это боярышник, одуванчик, валериана, дикий цикорий, семена тмина и укропа, лаванда, мелисса, бессмертник, обыкновенный барбарис.
Типичный способ приготовления лечебных напитков в домашних условиях – заваривание столовой ложки сухого компонента стаканом кипятка и настаивание пару часов. Применять средства нужно ежедневно по два-три раза до приема пищи. В некоторых случаях врачи порекомендуют заваривать сборы трав. Обычно в такие сборы входит не более пяти компонентов, средства пьют курсами несколько раз в год. Если нет возможности приготовить травяной сбор из различных компонентов, то в аптечной сети можно приобрести уже готовый сбор.
Диета при лечении заболевания
Вылечить холецистит без диетического питания невозможно. Если обострилось воспаление желчного пузыря, или оно перешло в хроническую форму, то пациенты должны обязательно соблюдать диету – стол №5 по Певзнеру. Из рациона необходимо исключить продукты, провоцирующие повышенное отделение желчи. К таким относят жирные сорта мяса и рыбы, жирную птицу, яйца, масла, бобовые, огурцы, чеснок и лук.
Из рациона необходимо исключить кислые и жареные блюда, первое лучше готовить на втором или третьем бульоне. Исключено кофе, алкогольные напитки. Сколько времени соблюдать такую диету? К сожалению, пациентам придется навсегда отказаться от употребления тяжелых блюд, но некоторые продукты, например, яйца, будут разрешены в ограниченном количестве.
Для выведения излишков холестерина из организма показаны каши, постные блюда из мяса и овощей, нежирные молочные продукты. Важно пить достаточное количество жидкости в сутки.
Если соблюдать принципы диетического питания, то обострения заболевания можно избежать. Можно ли вылечить болезнь полностью? К сожалению, холецистит не всегда вылечиваем, но при соблюдении всех требований врача можно существенно продлить периоды ремиссии, а при обострении патологии вовремя купировать приступы. В этом случае пациенты могут избежать операции и существенно снизить активность воспалительного процесса.
izbavsa.ru