Как и чем снять боль при панкреатите, симптомы заболевания, лечение. Боли при панкреатите симптомы
Боли при панкреатите: симптомы, признаки, лечение
Содержание статьи:
При остром и хроническом панкреатите (воспаление поджелудочной железы) основными клиническими симптомами являются болевые ощущения. Именно боль доставляет многочисленные неприятности человеку, страдающему панкреатитом. Только после того, как появится боль, человек решается идти к врачу.
Одним из приоритетных направлений лечения панкреатита являются разные варианты купирования боли в домашних условиях.
Как возникают болевые симптомы при панкреатите
В механизме появления боли при панкреатите большую роль могут играть различные процессы, которые происходят в поджелудочной железе, например:
- Нарушение микроциркуляции тканей (ишемия).
- Обструкция протоков железы.
- Дистрофические и воспалительные изменения.
Преобладание тех или иных изменений обусловлено характером заболевания (острая или хроническая форма).
При остром панкреатите пальма первенства принадлежит воспалительным изменениям в тканях самой железы. Наблюдается развитие всех классических симптомов воспаления:
- боль;
- отечность;
- нарушение функции;
- покраснение.
Отек, который вызван избыточным накоплением жидкости, оказывает дополнительно отрицательное воздействие. Он сдавливает ткани поджелудочной железы.
Возникновение некротических и дистрофических участков при остром панкреатите является индивидуальным признаком и может колебаться от единичных очагов поражения до тотального панкреанекроза.
При возникновении такой патологии, нарушение целостности долек паренхимы железы сопровождается выводом ее ферментов за анатомические границы протока. Поэтому боли при панкреатите нарастают еще сильнее.
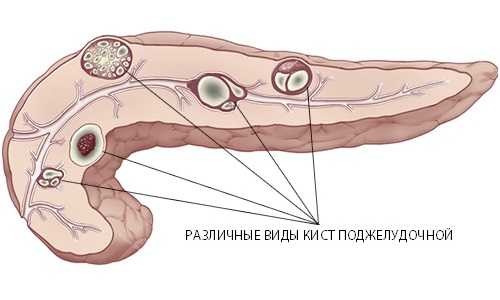
Воспалительные изменения при хроническом панкреатите менее интенсивны. Здесь преобладают процессы ишемические и замена железистой ткани соединительной. В некоторых участках поджелудочной железы появляются кисты и зоны обызвествления.
В результате этих изменений сдавливаются участки ткани, которые еще являются жизнеспособными, нарушается отток ферментов пищеварения поджелудочной железы. Боль при панкреатите становится интенсивнее.
При затяжном течении хронического панкреатита наблюдаются патологические изменения чувствительности – болевой синдром возникает в ответ на легкие раздражители (аллодиния).
Характеристика боли
Характер и локализацию боли при панкреатите можно считать индивидуальными, но с другой стороны они зависят от течения воспалительного процесса. При остром панкреатите боль возникает непосредственно после употребления пищевого раздражителя. С прогрессированием патологических нарушений боль при панкреатите постепенно нарастает.
Больной мечется в безуспешных поисках облегчающей позы. Однако в большинстве случаев ни поза «эмбриона» (подтянутые к животу ноги), ни положение на боку, ни положение полусидя не приносят долгожданного облегчения. В лежачем положении на спине отмечаются более выраженные болевые симптомы.
Зачастую боли при панкреатите локализуются в верхней области живота. Обычно это эпигастральная часть, но иногда боль может сместиться в левое или правое подреберье. Изредка болевые ощущения при остром панкреатите напоминают боли, характерные для стенокардии.
Проявляются они пекущими, жгучими неприятными симптомами в загрудинной области, распространяющимися на левую часть спины, левую часть нижней челюсти или руку. Хронический панкреатит проявляет себя тем, что боли не имеют четкой локализации. Они могут быть разными и по интенсивности:
- В области поясницы в виде полного пояса или левого полупояса.
- В области спины без распространения в близлежащие зоны.
- В районе нижней части грудины (в области нижних ребер).
- В средней или верхней зоне живота.
Большинство пациентов, страдающих хроническим панкреатитом, наблюдают периодичность возникающих болей, другими словами, схваткообразный тип. При панкреатите боль может быть разной интенсивности. Но чаще всего она настолько высока, что могут возникнуть даже психические нарушения.
Обратите внимание! Боль при хроническом панкреатите напрямую взаимосвязана с употреблением жирной, острой или жареной пищи и алкоголя. Первые признаки боли наблюдаются спустя полчаса после еды.
Язвенноподобная боль, то есть боль на пустой желудок наблюдается очень редко. Иногда после периодов улучшения наступают промежутки усиления боли.
Как снять боль в домашних условиях
При остром панкреатите исчезновение сильной и внезапной боли может иметь отрицательные последствия. Появившаяся картина «острого живота» правильно диагностируется и оценивается врачом хирургом только в естественных условиях.
То есть применение любых обезболивающих препаратов притупляет болевые ощущения, в результате чего болезнь трудно поддается диагностике. При развитии острого панкреатита самым эффективным методом считается прикладывание на живот грелки со льдом.
Снять панкреатическую боль в домашних условиях можно при помощи ненаркотических (нестероидных) анальгетиков. Наиболее эффективными веществами в данном сегменте являются:
- Парацетамол.
- Ибупрофен.
- Диклофенак.
Парацетамол выпускается в таблетках, сиропе или капсулах с жидким содержимым. Доза препарата в каждом случае подбирается индивидуально. Начинать лечение целесообразно с минимальной дозировки, а при необходимости ее следует постепенно повышать.
Если обезболивающий эффект очень слаб, назначают ибупрофен или диклофенак. Снять боль с помощью потенцирования эффекта НПВС транквилизаторами или нейролептиками можно лишь при крайней выраженности болевых ощущений.
В комплексное лечение хронического панкреатита входят следующие группы препаратов.
Панкреатические ферменты
Другими словами панкреатин. С одной стороны он улучшает процессы пищеварения и снижает нагрузку на железистую ткань. А с другой стороны, снижение функциональной нагрузки может непосредственно снять болевые ощущения или на крайний случай их интенсивность.
Гормон соматостатин и синтетические соединения с ним
Соматостатин имеет свойство снижать чувствительность организма к боли и в частности к болевым ощущениям при панкреатите. Синтетическим аналогом препарата является октреотид. Лекарственное средство обладает большой продолжительностью действия, поэтому даже трехдневный кратковременный курс позволяет добиться довольно длительного эффекта.
Однако соматостатин имеет довольно широкий диапазон противопоказаний и побочных эффектов, поэтому его и его аналоги нельзя использовать для лечения абсолютно всех пациентов. Препарат назначается индивидуально, как и лечение панкреатита медикаментами.
Блокаторы Н2-гистаминовых рецепторов
Так называемый «функциональный покой» для поджелудочной железы можно создать не только прямым подавлением секреции панкреатическими ферментами. Можно использовать непосредственное влияние на данный процесс ингибиторов протонной помпы или блокаторов Н2-гистаминовых рецепторов.
Среди блокаторов Н2-гистаминовых рецепторов самой большой популярностью пользуется препарат фамотидин. Он обладает активностью антиоксидантов, имеет минимум побочных эффектов, улучшает реологические характеристики крови.
С помощью фамотидина можно свести к минимуму активность секрета сохранившихся остатков поджелудочной железы. Это обусловлено тем, что препарат довольно быстро подавляет выделение в желудке соляной кислоты.Ингибиторы протонной помпы
К ингибиторам протонной помпы относятся:
- Рабепразол.
- Эзомепразол.
- Лансопразол.
Эти лекарственные средства обладают меньшим количеством побочных эффектов. Поэтому применение данных препаратов практически безопасно. При индивидуально подобранной дозировке ингибиторы протонной помпы можно принимать длительное время.
Можно отметить, что иногда помогают и травы для поджелудочной железы, которые не могут быть основным лечением, но в комплексе отлично справляются со своей задачей.
Снятие боли в стационаре
В случае тяжелого панкреатита больного необходимо срочно госпитализировать в стационар. Для снятия боли в стационаре могут применяться наркотические анальгетики. Какие из них обычно используют при остром панкреатите? Чаще всего применяют:
- Кетанов.
- Трамадол.
- Омнопон.
- Промедол.
В особенно отягощенных ситуациях наркотические анальгетики комбинируют с транквилизаторами, антидепрессантами и нейролептиками. Эти лекарства усиливают действие друг друга.
diabethelp.org
Боли при панкреатите: симптомы, локализация и характер

Развитие острой либо хронической формы панкреатита, характеризующегося как распространение воспалительных процессов в полости поджелудочной железы, способствующих снижению работоспособности данного органа, вплоть до его полного отказа, зачастую сопровождается клиникой в виде боли, имеющей в большинстве случаев, острый характер течения. Именно симптомы боли при панкреатите являются первопричиной значительного ухудшения общего самочувствия пациентов с данной разновидностью патологии, а также располагающим фактором для непременного посещения врача. В материалах представленного обзора подробнее разберемся с тем, есть ли боли при развитии панкреатита, механизм образования болевой симптоматики, место ее локализации и характер проявления, а также возможные способы купирования болевого синдрома в домашних и стационарных условиях.
Как возникают болевые симптомы при панкреатите
Острая либо тупая боль поджелудочной, является характерным признаком развития панкреатита, возникающего на фоне следующих причин:
- холецистита, развивающегося в полости желчного пузыря;
- язвенного поражения желудка либо двенадцатиперстной кишки;
- злоупотребления алкоголесодержащей продукции, особенно у мужчин.
Механизм развития болезненности при панкреатическом поражении поджелудочной железы заключается в прогрессировании следующих патологических нарушений в полости данного органа, возникающих под патогенным влиянием развивающегося воспаления:
- развитие ишемии железы, характеризующееся как нарушенный процесс микроциркуляций в тканевых структурах;
- обструктивные нарушения в полости панкреатических протоков;
- развитие дистрофических изменений под действием воспалительного процесса.
Развитие того или иного нарушения в железе зависит от характера болезни. При течении острого панкреатита интенсивно развиваются изменения в полости пораженной железы, обладающие воспалительным характером, что способствует проявлению всей соответствующей данным процессам классической симптоматики, выражающейся:
- формированием боли;
- появлением отечности;
- нарушением функциональности;
- образованием покраснения.
Образование отека, вызванного избыточным скоплением жидкости, способствует развитию дополнительного негативного воздействия в виде сдавливания тканевых структур железы. Развитие же дистрофических изменений и нарушений некротического характера может проявляться, как отдельными очагами поражения поджелудочной, так и прогрессированием тотальной формы панкреонекроза. Развитие подобных патологий в полости железы ведет к нарушению целостности долек паренхимы.
Это способствует выводу панкреатических ферментативных компонентов за пределы анатомических пазух панкреатического протока, поэтому проявление болей при панкреатите становится еще интенсивнее, принимая клиновидный характер, под воздействием чего может возникнуть патологическое нарушение функциональности почки, печени и других паренхиматозных органов и тканей, а также болевой шок.
Развитие воспалительных нарушений в железе при течении хронической формы поражения паренхиматозной железы сопровождается менее интенсивными болезненными проявлениями. После того, как железа начинает воспаляться, активизируются процессы по замещению железистых тканевых структур на соединительные ткани и развитие ишемических процессов. В некоторых районах органа начинают образовываться кисты и участки с обызвествлением. Результатом течения данных нарушений является сдавленность жизнеспособных зон железы, а также нарушение оттока панкреатических ферментов и повышение интенсивности болезненных ощущений.
Затяжная форма хронической разновидности панкреатического заболевания характеризуется развитием аллодинии, то есть возникновением болевого синдрома при воздействии легких раздражителей.
В период вынашивания ребенка у женщин панкреатическое поражение поджелудочной может возникнуть на фоне желчекаменной патологии, неправильного приема витаминных комплексов и повышения уровня холестерина в составе крови. Вероятность развития данной патологии возрастает с началом каждого триместра беременности, поэтому на последних сроках, более чем в 50 % случаев у будущих мамочек выявляется данное заболевание.
Симптоматические признаки такой разновидности панкреатита схожи с признаками токсикоза и лишь после первого появления ноющих болей либо покалывания, которое может отдавать везде по всему организму: в спину влево, в пах, в левую ногу, в левую руку, врачи назначают больной дополнительные процедуры диагностирования.
Характеристика и локализация боли
Если начинает болеть левый бок поджелудочной, то каждый человек должен знать, что необходимо делать и куда обращаться за соответствующей помощью. Появление тупой либо острой боли в зоне эпигастрия является неотложным поводом для срочного посещения врача гастроэнтеролога, проведения полной диагностики и назначения соответствующего лечения.
Характер проявления и область локализации болезненных ощущений при развитии панкреатического поражения поджелудочной железы являются индивидуальными показателями, которые также зависят от формы заболевания.
Характер боли при остром панкреатите
При прогрессировании острого панкреатического заболевания возникают боли в области поджелудочной железы после еды, особенно если эта еда слишком жирная, острая, или соленая. Дальнейшее прогрессирование патологических процессов в полости пораженного органа способствует увеличению интенсивности болезненности.
При возникновении боли, пациент начинает метаться в поиске того положения тела, которое смогло бы облегчить общее самочувствие. Но, никакие позы, ни позиция эмбриона, ни на боку, ничего не смягчает характер болей. Локализуются боли в верхней части живота, в большинстве случаев, это может быть зона левого либо правого подреберья. В некоторых случаях, болезненность при развитии острого панкреатита может иметь характер проявления, схожий с клиническими проявлениями стенокардии.
Выражаются они жгучим ощущением в загрудинном пространстве с отдачей в зону спины, руки и нижней части челюстного сустава с левой стороны.
Характер болей при хроническом панкреатите
Для хронической формы панкреатического заболевания у взрослых людей характерно проявление неопределенной болезненной симптоматики, которая может иметь различную локализацию и интенсивность проявления. Она может просто покалывать, давить, тянуть и проявляться в виде острых приступов в разное время суток, как днем, так и ночью. Боль может возникнуть:
- в левом боку с отдачей в зону поясницы с левой стороны;
- в зоне подреберья справа либо слева, с опоясывающим характером;
- в области нижней области грудины;
- в спине;
- в верхнем либо среднем отделе живота.

Стоит также отметить, что при хроническом заболевании болезненные симптомы обладают схваткообразным характером с различной интенсивностью.
Не стоит забывать о том, что возникновение болей при хроническом течении панкреатита напрямую зависит от рациона питания и употребления запрещенных продуктов, обладающих раздражающим воздействием на слизистые поверхности ЖКТ, спустя 30-40 минут.
Поджелудочная железа болит после еды, а именно, при употреблении продуктов питания с высоким процентом жирности, остроты или соли, а также распития алкоголесодержащих либо газированных напитков, а также маринованных, или копченых продуктов.
Болеть на голодный желудок железа может крайне редко. После улучшения общего самочувствия, спустя какое то время, вновь может возникнуть резкая боль в подреберье с большей интенсивностью.
Некоторые пациенты задаются вопросом: «Почему внезапная боль при панкреатите может также внезапно проходить?».
В тех случаях, когда болезненные ощущения с высокой интенсивностью резко прекращают свое проявление и состояние пациента быстро нормализуется, это может послужить поводом не для радости, а для проведения дополнительных диагностических процедур. Это обосновано тем, что при таком характере выражения болезненности может прогрессировать некротическое поражение поджелудочной железы.
Диагностика боли
При возникновении колики, либо острых и давящих болей в области эпигастрия у пациента, назначаются следующие диагностические процедуры:
- сдача анализов крови на клиническое исследование, при котором выявляется повышенный уровень СОЭ, и другие признаки, свидетельствующие о развитии воспалительного процесса;
- сдача анализов крови на биохимическое исследование, при котором определяется концентрация панкреатических ферментов, таких как трипсин, амилаза и др.;
- сдача анализов мочи и кала;
- УЗИ брюшной полости;
- Рентген брюшины;
- Прохождение эзофагогастродуоденоскопии;
- Прохождение эндоскопической ретроградной холангиопанкреатографии;
- МРТ либо КТ.
Также проводится пальпаторная диагностика полости живота, во время которой пациент отмечает те зоны, при надавливании на которые, ему становится больно.
Точки и зоны пальпации
Поджелудочная железа является довольно крупным органом, состоящим из трех отделов:
- крючкообразной головки;
- призмообразного тела;
- чуть загнутого вверх хвоста.
При панкреатическом поражении данного органа, как уже было сказано, сначала поджелудочная болит в левом боку, а после этого начинают проявляться и другие клинические признаки патологии, в виде тошноты, рвоты, подъема температуры, появлением головной боли, нарушения стула, снижении и потери аппетита, запора или поноса. Пациент начинает часто ходить в туалет именно ночью. Развивается кишечная колика на фоне нарушенных процессов пищеварения в полости кишечника, появляется отрыжка. Нередко могут появляться тянущие боли в низу живота.
Точки и зоны пальпации пораженного органа помогают определить характер и разновидность патологического процесса. Для этого проводится прощупывание следующих точек:
- Точки Дежардена, расположенной чуть выше и правее пупочной ямки на 3 см.
- Точки Мейо-Робсона, расположенной в левом квадранте полости живота. Появление болей в этой точке, означает поражение хвостовой части железы и развитие хронической либо острой формы панкреатической патологии.
- Точки Губергрица, находящейся с левой части живота напротив точки Дежардена.
- Точки Кача, расположенной в зоне окончания прямой мышцы в зоне живота.
- Точки Мале-Ги, которая находится в зоне подреберья, левее от прямой мышцы живота.
Но, для постановки точного диагноза во внимание берутся результаты всех проведенных диагностических процедур.
Как снять боль в домашних условиях
При развитии острой деструктивной формы панкреатической патологии, внезапно исчезнувшие болезненные симптомы, могут стать отличительным признаком негативных последствий. Клиника острого живота может быть правильно оценена только специалистом хирургического профиля в естественном виде. Это значит, что при приеме медикаментозных средств с обезболивающим эффектом, происходит притупление остроты болевых симптомов, на фоне чего поставить правильный диагноз довольно сложно. Так, что необходимо делать, или принять при образовании резких болей сбоку, или в области подреберья? И сколько может длиться панкреатический приступ?
При приступе острого панкреатического недуга дома, или на работе, можно избавиться от болей при помощи выполнения следующих действий:
- Обеспечить полный покой пациенту, исключив совершение резких движений.
- Локализовать холод, где с наибольшей силой выраженности проявляются боли, в виде грелки либо пластиковой бутылки со льдом.
- Исключить ненадолго употребление всех продуктов питания, по крайней мере, до приезда скорой помощи, разрешено лишь дробное щелочное питье по 1/3 стакана через 40-45 минут.
Если на протяжении часа, после приема обезболивающих препаратов, в виде таблеток, боль не утихает, то необходимо сделать инъекцию с раствором Но-шпы либо Папаверина.
Принимать сильные препараты с обезболивающим эффектом не рекомендуется, возможен прием лишь ненаркотических обезболивающих лекарств до приезда бригады медиков.
Обезболивающие препараты
Для снятия панкреатической боли рекомендуется использовать следующие препараты анельгитирующего спектра действия:
- таблетки парацетамола;
- препарат ибупрофена;
- диклофенак.
Дозировка подбирается с учетом индивидуальных особенностей организма пациента. Начинать лечить необходимо с минимального уровня приема медикаментов, с постепенным увеличением дозы.
В крайних случаях при выраженном болевом синдроме и чрезвычайной недостаточности лечебного эффекта от вышеуказанных препаратов, может применяться потенцирование эффектов НПВС при помощи транквилизаторов и препаратов нейролептического действия.
Хроническую форму панкреатита необходимо лечить комплексной терапией, включающей в себя следующие разновидности групп медикаментозных средств.
Фермент панкреатин, способствующий оказанию поддержки и улучшения процессов пищеварительного тракта, а также снижения функциональной нагрузки на пораженную паренхиматозную железу, что способствует устранению приступов боли либо уменьшению их интенсивности проявления.
Гормон соматостатин
Данное вещество обладает уникальным свойством снижения чувствительности человека к болезненным симптоматическим признакам. Обладает мощнейшим эффектом с высокой продолжительностью.
Стоит отметить, что список противопоказаний и побочных эффектов у данного компонента довольно широк. Поэтому его назначение проводится в индивидуальном порядке с учетом всех особенностей организма каждого пациента.
Разработан, также дженерик данного гормона, обладающий тем же эффектом, именуемый как Октреотид.
Блокаторы Н2-гистаминовых рецепторов
Снизить уровень функциональной нагрузки на железу можно также при помощи ингибитора протонной помпы либо применения блокаторов Н2-гистаминового рецептора, наиболее популярным из широкого списка которых, является препарат Фамотидин с минимальным перечнем побочных реакций и способностью улучшения качества крови. Данный препарат сводит к минимальному уровню секреторную функцию поджелудочной, что дает возможность максимального ее восстановления.
Снятие боли в условиях стационара
Госпитализация пациентов в больницу, в условия стационара проводится в тяжелых случаях при остром панкреатическом приступе либо резком обострении хронической патологии. Для устранения болевого синдрома могут применяться препараты наркотического спектра действия, наиболее эффективными среди которых, являются:
- Трамадол;
- Промедол;
- Кетанов;
- а также Омнопон.
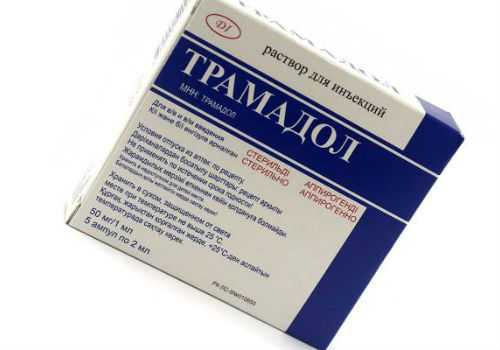
Более того, данные препараты могут комбинироваться со средствами нейролептического, транквилизационного и антидепрессивного действия, которые способствуют усилению фармакологического действия друг друга.
После того, как пройдет вся болезненность, пациенту назначается специальная диета со столом №5.
Профилактика и последствия
Профилактика панкреатической патологии заключается в соблюдении следующих аспектов:
- полное исключение алкоголесодержащей и табачной продукции из жизни пациента;
- своевременное обращение к врачу при появлении первой неприятной симптоматики в зоне эпигастрия;
- организация правильного и сбалансированного рациона питания;
- ведение здорового образа жизни;
- совершать вечерние прогулки перед сном;
- исключение ночных перекусов;
- исключение перееданий и голодовок;
- своевременное лечение всех патологических нарушений в области ЖКТ.
При соблюдении всех вышеуказанных аспектов и рекомендаций лечащего врача, каждый пациент сможет ощутить себя полным сил, здоровья и прожить еще не мало счастливых лет.
pankreatit03.ru
симптомы, причины, лечение и профилактика
Нарушения в работе желудочно-кишечного тракта негативно отражаются на общем состоянии здоровья человека, ведь эта система отвечает за снабжение клеток питательными веществами. Патологии органов пищеварения способствуют развитию целого ряда сопутствующих заболеваний, многие из которых опасны для жизни.Воспаление поджелудочной железы всегда сопровождается спазмом. У человека, страдающего хронической формой патологии, появление боли при панкреатите является первым сигналом о начале обострения. Эти ощущения могут быть сильными. Для их устранения применяются различные группы медикаментов. Пациента с обострением хронического панкреатита госпитализируют.

Нарушения в работе желудочно-кишечного тракта негативно отражаются на состоянии здоровья человека.
Причины возникновения
Воспаление поджелудочной железы иногда обусловлено наследственным фактором. Но чаще патология является результатом неправильного образа жизни. Алкоголь, тяжелая пища и отсутствие регулярных физических нагрузок вызывают развитие различных болезней.
Поджелудочная железа соединена с тонким кишечником особыми протоками. Через них проходят ферменты, вырабатываемые для расщепления пищи. Если наблюдается врожденная или приобретенная патология строения протоков, то процесс нарушается. Пища не переваривается полностью, частично скапливается в железе и желудке.
Панкреатит связан с невозможностью желудочно-кишечного тракта переварить отдельные виды продуктов. Когда ферменты не справляются с функцией расщепления пищи, она не усваивается. Это чревато тем, что системы органов не получают все микроэлементы, которые необходимы для поддержания нормальной жизнедеятельности. Остатки непереваренных продуктов не выводятся в кишечник и провоцируют воспалительный процесс, сопровождающийся болевыми ощущениями.
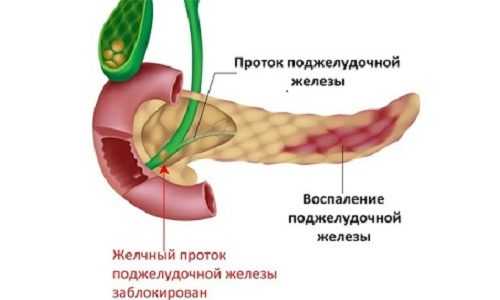
Из-за патологии строения протоков процесс пищеварения нарушается. Пища скапливается и провоцирует воспаление поджелудочной железы.
При панкреатите различное количество ферментов может попадать в органы и разрушать их ткани. Повреждение слизистых оболочек сопровождается характерной болью. При воспалении поджелудочной железы наблюдается сильный отек тканей внутренних органов. Сдавливание стенок провоцирует неприятные ощущения. Запущенный хронический панкреатит приводит к некрозу тканей, что тоже не проходит бесследно для самочувствия.
Воспалительный процесс провоцирует образование кист, свищей и мелких язв на самой железе и на прилегающих органах. Такие патологические изменения при панкреатите всегда сопровождаются болью.
Симптомы
Признаки обострения болезни у женщин одинаковы с ее проявлениями у мужчин. Панкреатит характеризуется сильными болевыми ощущениями в области эпигастрия и других зон брюшной полости.
К симптомам обострения патологии поджелудочной железы относится:
- повышенный метеоризм;
- вздутие живота.
Скопление желчных кислот провоцирует возникновение горечи во рту. Если болезнь протекает тяжело, то и у взрослого, и у ребенка начинается обильная рвота, отмечается расстройство желудка. В редких случаях при сильном повреждении тканей поджелудочной железы возможно резкое повышение температуры, которое сопровождается ознобом и лихорадкой. В этом случае боль распространяется по всему телу, отдает в поясницу, верхние и нижние конечности и шейный отдел позвоночника.
Если обострение панкреатита происходит регулярно, то болезнь оказывает влияние на массу тела. Пациенты резко теряют в весе. Это связано с тем, что продукты, поступающие в ЖКТ, не усваиваются, а вызывают патологические процессы во внутренних органах, вплоть до гниения и некроза тканей.
Какая боль
Характер спазма при остром и хроническом панкреатите отличается интенсивностью. В первом случае приступ не проходит через короткое время. Человек испытывает сильные боли, которые невозможно терпеть без приема медикаментов.

Человек испытывает сильные боли, которые невозможно терпеть без приема медикаментов.
Хроническое течение заболевания отличается различным проявлением симптомов. Характер и интенсивность болевых ощущений связаны:
- с частотой ремиссий и обострений;
- степенью повреждения тканей поджелудочной железы;
- образом жизни пациента.
Постоянные спазмы при остром панкреатите снимают в условиях стационара. Иногда люди, страдающие панкреатитом, испытывают «голодные» боли. Самочувствие резко ухудшается утром до принятия пищи. Такой синдром бывает при язве. Эта патология иногда является сопутствующей при панкреатите, поскольку развивается на его фоне.

Люди, страдающие панкреатитом, испытывают «голодные» боли. Самочувствие ухудшается утром до принятия пищи.
Спазм может проявляться в ночное время в виде тупой или ноющей боли. Особенно часто это состояние возникает у пациентов, которые не придерживаются строгой диеты или плотно едят перед сном. Ослабленная поджелудочная железа не может полностью переварить пищу, а ночью все процессы в организме замедляются. Это создает дополнительную нагрузку на поврежденный орган и провоцирует спазмы.
В период обострения хронического панкреатита пациенты отмечают, что тупая опоясывающая боль возникает после приема пищи. Если человек употреблял запрещенные при воспалении поджелудочной железы продукты, то негативные ощущения усиливаются.
Жгучие резкие спазмы — повод незамедлительно обратиться за медицинской помощью.
Сколько длится
Боль при панкреатите иногда напоминает симптомы других заболеваний. Однако некоторые проявления позволяют отличать спазмы, связанные с патологией поджелудочной железы. Несмотря на то что боль распространяется на различные участки тела, при панкреатите она усиливается только при пальпации живота.
Несмотря на то что боль распространяется на различные участки тела, при панкреатите она усиливается только при пальпации живота.
Спазмы чаще всего начинаются после еды. Они длятся непрерывно. Когда речь идет об обострении панкреатита, болевые ощущения невозможно снять без медицинской помощи. Длительность приступа определяют по возникновению вторичных симптомов, которые проявляются через 2 часа после начала острой фазы.
Непрерывная рвота с желчью, жидкий стул, кислый привкус, озноб и высокая температура на фоне сильных постоянных болевых ощущений в области эпигастрия, спины и грудины — повод для немедленной госпитализации пациента с диагнозом острый панкреатит. Снять приступ в домашних условиях невозможно.
Где болит при панкреатите
Локализация спазмов при воспалении поджелудочной железы зависит от того, какая часть органа повреждена. Сами пациенты часто не могут точно указать на участок тела, где боль проявляется острее. Однако медики утверждают, что главный источник спазма находится в области эпигастрия. А точки, куда отдает боль, могут быть различными.
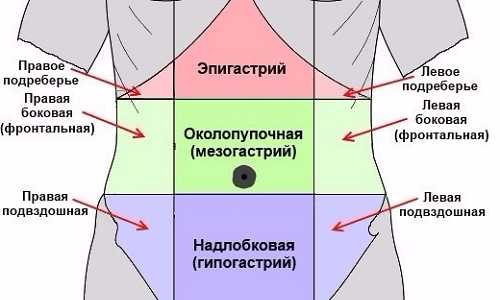
Медики утверждают, что главный источник спазма находится в области эпигастрия.
Такая особенность течения болезни объясняется расположением поджелудочной железы. Она находится за желудком, ближе к области поясницы. Вокруг органа сосредоточено несколько крупных сплетений нервных корешков, в том числе и спинномозговые участки. Воспалительный процесс охватывает прилегающие области. Отек тканей способствует тому, что поджелудочная железа давит на нервные окончания. Поэтому спазм распространяется на различные участки тела.
В заднем проходе
Если обострение хронического панкреатита характеризуется средней степенью тяжести и сопровождается такими симптомами, как вздутие живота, диарея или запор, то боль может отдавать в область промежности. В сложных случаях пациент не может сидеть из-за интенсивности спазма.
Непереваренные кусочки пищи провоцируют развитие воспалительного процесса в заднем проходе. Человек испытывает усиление боли во время испражнений и после дефекации.
Межреберная невралгия
Повреждение тканей поджелудочной железы в области хвоста панкреаса приводит к развитию болевых ощущений в нижней левой части брюшины. Спазм напоминает невралгию. Орган отекает и сдавливает нервные окончания. В результате боль концентрируется в левом подреберье.
Если очаг воспаления при панкреатите локализован в области головки железы, то спазм распространяется в правой части брюшной полости. Его интенсивность зависит от масштаба повреждений органа и наличия сопутствующих заболеваний. Но главный участок болевых ощущений расположен в правом подреберье.
Если очаг воспаления находится области головки железы, то спазм распространяется в в правое подреберье.
Иногда пациенты жалуются на тяжесть и спазмы в груди, напоминающие последствия стенокардии. Однако сердечная боль имеет волнообразный характер. Короткие периоды обострения сменяются минутами облегчения. При панкреатите спазм отличается непрерывной интенсивностью. При пальпации в области брюшины ощущение усиливается. Поэтому опытный врач сразу распознает воспаление поджелудочной железы при осмотре пациента.
В пояснице
Непосредственный очаг воспаления при обострении хронического панкреатита расположен таким образом, что иррадиация боли возможна в любой орган брюшной полости. Спазм носит опоясывающий характер. Возникает сдавливание спинномозговых корешков. Боль распространяется на поясницу, в область крестца и промежность.
Если пациенту еще не был поставлен диагноз панкреатит, то появление спазма можно принять за проявления заболеваний почек.
В области живота
Эпицентром болевых ощущений является область брюшной полости. Воспаление головки поджелудочной провоцирует негативные проявления в правом боку. Наличие камней и кист в верхней части железы усиливает эти симптомы.
Непереваренная пища частично может оставаться в желудке, раздражая его. Сопутствующим заболеванием панкреатита является гастрит. Нередко у пациентов диагностируют дискинезию желчевыводящих путей, язву двенадцатиперстной кишки и холецистит.
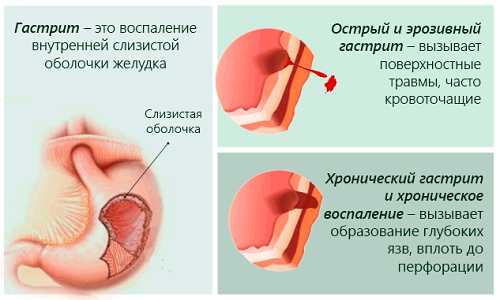
Сопутствующим заболеванием панкреатита является гастрит.
Острый приступ панкреатита характеризуется спазмами в левом боку, когда поражена хвостовая часть поджелудочной железы и прилегающая клетчатка. Боль отдает в низ живота. Состояние пациента усугубляется тем, что скопление плохо переваренной пищи способствует развитию гнилостных процессов в кишечнике. Это грозит обширным воспалительным процессом и создает угрозу инфекционного заражения.
В ногах
Общее ослабление и истощение организма на фоне постоянного болевого синдрома в период обострения панкреатита провоцирует распространение неприятных ощущений во всем теле. Вымывание кальция и других микроэлементов способствует развитию заболеваний нервной системы и опорно-двигательного аппарата.

При панкреатите может развиться мигрень.
Пациенты жалуются на сильные мигрени. У людей, страдающих панкреатитом, часто болят суставы. Сосредоточение неприятных ощущений наблюдается в области колена и локтевых сгибов.
Как и чем снять боль
Обострение хронического панкреатита и тяжелая форма этого заболевания опасны для жизни. При появлении первых симптомов патологии следует немедленно обратиться к врачу. В домашних условиях снять приступ невозможно. Однако облегчить состояние пациента до приезда бригады скорой помощи необходимо.
Если человек не совсем уверен в том, что болевой синдром связан с воспалением поджелудочной железы, то самостоятельно принимать спазмолитики не стоит. Действие лекарств ослабит неприятные ощущения, и врач может ошибиться при постановке диагноза, поскольку в большинстве случаев обострение хронического панкреатита определяется при осмотре путем пальпации брюшной полости.

Если человек не совсем уверен в том, что болевой синдром связан с воспалением поджелудочной железы, то самостоятельно принимать спазмолитики не стоит.
Частичное купирование боли происходит, когда пациент занимает горизонтальное положение и прикладывает лед в область левого подреберья и кишечника. Холод способствует наступлению облегчения до получения квалифицированной медицинской помощи. Больному следует отказаться от пищи на время приступа.
При беременности
Во время вынашивания ребенка растущая матка сдавливает другие органы. Изменения в организме женщины, обусловленные гормональной перестройкой, тоже способствуют обострению хронических заболеваний. Панкреатит находится в списке самых распространенных патологий, которые проявляются в период беременности.
Обострение болезни способствует усилению токсикоза. Воспалительный процесс в поджелудочной железе сопровождается болевым синдромом, на фоне общего ослабления иммунитета даже может спровоцировать выкидыш.

Обострение болезни способствует усилению токсикоза.
Прием различных препаратов без назначения врача беременной женщине запрещен, поскольку действующие вещества лекарств или какие-либо компоненты, входящие в их состав, представляют угрозу для плода.
Поэтому при обострении панкреатита будущую маму необходимо быстро доставить в медицинское учреждение, где специалисты купируют спазм и остановят воспалительный процесс с помощью разрешенных при беременности средств.
К какому врачу обращаться
Панкреатит относится к заболеваниям желудочно-кишечного тракта. Этими патологиями занимается гастроэнтерология. Приступ острого панкреатита — повод вызвать бригаду скорой помощи для того, чтобы снять болевой синдром и предупредить развитие перитонита или кровотечения.

Лечением пациента будет заниматься гастроэнтеролог.
Дальнейшим лечением пациента будет заниматься гастроэнтеролог. При холецистите и панкреатите диагностируют большое число сопутствующих заболеваний, в том числе и сахарный диабет. Поэтому человека могут направить на консультацию эндокринолога и других профильных специалистов.
Диагностика
Тактику лечения определяют после полного обследования пациента. При подозрении на панкреатит необходимо сдать биохимические анализы крови и мочи. Врач в обязательном порядке изучает результаты копрограммы больного.
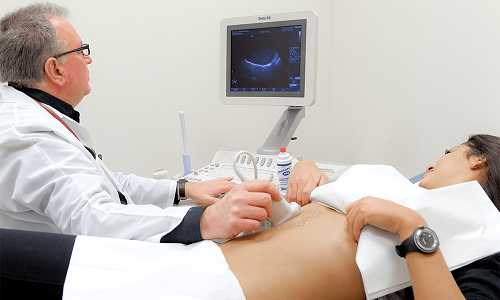
Информацию о состоянии поджелудочной железы дает УЗИ брюшной полости.
Информацию об общем состоянии и функциональных изменениях поджелудочной железы дает УЗИ брюшной полости. При необходимости пациенту будет назначена рентгенография и МРТ.
Выявление сопутствующих заболеваний требует измерения уровня сахара в крови. При панкреатите нужно получить информацию о содержании ферментов и их эффективности.
Лечение болей
Комплексная терапия при лечении панкреатита направлена на снятие главных симптомов болезни и устранение ее провоцирующих факторов.

Пользу принесет голодание в первые 2 дня после приступа.
Пациенту рекомендуется:
- пересмотреть образ жизни и ежедневный рацион;
- исключить запрещенные напитки и продукты.
В первые 2 дня после приступа человек должен отказаться от приема пищи. Во время лечебного голодания допускается прием щелочных минеральных источников, отвара шиповника и питьевой воды без газов. На третьи сутки можно вводить кисели, каши, супы-пюре. Кроме соблюдения режима питания, пациент принимает различные препараты, способствующие снижению болевых ощущений и восстановлению тканей поджелудочной железы.
Медикаментозное
Обострение хронического панкреатита лечат разными группами препаратов.
Спазмолитические средства купируют боль и способствуют расслаблению мышц. Для этого используют таблетки Папаверин или Дротаверин.
При сильном воспалении рекомендуют лекарства, содержащие парацетамол или ибупрофен. Они эффективно снимают боль, жар и улучшают самочувствие. Отек поджелудочной железы устраняют с помощью диуретических средств.
При сильном воспалении рекомендуют лекарства, содержащие парацетамол или ибупрофен.
Если у пациента на фоне приступа нарушен гормональный обмен, то проводят корректирующую терапию. Когда повреждение поджелудочной провоцирует развитие инфекции, применяют антибиотики. Восстановление кровеносных сосудов в очаге воспаления проводят лекарствами, содержащими гепарин в качестве главного действующего вещества. Недостаток ферментов восполняют медикаментами типа Креона или Пангрола. Подбор, дозировку и длительность приема препаратов определяет врач.
Диета
При панкреатите рекомендован диетический стол №5. Он исключает жареную, соленую, жирную, копченую пищу и сладости. Пациентам с таким диагнозом противопоказан алкоголь. Газированные напитки тоже провоцируют воспалительный процесс.
В рацион должны входить легкие и питательные продукты. Полезно есть протертые супы на нежирном мясном или овощном бульоне. В ежедневном рационе должны присутствовать каши и кисели. Допускаются запеченные фрукты.

Полезно есть протертые супы на нежирном мясном или овощном бульоне, фрукты, овощи и запеченную рыбу.
Пациентам с панкреатитом лучше отдавать предпочтение диетическим сортам мяса, птицы и рыбы. Суточный прием пищи должен быть разбит на 5-6 раз. Нужно есть часто и небольшими порциями. В течение суток необходимо следить за питьевым режимом.
Профилактика
Продление ремиссии при панкреатите достигается путем отказа от запрещенных продуктов и строгого соблюдения диеты.
В качестве профилактической меры может быть назначен прием ферментных препаратов.
Осложнения
Резкое усиление болевого синдрома или частоты обострений при наличии хронического панкреатита говорит о существенном повреждении поджелудочной железы. Это состояние опасно развитием:
- кистоза;
- язвы;
- перитонита.
При несоблюдении рекомендаций врача можно спровоцировать внутреннее кровотечение. Запущенный панкреатит может грозить некрозом тканей внутренних органов. В этом случае боль выражена слабее, что означает отмирание больших участков железы. Это опасно для жизни. Рецидивирующий панкреатит может перейти в онкологическое заболевание.
Панкреатит: лечение + диета. Эффективное лечение поджелудочной железы без лекарств или лекарствами.
Острый панкреатит. Как предотвратить «взрыв» в животе
medprofi.online
Боли при панкреатите, симптомы заболевания, где болит во время панкреатита
Боли при панкреатите — симптомы наиболее распространенные: они заставляют пациента обратиться к доктору и начать терапию. В основном болевые ощущения возникают в левой части под ребрами, в момент приступа человек не может двигаться.
Спровоцировать проявление острых болей может множество факторов, но не стоит забывать о том, что у 15% пациентов с диагнозом «панкреатит» болевой синдром не выражен или вовсе отсутствует.
Отсутствие болевых ощущений часто является симптомом опасного осложнения панкреатита — сахарного диабета.
Почему возникает боль
Факторы, провоцирующие выраженный болевой синдром, могут быть весьма разнообразными.
Среди них можно выделить:- погрешности в питании, причем это может быть как банальное несоблюдение режима приема пищи, так и злоупотребление острой, жирной и жареной едой;
- патологии двенадцатиперстной кишки и желчного пузыря;
- травмы, ранения, полостные операции;
- новообразования в брюшной полости;
- сбои процесса обмена веществ, гормональные изменения.
Боль может проявляться на фоне употребления мочегонных средств, антибиотиков и эстрогенов.
Стоит отметить, что панкреатит чаще диагностируют у представительниц прекрасного пола, некоторые ученые связывают этот факт с процессом выработки гормонов в женском организме.
Но установить точную причину развития заболевания достаточно сложно, искоренить провоцирующий фактор возможно всего лишь в 30% случаев от общего числа диагностированных патологий.
Локализация ощущений
Где болит при панкреатите, каков характер боли? Опытные специалисты в области гастроэнтерологии не могут сказать конкретно, каков характер боли при панкреатите, потому что боль напрямую связана с воспалительными процессами в поджелудочной железе.
Она может иметь различный характер:
- колющий;
- режущий;
- ноющий.
Может локализоваться на конкретном участке, к примеру, в левом подреберье, или по всей брюшной полости, иногда может отдавать в паховую область или в спину. Характерно непостоянство ощущений у пациентов с диагнозом «панкреатит»: где болит, обозначить в этом случае сложно.
Какие боли при панкреатите проявляются у пациентов?
Характер болевых ощущений напрямую зависит от того, какой участок поджелудочной железы поврежден:- Если воспалительный процесс происходит в головке органа, пациенты жалуются на острую боль, которая локализуется в области правого подреберья.
- Если поражено тело железы, возникают нестерпимые боли под ложечкой.
- В случае поражения хвоста панкреаса ноющая боль возникает в боковой части брюшины слева, но выраженная боль возникает непосредственно под левым ребром.
Локализация боли при панкреатите может быть достаточно размытой.
В большинстве случаях больные затрудняются, не могут четко обозначить место, где болит, но они уверенно констатируют факт, что подобную боль терпеть просто невозможно.
Это может быть тревожным симптомом полного воспаления органа. Резкая боль в этом случае может иметь опоясывающий характер, простреливать в копчик, пах, спину. В большинстве случаях женщины жалуются на приступы резкой боли в зоне промежности, в этот момент невозможно сидеть и двигаться, она в буквальном смысле парализует. Приступы могут длиться как несколько секунд, так и несколько минут.
Боли в спине могут проявляться достаточно часто: это объясняется тем, что воспаленная поджелудочная железа может иррадиировать в любой орган брюшной полости. Подобный симптом нередко заставляет пациента усомниться в здоровье почек. Такие боли при панкреатите симптомом серьезных патологий почек являются редко.
У пациентов с диагнозом «панкреатит» довольно часто возникают приступы головной боли, носящие мигренозный характер. Это часто возникает вследствие истощения организма и общей слабости. Значительное повышение температуры тела в этом случае не отмечается. При панкреатите возможно проявление желтушности склер глаз и кожных покровов.
Важно помнить о том, что достаточно часто при хроническом течении панкреатита выраженный болезненный синдром отсутствует, врачи в этом случае констатируют скрытое течение заболевания.Из-за образования камней в структуре поджелудочной железы подобный панкреатит называют каменным, головка поджелудочной в этом случае сильно воспаляется. Общий анализ крови и мочи пациента показывает значительное повышение амилазы. Пациенты в этом случае жалуются на частые расстройства пищеварения, их беспокоит диарея, метеоризм и вздутие живота. Подобные отрицательные проявления возникают во второй половине дня.
Врачи выделяют подобный тип панкреатита как наиболее опасный, это связано с трудностями диагностирования. На фоне данного процесса образуется благоприятная среда для развития сахарного диабета, в большинстве случаях 2 типа.
Особенности болевых ощущений
Обычно проявление симптомов панкреатита тесно взаимосвязано с приемом пищи, которая под запретом.
Пациентам с диагнозом «панкреатит» запрещено употреблять в пищу все продукты, раздражающие кишечник:- жирное;
- жареное;
- кислое;
- соленое;
- острое.
Приступы острой боли редко возникают на голодный желудок, подобные проявления возможны у пациентов, страдающих язвой желудка и двенадцатиперстной кишки. Важно помнить о том, что исчезновение болей, характерных для панкреатита, редко свидетельствует о том, что патология отступила. В большинстве случаях это является тревожным симптомом того, что происходит некротизация определенных участков, воспалительный процесс переходит на здоровые ткани органа.
Когда болевые ощущения проявляются на фоне острого приступа панкреатита, диагностировать заболевание несложно. После процедуры пальпации хирург сможет поставить точный диагноз.
Важно помнить о том, что до приезда бригады скорой помощи нельзя употреблять болеутоляющие препараты.
Если проявление невозможно терпеть, необходимо приложить на участок живота лед, который нужно укутать в полотенце.В случае приступа острой боли при хроническом течении панкреатита пациенты могут самостоятельно распознать свои ощущения. Стоит отметить, что самолечение в этом случае также может быть опасным. Потому пациент должен обратиться к врачу-гастроэнтерологу.
Как проявляется боль при остром панкреатите
Острый приступ панкреатита — довольно распространенное проявление. Опасность заключается в том, что орган начинает переваривать не пищу, а себя. В случае отсутствия своевременной терапии, несоблюдения рекомендаций правильного питания развивается отек слизистых оболочек органа, воспаляется клетчатка вокруг железы, возможен некроз органа.
Распознать приступ острого панкреатита несложно.
Чаще всего жалобы пациента состоят в следующем:- проявление острой боли в районе правого подреберья;
- болевые ощущения стихают при принятии лежачего положения;
- возникает тошнота, рвотные позывы;
- вздутие живота, метеоризм;
- головокружение;
- отмечается желтушность кожных покровов;
- снижение артериального давления;
- учащение сердцебиения.
Как унять боль в домашних условиях
Боль при панкреатите бывает достаточно резкой, внезапной, сильной, но она может бесследно исчезнуть. Многие врачи утверждают, что это плохой сигнал. Следует учитывать, что оценивать состояние пациента с острым приступом заболевания должен хирург, самолечение в этом случае совершенно недопустимо. Он проведет диагностические мероприятия и точно установит диагноз, на основании анамнеза и исследований. Употребление каких-либо болеутоляющих средств до приезда бригады специалистов притупит болевой синдром: врач просто не сможет пропальпировать пациента. Унять ощущения поможет лед, но его нужно укутать в плотную ткань, чтобы избежать сильного переохлаждения.
Снять боль в домашних условиях помогут нестероидные обезболивающие препараты, среди наиболее эффективных средств этой группы можно выделить:- Диклоберл.
- Парацетамол.
- Ибупрофен.
Перечисленные препараты выпускаются в форме таблеток и ампул для внутримышечного введения. Последний вид необходим, если боль сопровождается, например, рвотой и прием таблетированных средств просто невозможен.
Дозировка препарата должна подбираться индивидуально в зависимости от тяжести панкреатического приступа и самочувствия пациента.
Важно помнить о том, что начинать терапию нужно с малых дозировок, в противном случае произойдет быстрое привыкание к действующему веществу. Применять нейролептики и транквилизаторы для снятия болезненных ощущений можно в исключительных случаях и с разрешения врача. Госпитализация пациента показана, если болевой синдром выражен ярко. Для снятия болевых проявлений в стационаре применяют наркотические обезболивающие.
Боль при панкреатите сложно терпеть — лучше ее предупредить. Профилактика боли при воспалении поджелудочной железы сводится к правильному питанию, к отказу от вредных привычек, соблюдению режима дня и ЗОЖ.
zheludoc.ru
Боли при хроническом панкреатите: характер, симптоматика и лечение

Развитие хронического панкреатита является довольно распространенным патологическим заболеванием, характеризующимся развитием воспалительного процесса в полости поджелудочной железы и снижением ее функциональности. Клиника проявления данного заболевания является довольно таки разнообразной, зависящей от степени поражения железы и периода патологии. Боли при хроническом панкреатите начинают проявляться в период прогрессирующей стадии заболевания, наряду с развитием атрофических процессов в железистых тканях, а также фиброзным поражением и замещением клеток поджелудочной эпителиальными структурами. В материалах представленного обзора подробнее рассмотрим, где локально болит при панкреатите, причины, способствующие возникновению болевого синдрома, методы диагностики, а также расскажем, чем снять боли при хроническом панкреатите и какие методы лечения и профилактики существуют.
Болевой синдром при хроническом панкреатите
Боль при панкреатическом поражении поджелудочной железы является одним из основных и значимых симптоматических признаков данного заболевания, возникающего в области эпигастрия.
Болезненность может иррадиировать в зону сердечнососудистой системы органов, в область левой половины тела и зону левого плеча, имитируя приступы стенокардии и сопровождаясь головной болью. При развитии воспалительного процесса в зоне головки железы, боль отдает в правое подреберье, при поражении тела органа – в подложечную часть, а при поражении хвостовой части железы боли локализуются в зоне подреберья с левой стороны. Если воспалительный процесс охватывает всю полость железы, то болезненность приобретает опоясывающий характер развития.
Снижение интенсивности проявления боли наступает в момент принятия положения, сидя с немного наклоненным туловищем вперед и подтянутыми коленями к груди. Резче и острее боль становится, если пациент ложится на спину.
Болезненность в зоне живота появляется, как в периоды обострения хронического заболевания, так и в период стойкой ремиссии. Характер болей может быть также различным, как острые и режущие боли, так и ноющие и тупые. Интенсивность патогенгеза зависит от провоцирующего фактора.

Причины боли при панкреатите
Причин, способствующих развитию болезненной симптоматики, на самом деле не так уж и много. Рассмотрим самые распространенные из них:
- Острый воспалительный процесс в зоне паренхимы.
- Систематическое не правильное питание пациента, характеризующееся несвоевременным употреблением продуктов питания с высоким процентом жирности, остроты либо соли и специй.
- Патологические процессы в системе органов ЖКТ, среди которых отмечается холецистит, а также развитие обструктивных патологий в полости желчного пузыря.
- Злоупотребление алкоголем.
- Продолжительное лечение определенными группами лекарственных средств.
- Травматизация брюшной полости различного характера.
- Наследственный фактор.
Также стоит отметить, что женская половина населения в два раза чаще подвергается поражению хронической формы панкреатической патологии.
Диагностика боли при хроническом панкреатите
Диагностика заключается в проведении следующих мероприятий:
- пальпаторное обследование полости живота пациента;
- сдача общих анализов крови, кала и мочи;
- проведение биохимического исследования крови пациента;
- узи и рентгенографическое исследование всей полости брюшины;
- кт, или мрт с проведением эндоскопической ретроградной холангиопанкреатографии.
Клиника боли
Болевой синдром занимает ведущую роль в клинических проявлениях хронической формы панкреатита. Такие показатели, как его интенсивность и острота проявления способствуют разделению болезненных ощущений на сфинктерные и капсульные боли.
Сфинктерные боли имеют приступообразный характер проявления и образуются на фоне возникновения спазма в области Вирсунгового протока либо сфинктера Одди. Как правило, поджелудочная железа начинает болеть после нарушения диетического питания, при употреблении жареных блюд, продуктов с высоким процентом жирности либо грибов. Довольно быстрое купирование боли достигается за счет приема препаратов спазмолитического спектра действия.
Капсульные боли возникают на фоне растяжения капсулы, прогрессирующей стадии отечности поджелудочной или начала прогрессирования склеротирующих процессов. Такие болезненные симптомы имеют постоянный характер течения. Усиление боли происходит после нарушения диетического режима питания и употребления алкоголесодержащих напитков. Уменьшаться они могут при принятии положения, сидя с небольшим наклоном вперед.
В большинстве случаев, пациенту больно становиться именно в том месте, где локализован очаг поражения, но не стоит забывать, что такие симптомы боли при хроническом панкреатите могут иметь и сочетанный характер проявления с иррадиацией в различные участки тела, от разных сторон подреберья до поясницы и паховой области. Снимать их можно посредством применения анельгитирующих и мочегонных медикаментов.
Локальные механизмы боли при хроническом панкреатите
Развитие воспалительных процессов, патологические нарушения структурного строения оболочек железы, а также закупоривание панкреатических протоков ведет к появлению болезненной симптоматики.
Патогенез опухолевидных новообразований и рубцов преграждает нормальный отток панкреатического сока, что ведет к увеличению давления в полости протоков и нарушению процессов кровоснабжения тканевых структур железы.
Воспалительный процесс способствует увеличению поверхности нервных окончаний и повреждению их оболочек, что и вызывает нестерпимые боли.
Как снять боль при обострившемся или хроническом панкреатите?
Возникновение сильных болей при панкреатическом поражении поджелудочной железы может стать причиной развития болевого шока. Для нормализации состояния пациента необходимо правильно оказать первую помощь, после чего доставить больного в медицинское учреждение для проведения основного лечения патологии.
Важно помнить, что не правильное лечение болевого синдрома может стать причиной летального исхода, поэтому перед применением каких-либо лекарственных средств, необходимо проконсультироваться с лечащим врачом.
В качестве оказания первой помощи дома, или на работе, рекомендуется прикладывать холод на место локализации боли и принимать один из таких препаратов, как Дротаверин, Но-шпа, Спазмалгон либо Максиган.
Основное лечение болей при обострении панкреатической патологии заключается в следующем:
- посещение врача;
- обеспечение полного покоя в момент приступа;
- проведение медикаментозной терапии;
- назначение антиферментной терапии;
- затем принимаются препараты с панкреатическими ферментами;
- нормализация кислотно-щелочного баланса в пораженном органе;
- проведение витаминотерапии;
- применение народных средств;
- диетотерапия;
- хирургическое вмешательство;
- лечение в санатории.
Лечить панкреатическую патологию железы необходимо только в условиях стационара.
Лекарственная терапия
Для уменьшения и последующего купирования болевого синдрома назначается прием следующих лекарственных средств:
- препараты спазмолитического спектра действия: Но-шпа, Дротаверин, Спазмалгон, Спарекс;
- м-холинолитические препараты: Метопин, Атропин либо Гастоцепин;
- Н2-блокаторы, назначающиеся при устойчивой болезненной симптоматике: Фамотидин либо Ранитидин.
Антиферментная терапия
Проведение антиферментарной терапии способствует предотвращению разрушительных процессов в полости поджелудочной железы. Назначаются:
- препараты цитостатического действия: Гордокс, Патрипин, Амидопирин и др.;
- препараты, блокирующие активность протонной помпы: Омепразол, Омез, Рабелок, Нексиум.
При развитии отечной формы патологии назначается также прием Аспаркама.
Витаминотерапия
Заключается в назначении употребления витаминного комплекса, включающего в себя витамины таких групп: А, В, Е, С, D, К.
А также назначается липоевая кислота и кокарбоксилаза.
Народные средства
Применение средств народной медицины способствует нормализации функциональности поджелудочной железы и поддержания ее в период стойкой ремиссии в домашних условиях. Наибольшей эффективностью обладают настои, чаи и отвары из таких лекарственных трав, как календула, ромашка, бессмертник, расторопша, горькая полынь, укроп, петрушка и перечная мята.
Народные целители также рекомендуют использовать для лечения панкреатического поражения железы овсяные кисели, приготовленные методом брожения.
Диетотерапия
Соблюдение диеты является залогом успешного лечения панкреатической патологии. В период обострения болезни на протяжении первых 2-3 суток необходима полная голодовка, разрешено только дробное щелочное питье.
Еда при панкреатической патологии должна быть насыщена белками и витаминами, а продукты с повышенным содержанием жиров и углеводов необходимо сократить до минимума.
Кушать можно следующие разновидности продуктов:
- супчики вегетарианской кухни;
- постные разновидности мяса и рыбы в отварном виде;
- макароны и крупы;
- овощные и фруктовые культуры в запеченном виде;
- овощные пюре;
- натуральные соки, компот, слабый чайный напиток, отвары с шиповником;
- а на десерт можно немного меда, варенья и желе.

Кушать нужно дробно, не менее 5 раз в сутки с небольшими пропорциями.
Профилактика возникновения болей
Для предотвращения рецидива образования болей, необходимо соблюдать следующие рекомендации:
- соблюдение предписанной диеты;
- отказ от алкоголя и табакокурения;
- соблюдать дробность и порционность питания;
- избегать стрессовых ситуаций.
Соблюдения правил здорового образа жизни никогда и никому еще не навредило. Поэтому, для остановки прогрессирования разрушительных процессов внутри организма, необходимо с максимальной ответственностью относиться к своему здоровью и своевременно обращаться за получением квалифицированной помощи при каких-либо нарушения и сбоях в работоспособности всего организма.
pankreatit03.ru
Как и чем снять боль при панкреатите, симптомы заболевания, лечение
Ее величество поджелудочная. Одни живут всю жизнь, не зная, где находится железа в их организме, другие до старости соблюдают диету, опасаясь реакции капризной дамы. Сегодня панкреатит – не редкость. Его диагностируют у четверти женщин и у 10-15% мужчин. У него почетная «бронза» среди хирургических заболеваний (пальма первенства принадлежит аппендициту и холециститу). Как питаться, чтобы поджелудочная вырабатывала инсулин и остальные необходимые ферменты? Как действовать, чтобы приступ панкреатита не застал врасплох?
Содержание:
- Что такое панкреатит, его формы
- Причины болезни
- Симптомы заболевания
- Методы диагностики панкреатита
- Первая помощь при заболевании,чем снять боль при панкреатите
- Способы лечения панкреатита, официальная и народная медицина
- Принципы диеты
Что такое панкреатит, его формы
Воспалительный процесс в поджелудочной железе, называемый панкреатитом, протекает в хронической и острой форме. Последняя характеризуется периодическими обострениями, в целом протекает бессимптомно.
Хронический панкреатит протекает в таких формах.
- Легкая. Секреторная функция поджелудочной не нарушена, боли незначительны, приступы происходят редко.
- Средняя. Функция поджелудочной в большинстве случаев снижена. Обострения с ощутимым болевым синдромом и длительны, в анализах повышен белок, жиры, мышечные волокна.
- Тяжелая. Приступы случаются более пяти раз в год, продолжительны и болезненны. Повторяющаяся диарея приводит к истощению. Чреват осложнениями – диабетом, стенозом двенадцатиперстной кишки.
Формы острого панкреатита:
- Интерстициальный — увеличение и отек поджелудочной железы;
- Гнойный — в органе просматриваются гнойные очаги;
- Панкреонекроз — уплотнение железы, наблюдаются кровоизлияния, очаги распада ткани;
- Острый холецистопанкреатит — союз острых форм холецистита и панкреатита.
Причины болезни

Есть несколько причин возникновения болезни:
- Желчная гипертензия. В желчевыводящих путях повышается давление. Возникший по этой причине панкреатит называют билиарным. Заболевание сопровождается механической желтухой.
- Гастрит, язва, дуоденит и прочие застои в ЖКТ, сопровождающиеся запором.
- Систематическое злоупотребление едой, особенно острой и жирной, вследствие чего возникает нарушение жирового обмена.
- Гормональные перестройки организма.
- Гипертония, злоупотребление алкоголем, диабет - причины ухудшения кровообращения органа и недостаточного питания его тканей.
- Отравления алкоголем, лекарствами, химическими элементами.
- Инфекции разной этиологии, паротит (свинка), гепатиты.
- Травмы и ранения в области поджелудочной.
- Нервное потрясение, стресс.
- Наследственный фактор.
- Самолечение (человек без особой причины принимает препараты, которые вредят работе железы).
Иногда панкреатит возникает по нескольким из вышеизложенных причин. В развитии болезни немалую роль играет общее состояние органа, его анатомия и рацион.
Симптомы заболевания
Распознать панкреатит можно по нескольким симптомам.
- Боль в животе. Интенсивность и продолжительность ощущений зависит от формы заболевания. Локализация боли также разная, в зависимости от того, что именно воспалилось в органе – тело, хвост или головка. В первом случае болит под ложечкой, во втором – в области левого подреберья, в третьем – в правом подреберье. Когда происходит воспаление всей поджелудочной, боли имеют опоясывающий характер. Зачастую боль размыта, пациент не может толком определить болезненное место. Иногда она отдает в область сердца, иногда – в пах.
- Отсутствие аппетита, тошнота и рвота, а также изжога, метеоризм и вздутие живота также могут свидетельствовать о приступе панкреатита. Иногда его сопровождает диарея, ведущая к снижению веса.
- Во время обострения хронического панкреатита лицо приобретает желтоватый или землистый цвет.
- Снижение артериального давления.
- Температура остается в норме.
Подробнее о симптомах заболевания и его лечении - на видео:
Методы диагностики панкреатита
Если у больного присутствуют подобные симптомы, у врача возникнет подозрение на панкреатит. Чтобы его диагностировать, надо провести ряд исследований:
- Сбор анамнеза. Доктор выясняет у больного наличие желчекаменной болезни, наследственность, употребление алкоголя и жирной пищи, применение каких-либо медпрепаратов.
- Осмотр больного, пальпаторное исследование брюшины.
- Лабораторная диагностика: общий и биохимический анализы крови, сбор мочи. Зачастую при панкреатите в составе крови и мочи высокое содержание сахара, лейкоцитов, СОЭ, прослеживается активность амилазы.
- Инструментальная диагностика: рентген и УЗИ брюшной полости, фиброгастродуоденоскопия, эндоскопическое исследование, измерение желудочного PH, денситометрия, эхография. Дуоденальным зондом собирают жидкость из желчи, панкреатического и желудочного соков.
- Компьютерной томографией пользуются при подозрении на опухоль, и чтобы иметь полную картину: как выглядит поджелудочная железа, где очаг воспаления, насколько она уплотнена, контакт с тканями вокруг нее, есть ли камни в протоках.
Первая помощь при заболевании,
чем снять боль при панкреатите
Если появляется подозрение на панкреатит, до оказания врачебной помощи надо принять такие меры:
- Не принимать никакой пищи. Можно пить каждые полчаса, но максимум четверть стакана воды без газа.
- Не рекомендуется прием лекарств, содержащих ферменты поджелудочной железы, - Панзинорм, Креон.
- Снять боль помогут Но-шпа, Дротаверин в таблетках, Папаверин, Баралгин, Анальгин в инъекциях. Если все это не помогает, используют Промедол.
- С боку спины на область воспаленного органа желательно поставить холод – холодную грелку, пузырь со льдом.
- Боль легче переносится в позиции сидя, туловище наклонено вперед.
- Если тошнит, лучше вызвать рвоту, надавливая на корень языка.
Приступ недуга можно снимать вне стационара или амбулатории лишь в тех случаях, когда медицинская помощь по каким-то причинам недоступна. Но прибегнуть к услугам доктора надо при первой возможности. В условиях лечебного заведения больному внутривенно введут спазмолитики, восстанавливающие отток желудочного сока, снимут симптомы интоксикации, введут препараты, способствующие заживлению тканей железы.
Способы лечения при панкреатите, официальная и народная медицина
Лекарственная терапия. После первой помощи назначается продолжительный курс лечения. Основной принцип – строгая диета. Медикаментозная терапия – не исключение. После облегчения болевого синдрома анальгетиками и спазмолитиками назначают антигистаминные средства, которыми подавляют деятельность поджелудочной железы. Для ослабления секреторной выработки желудка и железы применяют Омепразол, Рабепразол, Лансопразол (ингибиторы протонной помпы).
Кислотность, вызванную бурной деятельностью желудка, нейтрализуют препаратами класса антацидов. Нарушенную моторику желудочно-кишечного тракта лечат прокинетиками. Замещают недостаточную функцию поджелудочной и улучшают процесс пищеварения ферментные медикаменты – Панкреатин, Панзинорм, Креон, Фестал, Мезим, Дигестал. Дискбатериоз кишечника лечат Бификолом.
Если острый панкреатит или приступ хронического заболевания сопровождается болями в сердце или нарушениями нервной системы, прописывают соответственно кардиологические и успокоительные средства. При повышенной тревожности применяют транквилизаторы.
Народная медицина, в арсенале народных целителей немало средств немедикаментозного лечения панкреатита:
- Рекомендуют средство из 3-х настоек. 100 г репчатого лука в консистенции каши заливают 600 мл водки, настаивают 5 суток в темноте. 100 г ореховых листьев измельчить, залить 0,6 л водки и настаивать в темном месте в течение семи дней. В этом же количестве водки неделю настаивать 60 г травы манжетки. Из полученных настоек отделить 150 мл луковой, 60 мл ореховой и 40 мл настойки из манжетки. Смесь принимают по столовой ложке перед завтраком и на ночь.
- Более простые народные средства для борьбы с панкреатитом – овсяный кисель и картофельный сок. Промытый овес настаивать сутки в воде, после просушки измельчить блендером или кофемолкой. Сварить из полученной муки кисель и настоять 20 минут. Пить только свежий напиток.
- Для получения картофельного сока выжать его из 2-3 картофелин соковыжималкой. Пить перед приемом пищи по нескольку раз в день.
Принципы питания
Для тех, кого единожды посетил приступ поджелудочной железы, здоровое питание должно стать способом жизни. Обострение панкреатита лечится голодом. Три дня больному дают только питье, с четвертого вводят жидкие каши, супы-пюре. Больной панкреатитом должен помнить: копченое, жирное, жареное, острое – теперь табу. Мучные изделия лучше употреблять в подсушенном виде, нельзя есть овощи и фрукты, провоцирующие процесс брожения. Под запретом консервы, приправы, алкоголь, газировка, концентрированные соки, молоко.

В рационе страдающего панкреатитом должны появиться овощи, нежирные сорта мяса и рыбы на пару, сухари, салаты, отварное мясо, сухофрукты, яблоки в печеном виде, тушеные овощи, чай из шиповника. Тепловая обработка продуктов производится преимущественно на пару, в духовке или путем отваривания. Жареные блюда при болезнях поджелудочной железы не рекомендованы.
Чтобы избежать проявления панкреатита, надо не просто правильно питаться, но и соблюдать режим питания. Кушать следует по 5-6 раз в день, небольшими порциями. Не стоит заглядывать в холодильник ночью, нагрузка на пищеварительные органы в спящем режиме не допустима. Основной принцип профилактики панкреатита – не переедать. Если намечается застолье, лучше заранее принять Мезим, панкреатин или другой ферментный препарат.
vekzhivu.com
какие бывают и как их можно устранить
Один из наиболее распространенных симптомов любой патологии – возникновение боли. Панкреатит имеет несколько признаков, причем боль при этом заболевании является одним из ведущих симптомов патологии. Именно по первым болевым ощущениям с левой стороны пациент подозревает болезнь и обращается в клинику.
Характерным симптомом при панкреатите является боль слева под ребрами
Как возникает боль при панкреатите
Боль при панкреатите возникает по нескольким причинам. Ее порождает, в первую очередь, нарушение проходимости протоков органа, во-вторых – расстройства микроциркуляции в ткани поджелудочной, в-третьих – нагноительные процессы, проходящие в органе, и наконец – дистрофические изменения.
Если заболевание протекает в острой форме, тогда в железе преобладают нагноительные изменения. При этом развиваются все симптомы, характерные для нагноительного процесса – железа отекает, нарушается ее работа, изменяется цвет. Излишнее скопление жидкости при отеке приводит к еще большему сдавливанию тканей железы, страдает и кишечник. Отсюда и понятно происхождение резкой острой боли.
Поскольку каждое заболевание протекает индивидуально, то варьироваться патология органа может от наличия локальных воспалительных очагов до полного некроза органа, так называемого панкреонекроза. При этом ферменты, которые выделяет железа, не находят себе свободного протока и выходят за пределы органа. В таком случае боль будет еще сильнее.
Боли будут иметь различный характер в зависимости от размера развивающейся кисты
Хронический панкреатит характеризуется в первую очередь не такими интенсивными патологическими изменениями, как при острой форме недуга. Ишемические процессы приводят к постепенному отмиранию железистой ткани органа и появлению вместо нее соединительной ткани. В связи с этим в разных местах поджелудочной обнаруживаются кисты. В течение всего этого времени пациент чувствует дискомфорт, характер боли умеренный. Как только кисты увеличиваются, а ишемия нарастает, то боль увеличивается, поскольку сдавливаются еще здоровые, функционирующие ткани, и нарушается выход ферментов из железы.
Если панкреатит длится уже очень долго, то у больных наблюдается аллодиния – патологическое изменение чувствительности. Болевые ощущения возникают даже при незначительном раздражении, которое ранее боль не провоцировало.
Характер боли, возникающей при панкреатите
Место локализации болезненных ощущений и сам ее характер в основном зависит от течения нагноительного процесса.
Острая форма заболевания провоцирует болезненные ощущения практически сразу после попадания в желудок запрещенной пищи. По мере того, как патологические изменения нарастают, усиливается и болезненность, изменяется ее характер, пациент не может найти место, чтобы облегчить страдания. Обычно для устранения боли в животе и спине принимается поза эмбриона (лежа, колени подведены к груди), полусидячее положение, однако ни одна из этих поз не способствует стиханию боли. Симптомы усиливаются тогда, когда пациент ложится на спину.
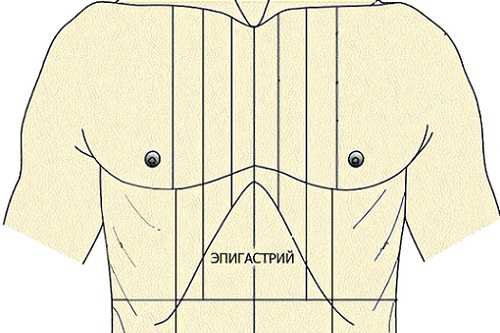
Боли при панкреатите локализуются в области эпигастрия
По локализации болезненные ощущения отмечаются в верхней части брюшной полости, так называемой эпигастрии. Боль также может смещаться на животе влево, она и отдает под ребро, чувствуется в спине. Ощущается жжение за грудину, распространяющееся на руку, спину, иррадирующее в челюсть. В этом случае пациент может легко перепутать признаки боли при панкреатите в животе и принять ее за симптомы сердечной боли.
Течение хронической формы недуга не дает в большинстве случаев точно определить локализацию боли. Интенсивность и характер боли также разнообразны и зависят еще и от индивидуальных особенностей. Симптомы заболевания локализуются в следующих местах:
- ребрах, нижней части грудины;
- спине;
- вверху или середине живота:
- пояснице.
Как отмечают сами больные, страдающие воспалением поджелудочной в хронической форме, болезненные ощущения в животе не сопровождают их постоянно, а появляются время от времени. Такая боль носит схваткообразный характер. Обычно состояние ухудшения наступает не так часто, однако болевые ощущения могут быть настолько сильными, что провоцируют психические расстройства у пациента.
Болевые ощущения могут также локализоваться и в спине
Особенности болевых ощущений
Обычно симптомы панкреатита связаны с приемом запрещенной пищи. Пациентам, которые страдают воспалением поджелудочной железы, нельзя употреблять в пищу жареное, кислое, острое или соленое – эти продукты раздражают кишечник. Иногда боль может возникать и на голодный желудок, как это бывает у язвенников, но такие ситуации редки.
Исчезновение боли в животе и спине на фоне резких приступов вовсе не свидетельствует о том, что болезнь отступила. Это говорит о некротизации отдельных участков и переходе нагноительного процесса на новые, живые ткани органа.
Если болезненность в животе появилась на фоне острого панкреатита, то распознать патологию не сложно. Хирург сразу увидит симптомы «острого живота», пропальпирует кишечник и поставит правильный диагноз. Здесь пациенту нужно помнить, что до прихода врача нельзя принимать никаких обезболивающих препаратов, иначе картина будет стертой, боль исчезнет и оценить ее будет тяжело. Если же болезненные симптомы нестерпимы, на кишечник можно приложить лед на некоторое время.

При появлении болей врач проведет пальпацию для постановления диагноза
Воздействие на очаг боли при хроническом панкреатите имеет некоторые особенности. Как правило, пациенты уже имеют поставленный диагноз и вовремя распознают боль именно от воспаленной поджелудочной железы.
Как избавиться от боли при панкреатите
Зная диагноз, пациент стремится наладить свой режим питания так, чтобы больше не провоцировать болевые симптомы. С этой целью применяется ряд препаратов, а также соблюдается диета. В основу диеты берется принцип исключения тех продуктов, которые провоцируют резкое выделение ферментов поджелудочной.
Боли при панкреатите в домашних условиях можно снять приемом анальгетиков. Наиболее действенным в таком случае является Парацетамол, однако этот препарат склонен ослаблять свое действие через некоторое время даже при постоянном повышении дозировки. В таком случае препарат заменяют другим нестероидным противовоспалительным средством – Диклофенаком или Ибупрофеном. При острой нестерпимой боли действие нестероидных противовоспалительных средств усиливается транквилизаторами или нейролептиками, какие прописывает врач.
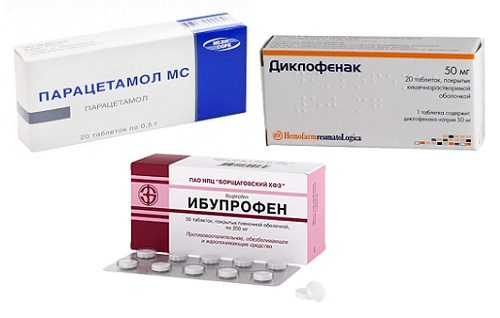
Представленные препараты применяются для снятия болей при панкреатите
Для лечения непосредственных проблем поджелудочной железы применяется ряд панкреатических ферментативных препаратов, таких как Креон, Панзинорм, Панкреофлат и другие.
Прием этих препаратов позволяет улучшить процесс пищеварения, уменьшает функциональную нагрузку на кишечник и поджелудочную железу. Последствием нормализации работы железы является и купирование боли.
Применяются для лечения и гормональные препараты. В организме человека вырабатывается гормон соматостатин, способный понижать болевую чувствительность. Особенно снимается боль при панкреатите. Синтетический аналог этого гормона — препарат Октреоид, который позволяет значительно устранить боли при панкреатите уже через три дня после приема. Эффект от приема препарата сохраняется длительное время, но средство имеет ряд побочных влияний.
При сильной выраженности боли необходимо вызывать бригаду скорой помощи, которая купирует боль с помощью наркотических анальгетиков дома либо транспортирует пациента в лечебное учреждение. Там такие препараты, как Промедол, Трамадол, Кетанов и Омнопон комбинируются с нейролептиками и транквилизаторами, одновременно усиливая действие друг друга.
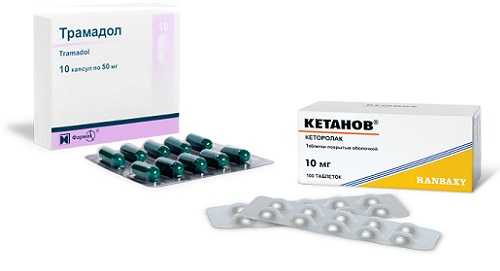
Некоторые препараты применяются только в условиях стационара
Диета при воспалении поджелудочной железы
Диета при панкреатите – обязательное условие успешного лечения заболевания. Пациентам необходимо как можно больше употреблять белковой пищи и отказаться от жиров и углеводов. Запрещены жареные и жирные блюда, грубая клетчатка. Важно, чтобы питание было дробным – по пять-шесть раз в день маленькими порциями.
При приступах острой боли при панкреатите запрещается принимать какую-либо пищу двое суток, можно лишь пить небольшими глотками минеральную воду типа Нарзан или Боржоми. Это будет способствовать подавлению выброса ферментов в желудок и выведению токсинов из организма. На третьи сутки можно кушать низкокалорийные блюда, приготовленные на основе белка. Способ обработки продуктов – на пару, жарение запрещено. Грубая пища должна перемалываться на блендере и подаваться к столу теплой.
Когда симптомы острого периода пройдут, в пищу можно употреблять нежирное мясо и рыбу, овощи, крупы, молочные продукты, сладкие блюда в ограниченном количестве.
О болях при панкреатите будет рассказано в данном видео:
peptic.ru