Экзоцервицит - что это такое? Причины, симптомы и лечение. Воспалительный процесс слизистой оболочки экзоцервицит
что это такое? Причины, симптомы и лечение
Как правило, слабый пол очень тщательно следит за состоянием своего женского здоровья. И в то время, когда понятия "молочница" или "цистит" всем очень хорошо известны, существуют менее распространенные в широких кругах заболевания. Одной из таких проблем является экзоцервицит. Что это такое, каковы его симптомы, как его лечить, и существуют ли способы избежать этого заболевания? Давайте разбираться.
Экзоцервицит - что это такое?
Из-за специфических особенностей женской анатомии, а в частности, мочеполовой системы, патогенные организмы могут очень легко проникнуть внутрь организма. В результате они могут вызвать экзоцервицит шейки матки. Что это такое? Это воспалительные процессы в слизистой шейки матки, которые сопровождаются болями внизу живота и нехарактерными для женщины выделениями.
Воспалительный процесс - экзоцервицит - чаще всего наблюдается у женщин в возрасте от 25 до 35 лет, которые ведут активную и неупорядоченную половую жизнь.
Причины возникновения экзоцервицита
Существует несколько факторов, которые могут спровоцировать появление заболевания:
- Беспорядочные половые связи, незащищённый секс.
- Снижение иммунитета из-за почечной либо печёночной недостаточности, ВИЧ-инфекции, сахарного диабета.
- Аборт, роды, а также наличие травм, нанесённых внутренним половым органам в результате этих процессов.
- Опущение шейки матки.
- Воспалительные процессы в мочеполовой системе (кольпит, цистит и т. д.).
- Наличие заболеваний, во время которых по всему организму вместе с кровью разносятся и микробы (тонзиллит, различные воспаления и т. д.).
- Неправильное использование внутренних средств контрацепции (спирали, вагинальные свечи) либо частое спринцевание агрессивными препаратами с целью защиты от беременности.
- Гормональные сбои в организме. Чаще всего это происходит у женщин в постменопаузном периоде, когда значительно уменьшается выработка женских гормонов и из-за этого в слизистой оболочке начинают развиваться атрофические воспаления. Ещё одной причиной гормонального сбоя может стать неправильный прием оральных контрацептивов (противозачаточных таблеток).
- Игнорирование правил личной гигиены.

Экзоцервицит шейки матки: что это такое и каковы его симптомы
С вопросом, что такое экзоцервицит шейки матки, разобрались — это воспалительные процессы в её слизистой оболочке. Какие симптомы сопровождают эти процессы? Это зависит от стадии заболевания. В то время как на начальной стадии женщина может даже не подозревать о наличии инфекций и воспалительных процессов в половой системе, то в случае обострения появятся некоторые специфические симптомы, по которым можно судить о заболевании:
- ощущение дискомфорта и болей внизу живота;
- боль во время секса и кровянистые выделения сразу или через небольшой промежуток времени после него;
- дискомфорт, рези или жжение во время мочеиспускания;
- изменение характера выделений - они могут стать кровянистыми, с примесями гноя либо слизи.
- зуд в области наружных половых органов.
Помимо основных симптомов, может наблюдаться сонливость, общее недомогание, повышение температуры тела. 
Классификация заболевания
В зависимости от характера заболевания экзоцервицит разделяют на две группы:
1. Острый экзоцервицит.
Этот тип заболевания характерен для здоровой шейки матки. Спровоцирован он грибковой инфекцией либо гонореей. Характерными признаками острого экзоцервицита являются появление гнойных или слизисто-гнойных выделений из влагалища, сильные боли и лихорадка.
2. Хронический экзоцервицит.
В большинстве случаев он развивается в случае ненадлежащего лечения острого экзоцервицита. Характеризуется этот тип заболевания увеличением болей, уплотнением шейки матки, выраженным воспалением и образованием кисты, отторжением эпителия.
Диагностика заболевания
Для того чтобы лечение прошло как можно быстрее и без приложения лишних усилий, важно вовремя заметить симптомы заболевания и обратиться к врачу для подтверждения диагноза "экзоцервицит". Что это такое и какие его симптомы, было описано выше, поэтому сейчас стоит узнать более подробно о способах диагностики заболевания.
Посещение гинеколога начинается с небольшого опроса. Врач задаёт вопросы о характере и продолжительности болей в животе, наличии либо изменении выделений из влагалища, особенностях менструального цикла, ранее перенесённых инфекционных заболеваниях и так далее.
Второй этап диагностики — осмотр на гинекологическом кресле. В первую очередь осматриваются наружные половые органы, после чего врач переходит к влагалищу и шейке матки. Уже во время осмотра гинеколог определяет характер и тип заболевания: острый либо хронический экзоцервицит.
Для более точной диагностики и назначения правильного и эффективного способа лечения, кроме осмотра проводятся ещё следующие процедуры:
- Взятие мазка на флору из влагалища.
- Диагностика возможных вирусных заболеваний, передающихся половым путём (в том числе ВИЧ, гепатит В).
- УЗИ органов малого таза (яичников, придатков матки).
- Общие анализы крови и мочи.
- Кольпоскопия.
- Проведение цитологического обследования. Оно помогает окончательно подтвердить диагноз "экзоцервицит". Цитограмма поможет врачу ещё раз убедиться в наличии воспалительных процессов, получить информацию об изменениях во флоре влагалища. Особенное внимание уделяется характеру изменений эпителия.
Если цитограмма соответствует экзоцервициту, гинеколог назначает необходимый курс лечения. При этом лечение подбирается исключительно в индивидуальном порядке исходя их особенностей организма пациента.
Лечение заболевания
Следующий этап после постановки диагноза "экзоцервицит" — лечение. Оно может носить разный характер, в зависимости от степени тяжести заболевания и его возбудителей.
Если воспаление было вызвано бактериями, назначается курс антибиотикотерапии. При этом лекарственный препарат и дозировку может назначить только врач!
В случае вирусной природы заболевания лечение проводится курсом противовирусной терапии. Наиболее популярные препараты в таком случае — "Валтрекс" и "Ацикловир". Так же, как и в предыдущем случае, необходимая дозировка рассчитывается индивидуально.
Если экзоцервицит был вызван грибком, то, соответственно, назначаются противогрибковые препараты.
После проведения курса лечения обязательно назначаются препараты для восстановления микрофлоры влагалища. Это могут быть различные мази либо свечи, которые также подбираются в индивидуальном порядке.
Если заболевание было диагностировано слишком поздно и спровоцировало осложнения, возможны хирургические вмешательства. Их цель — удаление повреждённого слоя эпителия с помощью лазерного излучения.
Профилактика заболевания
Экзоцервицит - что это такое? Какие он имеет симптомы и почему возникает? Ответы на все эти вопросы есть в статье. Поэтому понять, как уберечь себя от этой неприятности, уже не составит труда. Главное правило: не допускать появления причин заболевания и проходить обязательные осмотры у гинеколога не реже одного раз в год.
fb.ru
Экзоцервицит шейки матки: причины, симптомы и лечение
Половая система женщины очень чувствительна и негативно реагирует на переохлаждение, повышенную утомляемость и непосильные физические нагрузки. В результате этого местный иммунитет снижается, из-за чего увеличивается риск инфицирования половой системы. Нередко появляется экзоцервицит шейки матки или эндоцервицит. Такие патологии почти неопасны для женского организма, однако они влияют на процесс зачатия плода.
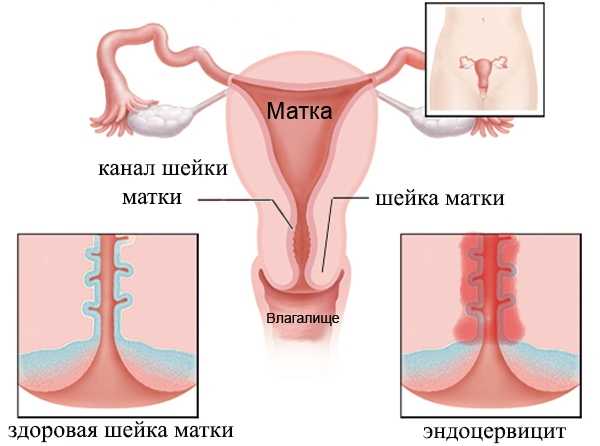
Что это за патология и ее отличие от эндоцервицита
Эндоцервицит – что это такое? Заболевание представляет собой воспалительный процесс в области слизистой оболочки матки – эндометрия. При экзоцервиците воспаляется влагалищная часть шейки матки. Патология может быть вызвана различными возбудителями. Оба заболевания успешно лечатся при своевременном диагностировании.
Причины возникновения
Заболевание появляется в результате воздействия на слизистую оболочку шейки матки вредоносных микроорганизмов. Это могут быть возбудители половых заболеваний – хламидиоза, гонореи и других. Кроме того, может случиться грибковое поражение тканей, например кандидомикоз. Возможно развитие экзоцервицита и при воздействии кишечной палочки, стафилококков или стрептококков.
Так или иначе, выделяют несколько факторов, под влиянием которых высока вероятность появления патологии:
- Инфекционные или воспалительные заболевания других органов репродуктивной или мочевой системы.
- Разрывы и раздражение слизистой оболочки влагалища вследствие абортивного вмешательства или во время родового процесса.
- Проведение диагностических исследований, в результате которого травмируются стенки влагалища (например, при выскабливании).
- Снижение иммунитета, в результате чего организм становится более восприимчивым к развитию различных заболеваний, в том числе и экзоцервицита.
- Неправильное использование контрацептивных средств – маточной спирали или оральных противозачаточных препаратов.
- Частые спринцевания и использование во время них растворов, которые раздражают слизистую оболочку.
Кроме того, вызвать экзоцервицит могут различные гормональные нарушения в женском организме. Если вырабатывается недостаточное количество женских гормонов, появляются воспаления в области слизистой оболочки шейки матки, что приводит к атрофии тканей. Как правило, такой тип патологии наблюдается у женщин во время климакса.
Классификация и симптомы их проявления
В зависимости от того, как протекает заболевание, а также от его распространенности, экзоцервицит может быть нескольких разновидностей:
- Острый. В таком случае патология сопровождается ярко выраженными симптомами. Женщины отмечают выраженные боли в нижней части живота, появление нехарактерных слизистых или гнойных выделений из влагалища. Притом острыйэкзоцервицит нередко протекает вместе с другими патологиями мочеполовой системы. В результате этого к вышеописанным симптомам добавляют признаки другого заболевания. Например, если у женщины еще и цистит, она будет часто ходить в туалет. А если экзоцервицит сопровождается аднекситом, возможна лихорадка и озноб.
- Хронический. В этом случае симптомы патологии намного менее выражены. Обычно признаки патологии появляются только в период обострения, во время которого симптомы напоминают острый экзоцервицит. А в периоды ремиссии возможно появление ноющей боли внизу живота, которая усиливается при тяжелых физических нагрузках.
- Очаговый экзоцервицит. В этом случае воспалительный процесс охватывает только один или несколько небольших очагов, а остальные участки слизистой оболочки здоровы. Чаще всего такая патология характерна для хронической формы.
- Диффузный. Воспаление распространяется на большие площади слизистой оболочки. О таком типе заболевания говорят, если атрофировано более 60% тканей.
Если вовремя не диагностировать диффузный экзоцервицит, воспалительный процесс может распространиться полностью на всю слизистую оболочку. В результате этого возможно перерождение клеток в атипичные, что может привести к онкологии.
к содержанию ↑Диагностирование экзоцервицита
Чем быстрее будет поставлен правильный диагноз, тем легче вылечить патологию. Поэтому нельзя пропускать плановые ежегодные обследования у гинеколога, а если женщину что-то беспокоит со стороны репродуктивной системы, ей необходимо проверяться раз в 6 месяцев.
При появлении первых симптомов следует проконсультироваться с врачом. В первую очередь, он должен расспросить у женщины, что ее беспокоит, как давно появились неприятные ощущения. Затем доктор осматривает пациентку в гинекологическом кресле. Сначала он оценивает состояние половых губ, а затем осматривает шейку матки с помощью гинекологических зеркал. В случае острой патологии слизистая отекает и становится красного цвета. При хронической патологии наблюдаются рубцовые изменения на эпителии, возможно образование небольших кист. В период обострения также наблюдается отечность и покраснение слизистой.
После того, как доктор поставит диагноз, необходимо провести дополнительные исследования, чтобы определить возбудителя. Применяются такие диагностические тесты:
- Мазок. При осмотре гинеколог берет мазок, чтобы в дальнейшем определить состояние влагалищной микрофлоры.
- Цитологическое исследование. Предварительно проводится кольпоскопия, во время которой берется соскоб небольшого участка пораженной слизистой. Цитограмма соответствует экзоцервициту, если наблюдаются изменения в структуре эпителиальных клеток.
- ПЦР. Во время данного исследования определяется, есть ли у женщины венерические заболевания.
- Кольпоскопия. Требуется для исключения эрозивных изменений.
- УЗИ. Помогает определить, не связаны ли симптомы с воспалением яичников.
Если хроническийэкзоцервицит у женщины уже довольно давно, рекомендуется проведение биопсию. Она необходима для того, чтобы определить, нет ли в пораженных тканях атипичных клеток. В таком случае появляются подозрения на онкологию.
к содержанию ↑Лечение экзоцервицита
Если причина заболевания связана с бактериальной инфекцией, назначается курс приема антибиотиков. При вирусной этиологии экзоцервицита доктор назначает противовирусные препараты. Например, для лечения генитального герпеса используется Ацикловир. В случае кандидоза применяются противогрибковые средства. Для женщин климатерического периода терапия основывается на приеме гормональных препаратов, направленных на нормализацию уровня эстрогенов в крови.
Однако устранение возбудителя заболевания – это только первый этап лечения. Затем обязательно необходимо нормализовать влагалищную микрофлору. С этой целью обычно используются свечи и мази, которые вводятся во влагалище и обладают местным воздействием.
К использованию хирургических методов прибегают в крайнем случае, когда медикаментозная терапия не дала результата. Используется криодеструкция, при которой пораженные участки замораживают жидким азотом. Также практикуется удаление поврежденных тканей лазером.
Лечение хронической патологии требует систематичности. Нельзя прекращать терапию во время ремиссии, когда симптомы заболевания исчезают. Только лечащий врач может отменить прием препаратов, если заболевание будет полностью вылечено.
к содержанию ↑Возможные осложнения
При отсутствии должной терапии экзоцервицит может привести к таким осложнениям:
- Перетекание острой формы патологии в хроническую.
- Появление эрозивных участков в области матки.
- Распространение инфекции на другие органы малого таза (матку, яичники).
- Бесплодие, вызванное спаечными процессами в области малого таза.
Самым серьезным последствием является рак шейки матки. Заболевание обычно появляется у женщин, у которых во время диагностических исследований был обнаружен ВПЧ.
к содержанию ↑Профилактические меры
В целях профилактики рекомендуется регулярно посещать гинеколога – минимум раз в год. Следует отказаться от абортов, а после родов требуется восстановительная терапия. Желательно заниматься сексом только с одним половым партнером, а в случае случайного контакта обязательно использование презерватива. Также для профилактики опущения матки можно выполнять упражнения Кегеля, при которых необходимо поочередно сжимать и разжимать влагалищные мышцы.
vashamatka.ru
лечение, причины, симптомы хронического экзоцервицита
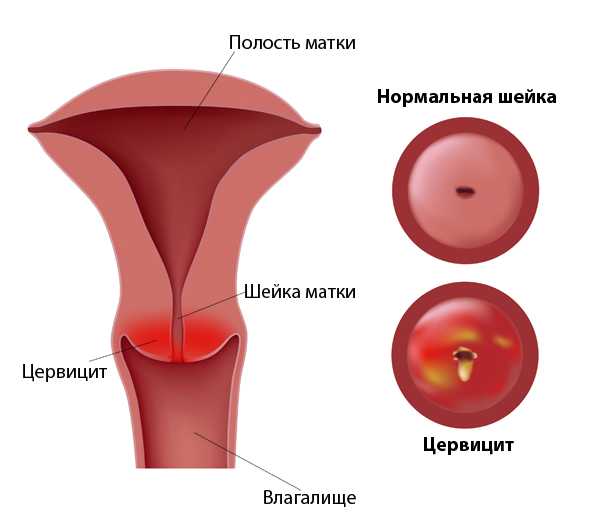
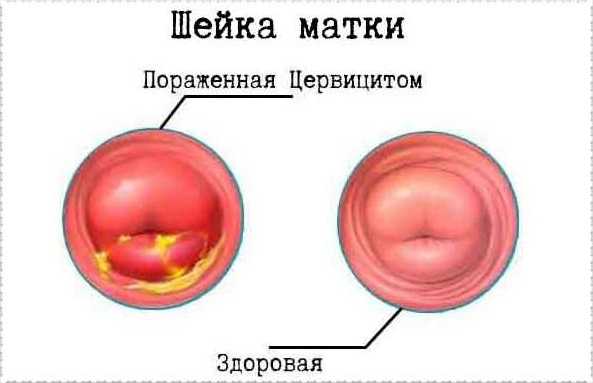
Экзоцервицит – это инфекционное воспаление наружной поверхности шейки матки. Воспалительный процесс при экзоцервиците распространяется только на тот участок шейки матки, который выступает во влагалищную полость и визуализируется при осмотре (влагалищная часть).
Воспалительные изменения в области влагалища и находящейся в нем части шейки матки диагностируются у 70% пациенток. Изолированного воспаления шейки матки практически не существует, в связи с анатомической близостью и единым строением покровного эпителия влагалище и шейка вовлекаются в в патологический процесс симметрично.
Поскольку в формулировках диагноза, касающегося воспалительных изменений на шейке матки, фигурирует много похожих терминов, а иногда они даже обозначают один и тот же процесс, пациентки часто не могут понять суть своего заболевания. Чтобы правильно трактовать любой поставленный диагноз, необходимо иметь общие представления о шейке матки.
Шейка является нижним, значительно суженным, сегментом матки. Ее можно представить в виде полой трубки длиною 3-4 см, наружная часть которой выпячивается во влагалище. По строению эпителий поверхности шейки матки аналогичен слизистой влагалища, он представлен несколькими слоями клеток плоской формы.
Внутри шейки находится цервикальный канал, соединяющий влагалищную и маточную полости. Железистые структуры цервикального канала вырабатывают много слизистого секрета. Шеечная слизь биологически активна в отношении инфекции и способна уничтожать нежелательные микроорганизмы, защищая вышерасположенные структуры от воспаления.
Воспалительные изменения могут затронуть только область, окружающую шейку матки снаружи – экзоцервикс, тогда в диагнозе фигурирует термин «экзоцервицит». Однако изолированное воспаление только поверхности шейки матки чаще способно просуществовать недолго, особенно при наличии ослабленного местного иммунитета. Нередко воспаление распространяется и на слизистые цервикальной полости (эндоцервикс). Воспалительный процесс при экзоцервиците вовлекает и слизистые влагалища, провоцируя развитие вагинита.
Жалобы пациенток с экзоцервицитом не отличаются специфичностью и похожи на признаки инфекционного воспаления наружных гениталий любой локализации и природы: влагалищный дискомфорт и патологические выделения. Выраженность симптомов зависит от стадии воспаления. Выраженный экзоцервицит отличается острым началом и яркими симптомами, когда воспалительный процесс трансформируется в хроническую форму, активные симптомы могут отсутствовать.
Присутствие воспаления на поверхности шейки матки хорошо визуализируется при обычном осмотре, однако для определения источника заболевания требуется подробная лабораторная диагностика. Чаще у истоков экзоцервицита обнаруживается специфическая микрофлора (гонококки, трихомонады, реже – хламидии). Неспецифическое воспаление провоцируется условно-патогенными микробами, которые являются составной частью влагалищного микробиоценоза (стрептококки, стафилококки, кишечная палочка, коринебактерии и другие).
Для более детального изучения воспалительных изменений шеечного эпителия проводится кольпоскопическое исследование. Оно позволяет также определить вовлеченность в воспалительный процесс слизистой эндоцервикса и диагностировать сопутствующие заболевания (чаще истинные и ложные эрозии шейки матки).
Объем лечебных мероприятий зависит от источника инфекции, формы заболевания, вовлеченности окружающих тканей и наличия сопутствующей патологии. Помимо ликвидации инфекции необходимо устранить провоцирующие факторы, стимулировать местный иммунитет и восстановить нормальный микробиоценоз влагалища.
Причины экзоцервицита
Поверхностный эпителий шейки матки способен противостоять большинству микробов, поэтому для развития инфекционного воспаления необходимы определенные предрасполагающие условия, а именно:
— Сопутствующий инфекционно-воспалительный процесс, локализующийся в любом отделе мочеполовой системы. Инфекция на поверхность шейки может попасть из цервикальной полости или из влагалища, поэтому нередко выраженный экзоцервицит диагностируется в сочетание с кольпитом, эндоцервицитом, эндометритом, аднекситом, циститом. Достаточно часто экзоцервициту сопутствует эрозия шейки матки.
— Половые инфекции (трихомониаз, гонорея, хламидии и прочие). Чаще прочих представителей специфической микрофлоры явления экзоцервицита вызывают трихомонады и гонококки. У каждой третьей пациентки эти инфекции провоцируют воспалительный процесс на шейке матки.
— Повреждения шейки матки механической природы (аборты, травмы, роды, диагностические травматичные манипуляции, частые спринцевания). Нарушение целостности шеечного эпителия позволяет нежелательной микрофлоре проникать в слизистый слой и провоцировать воспаление.
Также повредить покрывающую шейку слизистую способны агрессивные химические вещества (спермициды, не подходящие по составу гигиенические средства).
— Дисбиотические расстройства в слизистых влагалища. Микрофлора влагалища отличается огромным разнообразием, однако количественное соотношение различных ее представителей всегда постоянно. В здоровом влагалище доминирует лактофлора (98%). Лактобактерии поддерживают постоянный уровень кислотности (pH) и защищают слизистые от негативного воздействия условно-патогенной и патогенной микрофлоры. В значительно меньших количествах (оставшиеся 2%) во влагалище обитают условно-патогенные микроорганизмы (стафилококки, стрептококки, коринебактерии, бактероиды и прочие). В неблагоприятных условиях, которые создают лактобациллы, они не способны вегетировать, но при нарушении нормального микробаланса начинается их усиленное размножение, и возникает инфекционное воспаление.
— Наличие большого количества половых партнеров в отсутствии адекватной защиты от половых инфекций. Экзоцервицит чаще обнаруживается у сексуально активных и молодых.
— Выраженная гормональная дисфункция. Слизистая влагалища и, соответственно, шейки матки, чутко реагирует на гормональные перемены, особенно на изменения концентрации эстрогенов. При гипоэстрогении происходит гибель лактобактерий, а количество условно-патогенных микробов возрастает.
— Ослабление механизмов иммунной защиты.
Симптомы и признаки экзоцервицита
Заболевание имеет несколько клинических форм, как правило, они связаны с характером возбудителя инфекционного воспаления. Острый экзоцервицит чаще появляется вследствие специфической инфекции, особенно гонореи. Умеренный экзоцервицит с минимальными клиническими признаками способны спровоцировать хламидии. Хронический экзоцервицит не беспокоит пациентку и диагностируется только при непосредственном осмотре.
Острая форма экзоцервицита обладает всеми признаками выраженного местного воспаления: обильные бели, неприятные ощущения в проекции влагалища (зуд, жжение), дискомфорт при мочеиспускании. Обычно по окончании менструации выраженность симптомов усиливается.
Умеренный экзоцервицит обладает такими же признаками, но выражены они в значительно меньшей степени.
Если острое воспаление вовремя не диагностируется и не лечится, инфекция проникает вглубь (буквально «уходит» с поверхности шейки) эпителия. Симптомы воспаления стихают, создавая ложное представление о «выздоровлении», а на шейке формируется хронический экзоцервицит.
Инфекционное воспаление при экзоцервиците последовательно проходит три стадии: альтерации (повреждения), экссудации (продукции воспалительного секрета) и пролиферации (образование новых клеток). На стадии повреждения инфекция проникает в клетки слизистого слоя и разрушает их оболочку. В ответ ткани разрыхляются, а пораженные железы усиленно секретируют, чтобы «вымыть» инфекцию (экссудация). Стадия пролиферации начинается после того, как инфекция покидает поверхностные эпителиальные слои и проникает под них. Активизируются процессы регенерации (восстановления) поврежденной слизистой. Однако нередко процессы заживления происходят некорректно, и вновь образованные клетки перекрывают отверстия цервикальных желез, в итоге в них скапливается секрет, и формируются наботовы кисты.
Если экзоцервицит протекает на фоне сопутствующей патологии, его симптомы будут дополнены признаками имеющегося заболевания, поэтому поставить достоверный диагноз только на основании жалоб невозможно.
Диагностика экзоцервицита
Воспалительные изменения на шейке матки обнаруживают уже при визуальном осмотре, поэтому констатировать наличие экзоцервицита несложно. При осмотре шейки матки визуализируется покрасневшая и отечная слизистая с мелкими кровоизлияниями (петехии) в виде красных крапинок. Острый гнойный выраженный экзоцервицит нередко отличается более тяжелым течением, когда на поверхности шейки образуется плотный гноевидный налет, и формируются изъязвления. Умеренный экзоцервицит отличается стертой клиникой, может провоцировать небольшое покраснение и слабовыраженную отечность шейки матки.
Так как экзоцервицит вызывает патологическую секрецию шеечных желез, во влагалище при осмотре всегда находятся нетипичные выделения. Их характер зависит от «виновника» воспаления. Так, при гонорейной и трихомонадной инфекции влагалищное отделяемое всегда густое, обильное, гноевидное, а неспецифическая микрофлора отличается серозным или серозно-гнойным секретом.
Хронический экзоцервицит не имеет ярких воспалительных признаков, однако длительно существующая в толще слизистой инфекция провоцирует утолщение шейки матки и приводит к формированию псевдоэрозии.
Поскольку воспалительные изменения на шейке нередко сочетаются с другими патологиями, а иногда их и вызывают, для более детального изучения патологических процессов в слизистом слое проводится кольпоскопическое исследование. При большом увеличении визуализируются признаки инфекционного поражения слизистой и определяются его границы, определяется наличие псевдоэрозии.
Ценную информацию о заболевании предоставляет результат цитологического исследования (цитограмма экзоцервицита). С его помощью изучается клеточный состав патологического участка на шейке матки. Цитограмма экзоцервицита указывает на воспалительный процесс: количество лейкоцитов, превышающее 100 (вместо 10-ти допустимых), много слизи, содержащей возбудителя инфекции.
Поставить диагноз экзоцервицит гораздо проще, чем найти его достоверную причину. Чтобы терапия заболевания была успешной, необходимо установить, какая именно инфекция спровоцировала воспалительный процесс на шейке. Поэтому требуется комплексное лабораторное исследование (мазки и бакпосевы) для идентификации возбудителя болезни.
Лечение экзоцервицита
Терапия экзоцервицита осуществляется согласно принципам лечения инфекционного воспаления и реализует несколько базовых целей:
— Устранение инфекции. Антибактериальная терапия начинается только после точной лабораторной идентификации возбудителя. Чем раньше диагностирован экзоцервицит, тем легче уничтожить инфекцию. Лечение хронического экзоцервицита всегда проблематично, так как инфекция локализуется не на поверхности, а в подслизистом слое, а также вызывает серьезные структурные нарушения.
Симметричное лечение с половым партнером проводится в случае обнаружения у пациентки специфического воспаления.
— Устранение местных дисбиотических расстройств. Если не восстановить физиологический состав влагалищной микрофлоры, избежать рецидива заболевания не удастся. Поэтому по окончании курса антибиотиков назначаются препараты, имеющие в составе бифидо- и лактобактерии (Лактагель, Бифидумбактерин, Ацилакт и подобные).
— Восстановление способности слизистых сопротивляться инфекции с помощью иммуномодуляторов и витаминотерапии.
Хирургическое лечение при экзоцервицитах, как правило, используется для ликвидации последствий хронического воспаления на шейки, то есть эрозии. После антибактериальной терапии эрозию ликвидируют наиболее приемлемым для конкретной пациентки способом.
vlanamed.com
Эндоцервицит, цервицит, экзоцервицит. | Проблемы мужского и женского бесплодия и методы их решения

причины бесплодия
Воспалительные заболевания женской репродуктивной системы являются наиболее распространенными среди всех гинекологических проблем. При этом наиболее уязвимым местом оказывается шейка матки, при распространении воспалительного процесса на которую развивается цервицит.
Что называют эндоцервицитом и экзоцервицитом? Эндоцервицитом именуют воспалительный процесс, который поражает слизистую оболочку внутри цервикального канала. Экзоцервицит – это патологический процесс, который преимущественно затрагивает наружный зев (часть шейки матки, которая видна во влагалище). Оба указанных состояния являются разновидностями цервицита.
Причины цервицита
Оба указанных патологических процесса имеют общие причины, которые способствуют их возникновению. Среди них:
- Аборты и фракционно-диагностические выскабливания. Повреждение слизистой оболочки цервикального канала при этих манипуляция способствует возникновению очага воспаления. Даже в условиях соблюдения строгой асептики возникший в канале шейки матки воспалительный процесс становится причиной эндоцервицита (реже – цервицита).
- Воспалительные заболевания инфекционной природы. Причинами такого патологического состояния как экзоцервицит чаще всего становятся гонококки, трихомонады и хламидии. Что касается воспалительного процесса в канале шейки матки, то он возникает вторично, при распространении патологического процесса дальше по органам мочеполовой системы.
- Сопутствующая патология мочеполовой системы (цистит, пиелонефрит).
- Распространение с кровью микробов из других очагов при тонзиллите, воспалении легочной ткани, роже и пр. Так возникает стафилококковый и стрептококковый цервицит.
- Опущение влагалищной части шейки матки. При низком расположении создаются благоприятные условия для проникновения на слизистую оболочку патогенных микроорганизмов. Наиболее часто заражение происходит на пляже, в сауне, в бассейне. Возникающий при этом экзоцервицит развивается вследствие вульвита или вагинита.
- Снижение напряженности иммунитета при сахарном диабете, ВИЧ-инфекции, почечной или печеночной недостаточности.
- Частая перемена половых партнеров. Доказательством этому является тот факт, что большую долю пациенток с эндоцервицитом составляют молодые женщины (20-25 лет), ведущие активную сексуальную жизнь.
- Неправильная техника контрацепции (частое применение спринцеваний, нерациональное использование контрацептивных препаратов или химических спермицидов).
Уменьшение иммунологических свойств слизистой оболочки шейки матки в период перименопаузы, когда снижается уровень половых гормонов в крови. Одним из часто встречающихся вариантов заболевания является атрофический цервицит, причина которого – истончение эпителиального покрова, вызванное низким уровнем эстрогенов в крови.
Какие симптомы
Какие симптомы цервицита встречаются наиболее часто
Признаки воспалительного процесса в шейке матки значительно отличаются в зависимости от того, находится заболевание в стадии ремиссии или обострения. В первом случае признаки цервицита могут или отсутствовать, или быть слабо выраженными. При обострении патологического процесса женщин приводят к гинекологу следующие тревожные симптомы:
- боли при половом акте. Чаще всего данный признак встречается при экзоцервиците. Также характерно выделение кровянистых выделений (несколько капель) сразу после секса;
- патологические выделения из половых путей, появление которых обусловлено раздражением бокаловидных клеток. Они могут быть слизистыми, гнойными или даже кровянистыми. Следует помнить, что появление выделений с примесью гноя чаще всего встречается при цервиците инфекционной этиологии (гонорейной или хламидийной). Если произошло инфицирование трихомонадой, то бели сильно пенятся;
- ноющие дискомфортные ощущения внизу живота, которые сопровождают пациенту постоянно. Они могут усиливаться перед, во время или в первые сутки после окончания менструации;
- рези при мочеиспускании;
- зуд в области половых органов;
- патологическое кровомазание.
Разновидности цервицита
В зависимости от характера патологического процесса различают такие виды воспалительного процесса в шейке матки:
- острый, возникает в интактной шейке матки. Чаще всего имеет бактериальную природу (гонорейную), однако встречаются и грибковые цервициты. Воспалительный процесс достаточно быстро распространяется лимфогенным или гематогенным путем на другие органы малого таза. Для острого протекания инфекции характерно появление выраженных болей, лихорадочных состояний, а также обильных выделений;
- хронический. Этот воспалительный процесс в цервикальном канале длится не менее 3 месяцев. Прогрессированию заболевания способствует нерациональное использование противозачаточных препаратов, опущение влагалища, неупорядоченная половая жизнь, неправильное употребление антибиотиков, несоблюдение правил личной гигиены. Симптомы хронического цервицита в периоде ремиссии часто отсутствуют, при обострении признаки заболевания аналогичны таковым при остром воспалительном процессе;
- атрофический. Причиной данного состояния является колонизация слизистой оболочки цервикального канала культурами вируса папилломы человека. Чаще всего такая патология диагностируется у женщин в перименопаузе, особенно при наличии у пациентки опущения органов тазового дна.

Беременность и цервицит
Беременность и цервицит
Воспалительный процесс, возникший в цервикальном канале или в области наружного зева, является серьезной патологией в периоде беременности. Это обусловлено тем, что как экзоцервицит, так и эндоцервицит повышают риск преждевременных родов, а также гнойно-септических осложнений.
Общепринято также, что воспалительный процесс, вызванный возбудителями венерических заболеваний, может оказать неблагоприятное влияние на ткани формирующегося плода, становясь причиной врожденных пороков развития. Важно также и то, что ребенок, проходя через родовые пути, может инфицироваться и получить тяжелые поражения кожных покровов и слизистых оболочек. Иногда возникает патология плаценты, следствием чего становится внутриутробная гибель плода.
Влияет ли цервицит на репродуктивную функцию? Острый процесс не оказывает значительного влияния на способность женщины к зачатию. Что касается хронического, то возможно образование спаек в цервикальном канале (это особенно характерно для эндоцервицита). Это делает невозможным проникновение сперматозоидов в цервикальный канал и слияние половых клеток.
Если же у женщины эндоцервицит возник в третьем триместре беременности, то это может привести к задержке внутриутробного развития. Доказана взаимосвязь между экзоцервицитом и такими врожденными пороками позднего периода развития эмбриона как гиброцефалия, атрезия анального отверстия.
Как поставить диагноз
Диагностическая программа для пациенток с эндоцервицитом включает следующий комплекс обследований:
- сбор жалоб пациентки и анамнеза заболевания. Особенное внимание при этом необходимо уделить перенесенным оперативным вмешательствам (абортам, выскабливаниям) и особенностям половой жизни пациентки;
- осмотр на гинекологическом кресле. При экзоцервиците наружный зев матки красный, болезненный при дотрагивании. Может отмечаться появление патологических выделений из цервикального канала;
- кольпоскопия. Данная процедура предполагает осмотр шейки матки при помощи специальной видеоэндоскопической аппаратуры. Исследование проводится без обезболивания в амбулаторных условиях. Пациентку усаживают на кресло, обнажают шейку матки в зеркалах, а затем на некотором расстоянии от половой щели устанавливают кольпоскоп. Полученное изображение проецируется на экран в многократном увеличении;
- исследование мазка (цитологический анализ). Стерильным тампоном проводится забор выделений из цервикального канала. Затем полученный материал наносится на предметное стекло и далее исследуется под микроскопом. Данный метод позволяет выявить возбудителя и, соответственно, назначить специфическую терапию;
- бактериологическое исследование. Если это необходимо, то проводится посев полученных выделений на питательную среду. Параллельно проводится определение чувствительности к антибиотикам;
- УЗИ органов малого таза для исключения других заболеваний репродуктивной системы;
- исследование мочи (общий анализ). При необходимости проводится ее бактериологическое исследование.

Лечение воспалительного процесса в шейке матки
Лечение воспалительного процесса в шейке матки
Лечебная программа должна основываться на соблюдении следующих правил:
- Необходимо четко соблюдать правила личной гигиены (ежедневное подмывание с мылом, смена нательного белья).
- Половую жизнь необходимо вести только с одним партнером. Если это необходимо (в случае венерических заболеваний), то параллельно осуществляется и его лечение.
- Если причиной цервицита послужил возбудитель бактериальной природы, то назначается соответствующая антибактериальная терапия (макролиды, фторхинолоны, тетрациклиновый ряд) с учетом антибиотикограммы. Обязателен параллельный прием пробиотиков (линекс, канадский йогурт).
- При обнаружении вирусов в выделениях из половых органов необходимо проводить противовирусную терапию. Однако следует помнить, что вероятность полной элиминации возбудителя остается на довольно низком уровне. Чаще всего назначаются такие препараты как ацикловир и вальтрекс.
- Если в выделениях из цервикального канала обнаружены грибки, то к программе терапии добавляют антимикотики (нистатин или флуконазол).
- После того, как симптомы местного воспалительного процесса купированы, можно применять лекарственные средства в виде мазей (тержинан). Можно также использовать антисептики местного действия (димексид, хлорофиллипт).
- При атрофическом цервиците может назначаться заместительная терапия эстрогенами, однако стоит помнить о высокой вероятности развития таких осложнений как тромбозы и рак половой сферы.
После завершения курса лечения обязательно необходимо сдать повторные анализы для оценки эффективности терапии
Использование КТ или МРТ в неосложненных случаях цервицита неинформативно.
Как предотвратить воспаление? Чтобы избежать цервицита, важно придерживаться следующих советов:
- необходимо неукоснительно соблюдать правила личной гигиены. Ежедневными прокладками также не следует пользоваться часто. Ни в коем случае нельзя надевать чужие купальные костюмы, не пользоваться общим полотенцем;
- избегать случайных половых связей, использовать барьерные средства контрацепции;
- своевременно лечить венерические заболевания;
- гормональные нарушения в перименопаузальном периоде должны быть своевременно откорректированы;
- опущение или выпадение внутренних половых органов должно быть устранено в оперативном порядке.
narozhaem.ru
Как лечить экзоцервицит у женщи: чем лечить, анализы
Экзоцервикс – что это такое? Чем лечить экзоцервицит?
Перед тем как лечить экзоцервикс, нужно сначала устранить главные причины его возникновения. Так или иначе, без лечения инфекции и сопутствующих болезней не обойтись.
Существуют разные методы лечения заболевания, которые отличаются хорошей эффективностью. Исходя из причин развития воспаления шейки матки, выбирается тот или иной способ лечения с использованием медикаментов определенной группы. Лечебные препараты подбираются только после проведения анализов и определения чувствительности патологического микроорганизма к возбудителю. В основном такую чувствительность проверяют при необходимости лечения антибиотиками.
Экзоцервицит – чем лечить заболевание разной природы происхождения?
Тактика лечения будет определяться после выявления точной причины заболевания.
- Хламидийный цервицит лечится антибиотиками тетрациклиновой группы, макролидами, хинолонами, а также азалидами.
- Кандидозный экзоцервицит обычно лечат Дифлюканом.
- Препарат Тержинан может быть использован в качестве комбинированной терапии, при которой уместно местное лечение проблемы.
- Для лечения генитального герпеса требуется больше времени, при этом не обойтись без применения противовирусных средств. Чаще всего врачи назначают Ацикловир или Валтрекс. По показаниям может применяться специфические противогерпетические иммуноглобулины, витаминные комплексы и средства для повышения иммунитета.
- Актуальным является вопрос, как вылечить экзоцервицит в мазке, если обнаружена папилломовирусная инфекция? Для устранения такой патологии используют цитостатики и интерфероны. Не обойтись и без хирургических манипуляций, в частности это касается удаления кондилом.
Когда нейтрализуется острая форма болезни, врач может назначить местное лечение посредством обработки влагалища и шейки специальным раствором димексида, хлорофиллипта и нитрата серебра.
Вылечить атрофический цервицит помогут эстрогены, к ряду которых стоит отнести Овестин. За счет применения такого препарата эпителий слизистой оболочки влагалища восстанавливается быстрее, также нормализуется его микрофлора.
Экзоцервикс – что это такое, чем лечить хроническую форму болезни?
Консервативный метод лечения является менее эффективным, если диагностирована хроническая форма болезни. В подобных случаях врач предлагает пациентке несколько методов хирургического лечения. В зависимости от конкретной ситуации может применяться:
- Диатермокоагуляция;
- Лазеротерапия;
- Криотерапия.
Перед тем, как лечить экзоцервицит, фото которого можно увидеть на медицинских ресурсах интернета, нужно сначала избавиться от имеющихся инфекций, спровоцировавших развитие болезни. Одновременно с основным заболеванием лечат сопутствующие патологии и восстанавливают микрофлору влагалища.
В независимости от выбранного терапевтического метода, лечение должно проводиться под строгим контролем врача и с применением кольпоскопии и лабораторных анализов в динамике.
Экзоцервицит шейки матки – лечение в домашних условиях
Многих женщин интересует вопрос, самостоятельно можно ли вылечить экзоцервицит? Антибиотики применяются не только при условии госпитализации пациентки. Некоторые медикаментозные препараты применимы и в домашних условиях.
Домашнее лечение воспаления шейки матки применимо, если нет необходимости срочно госпитализировать пациентку в больницу. Исключительным случаем является вынашивание беременности. Несмотря на такую возможность, неправильно протекающее самолечение может быть опасным для здоровья.
Если женщина замечает какие-либо подозрительные симптомы или изменения в своем здоровье, то ей нужно обязательно показаться врачу-гинекологу, который после тщательной диагностики и изучения результатов анализов сможет назначить адекватное и эффективное лечение.
Если поражен экзоцервикс, как лечить патологию будет известно после сдачи мазка на цитологию. Это необходимо для определения чувствительности патологических микроорганизмов к антибиотикам.
Обычно с целью домашнего лечения врач назначает медикаментозные средства, принимаемые во внутрь или предназначенные для местного применения. Нередко терапевтический курс дополняется физиотерапевтическими процедурами или фитолечением.
Пока используются антибиотики для лечения экзоцервицита, женщина должна придерживаться рекомендаций врача, в частности это касается:
- Воздержания от половой близости;
- Отказа от применения внутриматочных спиралей. В дальнейшем разрешается пользоваться исключительно презервативами;
- Лечения и профилактики инфекционных заболеваний у полового партнера;
- Отказа от употребления алкоголя, так как наряду с применением антибиотиков может оказывается негативное воздействие не организм.
После прохождения домашнего лечения с использованием антибиотиков появляется необходимость восстановить естественную микрофлору влагалища и кишечника. Для этого врач назначает прием полезных бактерий.
Пораженный экзоцервикс – чем лечить патологию при беременности?
Вылечить экзоцервицит у беременной женщины не легко, поэтому лучше сразу обратиться за помощью к лучшему гинекологу.
Если у беременной женщины появились подозрительные симптомы и признаки развития воспалительной болезни, то нужно незамедлительно обратиться к гинекологу, у которого женщина состоит на учете в ЖК. Такая срочность объясняется тем, что могут возникнуть осложнения на фоне гормональных и анатомических изменений. Также особое влияние оказывает ухудшение иммунитета.
На фоне болезни могут возникать такие осложнения и риски:
- Остановка развития беременности на раннем сроке;
- Преждевременные роды;
- Замирание эмбриона или плода;
- Инфицирование плода в процессе его внутриутробного развития;
- Плацентарная недостаточность;
- Задержка развития плода.
При обнаружении патологии шейки матки нужно сразу провести лечение с применением препаратов, назначаемых врачом.
ectocervical.ru
что это такое, цитограмма, лечение воспалительного процесса при беременности, симптомы
Нормальное функционирование репродуктивной системы женщины зависит от многих факторов. Негативные воздействия на органы мочеполовой системы, такие как аборты, переохлаждения, нарушения в гормональном балансе могут привести к различным гинекологическим проблемам, наиболее частыми из которых является молочница, цистит, воспалительные процессы. Однако есть и менее распространённые заболевания, например, экзоцервицит. Что это такое, каковы его причины и симптоматика, а также способы лечения можно узнать, прочитав данную статью.
Экзоцервицит: характеристика заболевания
Итак, поставлен диагноз экзоцервицит, а что это такое женщина так и не поняла? Такое название носит заболевание, при котором наблюдается воспаление внешней поверхности маточной шейки, вызванное инфекцией. При экзоцервиците воспалительные процессы затрагивают только ту область маточной шейки, которая находится во влагалище, а во время гинекологического осмотра заметна визуально.
Местное воспаление при экзоцервиците, затрагивающее только поверхность маточной шейки, как правило, длится недолго. При отсутствии лечения воспалительные процессы распространяются, вызывая поражение слизистых влагалища и цервикального канала, что в дальнейшем может стать причиной вагинита.
Согласно статистике такое заболевание диагностируют у 70% женщин при гинекологическом осмотре.

Классификация заболевания
Экзоцервицит принято делить на две группы:
- Острый экзоцервицит. Эта форма заболевания возникает при здоровой маточной шейке в результате пагубного влияния такой венерической болезни, как гонорея (гнойные воспалительные процессы, поражающие мочеполовую систему) или грибковой инфекции. Зачастую при острой форме наблюдаются влагалищные выделения с гноем и слизью, лихорадочные состояния и интенсивные боли.
- Хронический экзоцервицит. Появляется из-за неправильного лечения острой формы заболевания. При этом болезнь проникает более глубоко, а симптоматика становится менее выраженной, в результате чего у женщины создаётся ложное ощущение выздоровления. На этой стадии экзоцервицита происходит уплотнение шейки матки, отторжение тканей эпителия, могут усилиться болезненные ощущения и появиться киста.
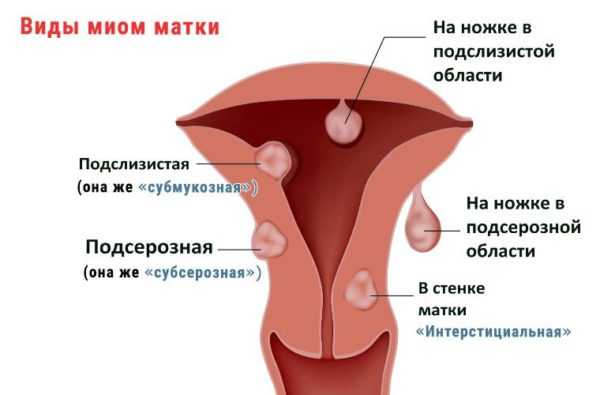
Кроме того, в зависимости от локализации заболевания его делят на очаговый и диффузный экзоцервицит.

Причины появления экзоцервицита
Выяснив, что такое экзоцервицит, необходимо разобраться с вопросом, какие причины вызывают его появление. Зная о них, любая женщина сможет предпринять профилактические меры, чтобы избежать знакомства с этим заболеванием. Факторы, вызывающие появление экзоцервицита шейки матки, следующие:
- Венерические заболевания, полученные в результате незащищённого сексуального контакта (хламидиоз, гонорея и прочие).
- Воздействие бактерий (стафилококк, кишечная палочка и другие).
- Грибковая инфекция.
- Воспалительные процессы различных органов мочеполовой системы (цистит, кольпит и прочие заболевания).
- Повреждение слизистых оболочек и тканей влагалища и маточной шейки в результате хирургического вмешательства (аборты, выскабливания и другие медицинские манипуляции).
- Опущение маточной полости или шейки матки.
- Неправильное применение внутриматочной спирали и нарушение инструкции при употреблении оральных контрацептивов.
- Сбой в гормональном балансе, который нередко встречается у женщин после наступления климакса.
- Снижение общего, а также местного иммунитета.
- Использование агрессивных растворов для спринцевания влагалища.
- Несоблюдение элементарных правил по поддержанию личной гигиены.
Следовательно, для того, чтобы снизить риск появления экзоцервицита необходимо вовремя лечить все заболевания мочеполовой системы, избегать незащищённых половых контактов и правильно подбирать средства, предназначенные для гигиены интимных мест.

Симптоматика экзоцервицита
На начальной стадии, когда воспалительные процессы ещё не успели набрать силу, женщина может и не догадываться о наличии заболевания, а вот когда экзоцервицит шейки матки обострится, то появятся характерные симптомы, выражающиеся в следующем:
- неприятные тянущие ощущения, дискомфорт и болезненность, локализующиеся в нижней части живота;
- боль при вступлении в сексуальный контакт и появление мажущих кровянистых выделений непосредственно по его завершению или по происшествии небольшого временного промежутка после него;
- затруднённое мочеиспускание, сопровождаемое жжением или режущими ощущениями;
- перемены в характере выделений, которые могут быть кровянистыми, с вкраплениями слизи, а также гноя;
- неприятный зуд в районе внешних половых органов.
Также иногда эти симптомы сопровождаются усталостью, разбитостью, сонливостью и увеличением температуры тела.

Диагностика экзоцервицита
Обнаружив у себя признаки экзоцервицита нужно сразу отправляться к гинекологу. Первоначально врач опросит женщину с целью выяснить, что именно её беспокоит, а затем произведёт гинекологический осмотр.
Первым шагом при диагностике экзоцервицита является осмотр наружных половых органов, а затем посредством специальных зеркал врач исследует влагалище и наружную поверхность шейки матки.
Этот осмотр немаловажен при постановке диагноза, поскольку при экзоцервиците происходят визуальные изменения:
- При острой форме на слизистых оболочках наблюдается покраснение, а также отёчность. Есть выделения гнойного или слизистого характера.
- Хронический экзоцервицит в момент обострения выражается так же, как и при острой форме.
- Хроническая форма в период неактивности визуально проявляется уплотнением шейки, рубцеванием тканей эпителия и появлением кист.
Но для подбора правильного лечения нужно определить причину заболевания, поэтому потребуется ряд дополнительных исследований:
- Цитологическое исследование. Когда первоначальный диагноз подтверждается, то цитограмма соответствует экзоцервициту. При помощи этого метода изучается соскоб с пораженной части маточной шейки, что позволяет выявить превышение нормы лейкоцитов, указывающих на наличие заболевания, а также инфекцию, которая стала причиной экзоцервицита.
- Берётся мазок для исследования влагалищной микрофлоры.
- Выявляется чувствительность микрофлоры влагалища к воздействию антибиотиками.
- Проводится исследование на сифилис, ВИЧ и гепатит В.
- Делается кольпоскопия с целью исключения эрозии.
- УЗИ для определения возможного воспаления маточной полости и труб, а также яичников.
- Если заболевание запущенное, то необходима биопсия.

Лечение экзоцерцивита
Метод лечения заболевания должен соответствовать причине, которой оно вызвано. Лечение экзоцервицита при запущенной форме производится хирургическим способом, когда посредством лазера удаляется повреждённый эпителий. В остальных случаях назначается медикаментозная терапия, направленная на устранение возбудителей:
- при бактериальной этиологии заболевания подбирается курс антибиотиков;
- когда заболевание имеет вирусный характер, то применяются противовирусные препараты, например Ацикловир;
- если виновник болезни грибок, то прописываются противогрибковые средства.
После окончания лечения врач должен назначить препараты, направленные на восстановление нормальной микрофлоры.
Если лечение подобрано правильно, то от экзоцервицита вполне возможно избавиться навсегда, а игнорирование проблемы может привести к весьма серьёзным последствиям, наиболее опасным из которых является рак маточной шейки. Также важно помнить о том, что любое лечение гораздо эффективнее на ранней стадии болезни, поэтому не стоит пренебрегать регулярными визитами к гинекологу.
womanhealth.guru
Экзоцервицит и эндоцервицит - симптомы и лечение
Гинекологических заболеваний с созвучными названиями довольно много. Нередко пациентки путают экзоцервицит, эндоцервицит. Что это такое — попробуем разобраться в данной статье.
Некоторые специалисты визуально похожие патологии шейки матки, для которых характерна гиперемия, называют эрозией. На самом деле это не так. Диагнозов может быть довольно много. Лишь опытный доктор может разобраться, какая на самом деле проблема возникла у пациентки.
Источник: spital.sf.treime.md
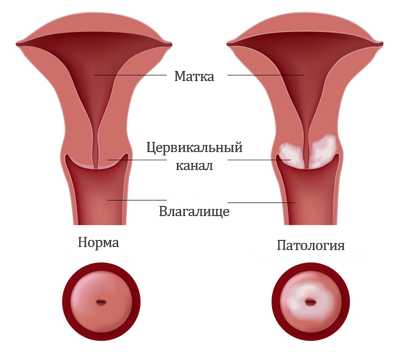
Эндоцервицитом называют воспалительные процессы, затрагивающие оболочку цервикального канала. В то время как экзоцервицит представляет собой воспаление той части шейки матки, которая находится во влагалище. Воспаление в шейке встречаются довольно часто. Около 70% женщин сталкиваются с болезнями под названием экзо- и эндоцервицит.
Очень важно вовремя проходить осмотр, дабы выявить у женщины скрытые инфекции, протекающие без симптомов. Если пациентка планирует беременность, то обследование обязательно. Если гинеколог подозревает экзоцервицит и эндоцервицит, тогда важно провести цитологическое обследование. Для этого берется мазок со слизистой поверхности шейки.
Болезнь может быть острой или хронической. Что касается зоны поражения, то тут различают диффузный и очаговый.
Зачастую женщина слышит один из следующих диагнозов:
- хронический неспецифический цервицит;
- острый неспецифический вагинит или цервицит.
Причины
Если говорить о неспецифическом вагините и цервиците, то их может провоцировать условно-патогенные бактерии. У здоровых женщин соотношение аэробной и анаэробной флоры составляет 1 к 10. Благодаря полезным микроорганизмам патогенные микробы не могут беспрепятственно вызывать разного рода воспалительные процессы.
Так, инфекции, передающиеся половым путем, могут вызвать эндоцервицит, экзоцервицит.
Возрастные изменения, присущие менопаузе, характеризуются уменьшенной выработкой эстрогенов, что приводит к появлению неспецифического цервицита и кольпита.
Шейка матки является своеобразным барьером, который защищает половую сферу от проникновения возбудителей болезней. Особенности строения органа позволяют справляться с возложенной на него функцией. Так, цервикальный канал довольно узкий. Он закрыт слизистой пробкой, обладающей бактерицидным эффектом. Она состоит из лизоцима, секреторного IgA и других важных веществ.
Экзо, эндоцервицит — что это патология, требующая лечения, сомнений нет. Данное состояние нарушает работу шейки матки, как и любые травмирующие факторы. К ним можно отнести послеродовой эктропион или аборты, инвазивные обследования. Нередко это и приводит к образованию цервицитов.
Влагалищная часть шейки (экзоцервикс) выполняет защитную функцию. За прочность отвечают кератиновые глыбы, а иммунный отпор дают гликогеновые гранулы. Благодаря этому биотоп вагины под надежной защитой.
Цервикальный канал (эндоцервикс) выполняет секреторную функцию. Изнутри он выстлан цилиндрическим эпителием. Там же имеются углубления и щели — железы, вырабатывающие секрет. Характер выделений меняется в зависимости от дня менструации.
Что такое экзоцервицит и эндоцервицит — понятно уже из названия. В первом случае воспаление развивается в экзоцервиксе, а во втором — в эндоцервиксе.
Воспаление проходит три стадии:
- альтерацию;
- экссудацию;
- пролиферацию.
Альтерация — это повреждение о отшелушивание эпителия, при котором базальная мембрана оголяется. Экссудация приводит к разрыхлению слизистой. Вследствие чего активируются макрофаги и выделяются фибробласты, гистиоциты, лимфоциты и клетки плазмы.
Пролиферация — это регенерация пораженных тканей. Данный процесс нельзя назвать быстрым. Его нередко сопровождает образование наботовых кист. В этом случае закупориваются отверстия некоторых желез. Если цитограмма соответствует экзоцервициту, тогда у гинеколога нет сомнений и можно начинать лечение.
Учитывая тот факт, что шейка матки и влагалище являются частью одной биологической системы, то любые воспаления поражают обычно оба органа. Если у женщины диагностирован сальпингит, кольпит, эндометрит, эктопия, то довольно часто на их фоне проявляется и эндоцервицит.
Заболевание длится долго из-за того, что микроорганизмы проникают в железы слизистой. При травмирующих факторах ситуация усугубляется.
При обследовании обнаруживают покраснение слизистой, отечность. Поверхностный эпителий слущивается. В нижнем эпителиальном слое и строме образуются инфильтраты. Они состоят из плазмоцитов, лимфоцитов и сегментоядерных лейкоцитов. Иногда могут появиться абсцессы.
При хронической форме симптомы менее выражены. Отечность и гиперемия практически не заметны. В тех местах, где произошло отторжение эпителия, наблюдаются процессы регенерации слизистой. Может произойти и замещение цилиндрического эпителия на плоский или метаплазия.
Симптомы
Острая форма вагинита и цервицита проявляются обильной секрецией, нередко гнойной. Также беспокоит зуд и дискомфорт в нижней части живота. И тогда цитограмма соответствует экзо, эндоцервициту. При осмотре гинеколог обнаруживает отечность, покраснение и мелкие кровоизлияния на слизистой в виде точек(петехии). Тяжелая форма характеризуется изъязвлениями.
Хроническая патология также проявит себя отечностью, а вот секреция не будет чрезмерно активной.
В случае острого эндоцервицита женщина жалуется на обильные выделения слизи с примесью гноя. Нередко пациентки ощущают тянущие боли внизу живота или спине. При осмотре в зеркалах гинеколог увидит покраснение вокруг отверстия канала. Слизистая из-за отека будет немного выпячиваться. Поверхность может быть эрозирована.
Хроническая форма эндоцервицита — последствие острой патологии, которую вовремя не удалось купировать. Воспалительный процесс переходит на более глубокие слои слизистой. Влагалищная область шейки выглядит так, как при эрозии. Могут возникнуть инфильтраты, что приводит к дистрофическим и гиперпластическим процессам. Когда эрозия заживает, появляются кисты, поэтому шейка становится плотнее и гипертрофируется.
Диагноз гонорейный эндоцервицит вызывает поражение слизистой оболочки канала. При этом будет затронут цилиндрический эпителий эндоцервикса, а также железы, находящиеся на слизистой. Когда клетки эпидермиса повреждаются и отшелушиваются, гонококки легко могут проникнуть в строму и нижний слой эпителия. Клиническая картина будет выражена довольно ярко — отечность, гиперемия, повышенная секреция.
Диагностика
При помощи лабораторных исследований диагностировать экзо, эндоцервицит довольно просто.
Обычно используются следующие методы:
- анализ на цитологию;
- микроскопия мазка;
- бакпосев;
- определение рН выделяемой секреции;
- анализ ПЦР и иммуноферментный.
Также показана и кольпоскопия.
К обязательным исследованиям относят:
- микроскопию на флору из уретры, влагалища и цервикального канала;
- обязательно нужно исключить грибки, трихомонады, гонококки, гарднереллы;
- бакпосев проводят, чтобы определить чувствительность возбудителя цервицита к антибиотикам;
- мазок на цитологию, дабы исключить раковые клетки.
Для получения данных о состоянии всего организма проводят дополнительное обследование:
- ОАК;
- ОАМ;
- анализ крови на ВИЧ и сифилис;
- бакпосев на гонококк;
- определяют, нет ли инфекций, передающихся половым путем.
Кольпоскопия позволит обнаружить пораженные участки диаметром от 0,1 до 0,5 см. Они окрашены в желтовато-красный оттенок, а вокруг окружены каймой белого цвета. Такая клиника присуща воспалительному процессу.
Экзоцервицит, эндоцервицит — что это такое, всегда видно при помощи микроскопа. Поверхность шейки обычно имеет утонченные зоны с сосудами, подвергшимися деформации.
Бывает и так, что небольшие очаги сливаются в один огромный. В таком случае будут просвечивать петли сосудов, которые расширились. Кроме того, не исключены кровоточащие сосуды, встречающиеся по одиночке. Наблюдается также гиперемия как диффузная, так и очаговая.
Лабораторные методы:
Микроскопия. Данный метод поможет установить, какие микробы являются виновниками воспаления, а какие принадлежат к группе лактобактерий.
Бакпосев. Чтобы определить, к какому роду и виду относится тот или иной микроорганизм, проводят бактериологическое исследование. Также благодаря данному способу, как уже упоминалось ранее, можно определить чувствительность вируса к антибиотикам.
Цитология. Данный метод позволяет понять, насколько повреждены ткани на клеточном уровне, увидеть их структуру. Когда цитограмма соответствует экзоцервициту или эндоцервициту, специалист должен обязательно искать причину такого состояния. Кроме того, данный анализ поможет определить, насколько эффективным было лечение.
Теперь давайте обсудим особенности кольпоскопии. Расширенная кольпоскопия — это возможность увидеть воспалительный процесс, а также после лечения оценить, насколько терапия была эффективной.
Как известно, влагалищная секреция разнится в зависимости от того, какой микроорганизм попал в половые пути и активно там размножается. Или же это может быть буйствует местная условно-патогенная флора, для которой были созданы благоприятные условия для роста.
При увеличении слизистой доктор обнаружит изменения цилиндрического эпителия в виде красных точек, являющихся верхушками мелких сосудов.
Во время кольпоскопии пробу Шиллера проводят для того, чтобы увидеть, как меняется слизистая под воздействием йода или кислоты. При истинной эрозии можно обнаружить гнойный налет. Экзоцервицит и эндоцервицит выглядят как светлые точечные очаги, находящиеся на фоне коричневых тонов. Или же будут обнаружены йодонегативные зоны округлой формы.
Помимо кольпоскопии проводят также и ультразвуковое обследование органов малого таза, дабы оценить состояние всей репродуктивной системы.
Задача специалиста провести дифференцирование таких диагнозов, как эндоцервицит, экзоцервицит, эктопия, рак шейки матки, а также специфических цервицитов, вызванных туберкулезом, сифилисом, гонореей.
Лечение
Зачастую терапия включает использование препаратов антибактериальной направленности, чтобы избавиться от возбудителя. Если диагностирован вагинит или кандидозный цервицит, тогда назначают Флуконазол или Имидазол. Также при грибковой инфекции показан Натамицин.
При обнаружении хламидий помимо тетрациклиновых антибиотиков назначают макролиды и хинолы. Также нередко используют и азитромицин. Общее лечение дополняют местной терапией, чтобы эндоцервицит, экзоцервицит максимально быстро были устранены. Для этих целей проводится обработка шейки матки раствором Диметилсульфоксида и Хлорофиллипта.
При атрофических изменениях шейки необходим Эстриол — препарат, который содержит женские половые гормоны. Неспецифический цервицит требует местной терапии. Обычно назначается Тержинан, Нистатин, Неомицин, Преднизолон.
После основного лечения необходимо восстановить микрофлору влагалища. Для этих целей подходит Ацилакт, Вагилак.
Экзоцервицит и эндоцервицит — что это такое, мы с вами разобрались. Если вы столкнулись с проблемами шейки матки, то регулярное обследование нельзя игнорировать. Воспалительные процессы не дают шейке выполнять свои функции, теряется защитный барьер и любые инфекции тут же атакуют половую сферу.
Вовремя замеченное воспаление позволяет
1ivf.info