Киста околоушной слюнной железы – клиническая картина и нюансы удаления нароста. Удаление слюнной околоушной железы
Удаление слюнной железы, показания и методика операции
В случае закупорки, нарушении нормального функционирования, воспаления, увеличения или других патологических состояний назначается удаление слюнной железы. Методика операции зависит от типа органа, его расположения и степени поражения. Процедура проводится под общей или местной анестезией и применяется, когда терапевтическое лечение оказалось неэффективным.
Классификация
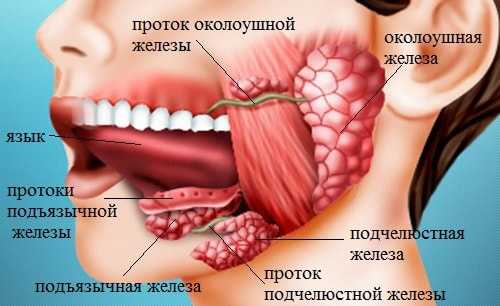
Во рту у человека находится множество малых слюнных (экзокринных) желез и три пары больших. Первые расположены в области щек, неба, языка, внутренней стороны губ. Они делятся на: щечные; небные; губные; язычные; молярные.
К большим экзокринным железам относят:
- Околоушную. Самый крупный орган, находится снизу и спереди ушной раковины, рядом с жевательной мышцей. Иннервируется лицевым нервом, кровоснабжение обеспечивается ветвями височной артерии.
- Подчелюстную. Расположена в поднижнечелюстном треугольнике. Кровоток происходит за счет ветвей лицевой артерии, иннервация – лицевого нерва и наружного солнечного сплетения.
- Подъязычную. Самая маленькая из группы. Локализируется под слизистой дна ротовой полости. Через нее проходят ветви лицевого нерва, наружного солнечного сплетения, подбородочная и подъязычная артерии.
Когда необходимо удалять слюнные железы?
Основная причина для хирургического вмешательства – патологические состояния органов, не поддающие медикаментозному лечению. К ним относят:
- Сиаладенит – воспаление слюнных желез. Возникает из-за поражения органов бактериями или вирусами. Проявляется увеличением, болезненностью, уменьшением выработки слюны, общей слабостью.
- Сиалолитиаз – слюннокаменная болезнь. Операция назначается, когда сиалолит превышает в диаметре 1 мм, закупоривает проток и не может вымыться при консервативном лечении (диета и препараты для усиления слюновыделения). Симптоматика выражается в ощущении распирания, припухлости, неприятном привкусе, периодических острых болях, затрудненном сглатывании. На поздних стадиях – общей интоксикацией.
- Эпидемический паротит – свинка. Возникает в результате инфекционного поражения. Сопровождается опуханием экзокринных желез, высокой температурой (от 38°С), снижением аппетита, слабостью, головными болями.
- Сиалодохит – патологическое изменение выводных протоков (расширение или сужение). Протекает с повышенным выделением слюны соленого привкуса, отечностью, чувством распирания, дискомфортом во время еды, заложенностью ушей.
- Сиаладеноз (сиалоз) – двухсторонний отек без опухолевой или воспалительной этиологии. Сопровождается локальной болью, изменением состава слюны, нарушением функционирования лицевого нерва, увеличением парных органов.
- Болезнь Микулича – постепенное безболезненное увеличение органов выделения. Является разновидностью сиалоза.
Операция проводится при патологиях, не поддающихся консервативному лечению.
Важно! В двух последних случаях хирургическая операция применяется крайне редко. Поводом для оперативного вмешательства становится чрезмерное увеличение слюнных желез, приводящее к асимметрии лица.
Виды операций
Перед оперативным вмешательством собирается анамнез, пациент проходит рентген-обследование, сдает анализы крови.
Важно! За 7 дней до операции необходимо прекратить принимать кроворазжижающие препараты (аспирин, «Варфарин»), противовоспалительные и антитромбоцитарные медикаменты.
Удаление малых слюнных желез или небольших частей крупных выполняют под местной анестезией. При обширном вмешательстве показан общий наркоз.
Выделяют несколько видов операции в зависимости от типа удаляемого органа:
- Паротидэктомия – экстирпация околоушной железы. В зависимости от расположения пораженного участка делится на два типа:
- общую – опухоль удаляют вместе с частью нерва, сосудов и тканей;
- поверхностную – операция не затрагивает ветвей лицевого нерва, возможна, когда опухоль находится выше нервных отростков.
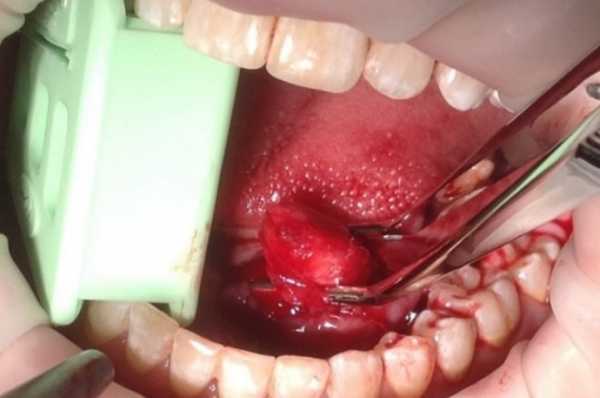
При подозрении на онкологию врач должен отправить образцы в лабораторию для исследования.
2. Сиаладенэктомия – удаление большой подчелюстной слюнной железы. Для доступа к оперируемому участку хирург делает надрез на шее чуть ниже подбородка. Экстирпируется орган, иногда – расположенные рядом лимфоузлы.
3. Сублингвальная операция – этомия образований на подъязычной железе. Чаще таким образом избавляются от ранулы – кисты под языком, заполненной кровянистой жидкостью.
4. Удаление малых желез – самый щадящий тип хирургического вмешательства. Разрез делается непосредственно в месте поражения. Удаляются образования и часть пораженных тканей.
Важно! При подозрении на онкологию врач должен отправить образцы в лабораторию для исследования.
Реабилитационный период
В зависимости от сложности операции пациент может отправиться домой через пару часов или остаться в стационаре на несколько дней.
После того, как анестезия перестанет действовать, врач должен проверить работу мимических мышц. На 2 дня в полость рта устанавливают дренаж – он необходим для оттока сукровицы, крови, слюны.
Послеоперационный уход заключается в:
- обработке раны антисептическим раствором и антибактериальной мазью;
- соблюдении диеты – разрешена перетертая пища комнатной температуры;
- отказе от курения и употребления алкоголя;
- избегании физических нагрузок и перегрева организма – походы в баню, прием горячей ванны.

В послеоперационный период важно отказаться от вредных привычек.
Через неделю необходимо повторно посетить клинику. Врач снимет швы и проверит, как протекает заживление.
Важно! Необходимо обратиться в больницу, если поднялась температура, усилился отек, боль, открылось кровотечение.
Удаление слюнных желез проводится при различных дефектах. Наиболее часто причинами для операции выступает слюннокаменная болезнь и воспаление органов выделения. Осложнения при удалении слюнных желез встречаются редко. Они, как правило, связаны с врачебными ошибками или несоблюдением пациентом рекомендаций по послеоперационному уходу. Возможно инфицирование, повреждение ветвей нерва, протекание слюны через швы на разрезе, кровотечение и образование рубцов.
skzub.ru
УДАЛЕНИЕ СЛЮННОГО КАМНЯ ИЗ ОКОЛОУШНОЙ ЖЕЛЕЗЫ И ПРОТОКА
При локализации слюнного камня в паренхиме околоушной железы, а также в pars masseterica и pars praemasseterica протока удаление его производят через наружный разрез. Необходимость применения такого пути оправдана тем, что эти отделы протока лежат непосредственно под околоушно-жевательной фасцией. Операцию лучше производить под эндотрахеальным наркозом, который исключает необходимость инфильтрировать область операции раствором анестетика, а это дает возможность хорошо прощупать ткань железы и определить локализацию камня. Производят предушный разрез кожи, начиная от скуловой дуги, огибая мочку уха и угол нижней челюсти. Кожный лоскут отпрепаровывают и откидывают кпереди. Рассекают собственную фасцию железы соответственно проекции хода ветвей лицевого нерва в области предполагаемого залегания камня. Через разрез пальпаторно определяют локализацию камня и по его направлению рассекают железистую ткань При необходимости производят препаровку соответствующей ветви лицевого нерва от периферии к центру (по Г. П. Ков- туновичу). При обнаружении патологических изменений паренхимы железы в области залегания камня в виде кистозного расширения междольковых протоков, наличия мелких полостей со сгустившимся секретом или с примесью гноя измененную часть железы резецируют При доступе к протоку наружным разрезом имеются большие возможности для его ревизии, особенно если камней несколько. Стенку протока рассекают продольно, а после удаления камней его промывают раствором протеолитических ферментов для удаления застойной слюны, слизи, мелких камней. Для предотвращения стриктур в проток вводят полиэтиленовую трубку соответствующего диаметра и над ней сшивают проток атравматиче- ской иглой. Полиэтиленовую трубку оставляют в протоке на несколько дней после операции, предварительно прикрепив ее швом к слизистой оболочке. Для предупреждения образования слюнного свища накладывают частые погружные кетгутовые швы. Кожно-жировой лоскут укладывают на место и на кожу накладывают частые швы полиамидной нитью. Между швами вводят резиновый выпускник. Поверх швов укладывают марлевые шарики, а в области удаленного участка железы укладывают валик для давления и предупреждения образования гематомы. Первые сутки повязка должна быть давящей, обычно она умеренно промокает кровью, поэтому на следующий день промокшую повязку следует сменить. Резиновый выпускник удаляют на 2—3-й день. Камни, располагающиеся в pars submucosa и pars buccinatorica, целесообразно удалять через внутриротовой разрез. Для этого рассекают слизистую оболочку параллельно линии смыкания зубов на уровне устья протока и тотчас за ним. При этом само устье не следует повреждать. Дальнейшее выделение протока проводят тупым путем при помощи остроконечных гемостатических зажимов. Определив локализацию камня, стенку протока рассекают продольно, камень удаляют пинцетом или хирургической ложечкой. Стенку протока, как правило, не ушивают. СПИСОК ЛИТЕРАТУРЫ Васильев Г. А. Пластическое восстановление стеноиоаа протока.— Стоматология, 1953, № 3, с. 39—42. Касаткин С. Н. Анатомия слюнных желез.— Сталинград, 1949. Клементов А. В. Болезни слюнных желез.— Л., 1975. Ковтунович Г. П. и Муха В. Г. Полное удаление околоушной железы с сохранением целости лицевого нерва.— Вестн. хир., 1958, № 12, с. 3—6. Муха В. Г. Особенности хирургической анатомии околоушной слюнной железы и лицевого нерва Поджелудочные и слюнные железы.— В кн.: Физиология и патология: Тезисы докладов Всесоюзн. симпозиума. Львов, 1975, с. 100—101. Опокин А. А. Повреждения и заболевания слюнных желез.— СПб., 1912. Пачес А. И. Лечение опухолей околоушной слюнной железы.— М., 1968. Сапожков К- П. Простейший способ опеоативного закрытия слюнных свищей.— Нов. хир. арх., 1926. № 9, с. 157—166. Солнцев А. М., Колосов В С. Хирургия слюнных желез.— Киев, 1979. Соловьев М. /VL, Сакович А. А. Л1етодика хирургического лечения слюннокаменной болезни с локализацией камня в околоушной слюнной железе.г— Стоматология, 1975, № 4, с. 46—48. (Sazama L.) Сазами „7. Болезни слюнных желез.— Прага, 1971.Киста околоушной слюнной железы – клиническая картина и нюансы удаления нароста
Стоматологам, как никому, лучше всего известно такое достаточно хитрое заболевание, как киста околоушной слюнной железы.
Причина его появления связана в первую очередь с нарушением поступления или отступление секрета данной железы. Во всем может быть виноваты своеобразны тромбы, появляющиеся в ней, недавно пережитые травмы или пробки, которые появляются из-за сильно густого секрета, оседающего на сосудах.
Реже появление кисты связано с добро- или злокачественными образованиями, так называемыми опухолями, которые слишком сильно давят на железу. На протяжении долгого времени киста может спокойно развиваться в слюнной железе, совершенно не подавая виду своего существования, пока не увеличится до определенных размеров и не начнет «мешать».
Затруднения, связанные с пережевыванием пищи, глотанием и даже болью при разговора – признаки, подсказывающие, что образовалась киста околоушной слюнной железы. Насколько опасно заболевание?Увеличенный в размерах нарост может превратиться в серьезный кожный дефект.
Общая картина
 Как известно со школьного курса анатомии, слюнные железы имеют очень важную функцию, которая заключается в расщеплении и переработке углеводов, а также с выделением секрета.
Как известно со школьного курса анатомии, слюнные железы имеют очень важную функцию, которая заключается в расщеплении и переработке углеводов, а также с выделением секрета.
Еда становится мягче, а процесс пищеварения протекает намного проще.
В добавок слюна, выделяемая слюнными железами, имеет обеззараживающий эффект и уничтожает микробы, попадающие в ротовую полость, так как имеет в своем составе такие вещества, как амилаза, мальтаза, лизоцим и другие.
Киста может выбрать себе одну из трех локаций, на которых она чаще всего развивается:
- нарост на околоушной железе;
- нарост на подъязычной железе;
- ранула на слюнной железе.
Все формы кисты могут появиться совершенно неожиданно и подать весточку о своем существовании лишь после того, как достаточно увеличатся в размерах.
Причины появления
Развитие нароста может быть спровоцировано тромбами или закупорками протоков железы, из-за чего движение секрета к железе и от нее приобретает проблематичный характер или может полностью прекратиться.
 Появление кисты может быть связано со следующими причинами:
Появление кисты может быть связано со следующими причинами:
- стоматит;
- механические повреждения мягких тканей полости рта;
- разрушения и повреждения зубов;
- давление опухоли, возникшей рядом со слюнной железой.
Самая распространенная причина – это все же механические повреждения. Они могут возникнуть во время пищеварительных процессов в полости рта. Намного реже встречаются случаи врожденной кисты, которая долгое время не дает о себе знать, а потом под действием некоторых факторов увеличивается в размерах.
Проведенные в этой области исследования помогли выявить еще ряд других причин для появления кисты околоушной слюнной железы:

- игнорирование элементарными правилами гигиены может привести к быстрому размножению микробов в полости рта. Более того, если в полости рта есть хотя бы небольшие ранки или повреждения, бактерии проникают туда, а после этого – сразу в кровь. Что также может стать одной из косвенных причин развития кисты;
- такие вирусные заболевания как свинка или грипп. Под действием микробов могут быть отеки возле слюнной железы;
- рубцевание мягких тканей;
- помимо простых механических повреждений, существует повреждения, возникшие во время получения травмы, что намного увеличивает риск попадания в железу различных болезнетворных микробов и вирусов, после чего в железе начинается воспалительный процесс и развитие кисты;
- нездоровый образ жизни, а именно неконтролируемое употребление алкоголя, чрезмерное курение, нездоровый рацион, употребление в больших количествах жирной и углеводной пищи без белков.
- инфекции, спровоцированные появлением микробов и вирусов в полости рта. Больше всего в любом случае пострадает околоушная железа, так как весь образовавшийся гной стекает в ротовую полость.
Зачастую появление и развитие кисты околоушной слюнной железы протекает болезненно и сопровождается воспалением тканей или появлением других заболеваний. Появление нароста напрямую связано с появлением в очаге болезни микробов, вирусов, травм или других механических повреждений.
Симптомы
Необходимо заметить, что на первых парах кисту определить практически невозможно. Для проявления конкретных признаков ее наличия должно пройти немного времени, как минимум она должна увеличиться в размерах.
Если человек, подозревающий у себя непонятные боли при разговоре, глотании, выявит еще ряд нижеописанных причин, необходимо в срочном порядке обратиться в лечебницу к стоматологу или показаться ЛОР-врачу:
- непонятные отеки, небольшие опухлости на лице, в области шеи;
- боль при разговоре, употреблении пищи, глотании;
- боль слизистых тканей щек, губ, боль «под ложечкой», образования или наросты во рту;
- при обследовании пальцами места, где предположительно есть киста, ощущается вспухлость с жидкостью;
- нарост имеет неоднородную структуру, эластичный, легко массируется пальцами;
- при надавливании ощущается боль, а в ротовую полость выделяется секрет околоушной железы;
- после того, как из образования вытекла вся жидкость, киста набирает новую силу, продолжает расти, и не исчезает;
- после недавно случившихся травм на шее или возле уха на щеках появляется зуд, сыпь, покраснения, появляется боль и отечность мягких тканей, развивается воспалительный процесс.
Окончательный диагноз сможет поставить лишь профессиональный доктор. Диагностирование пациентов проводится на специальном оборудовании при помощи инструментов и при осмотре самого врача. Во время обследования врач должен для начала исключить ряд возможных патологий, которые имеют похожие с кистой симптомы, например аденомы. Естественно, одним визитом к врачу не обойтись.
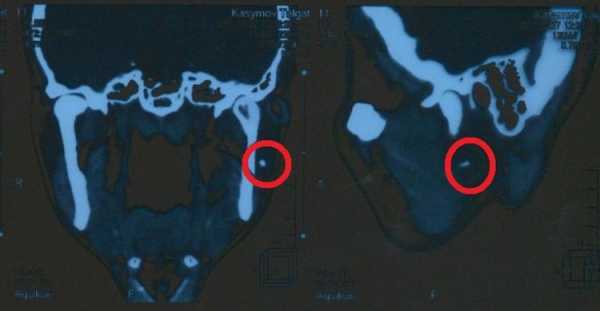
Киста околоушной слюнной железы на фото рентгена
Для того чтобы врач был уверен в правильности постановки диагноза, он должен назначить еще ряд обследований, включая сдачу анализов, ультразвуковую диагностику, возможно, даже МРТ или томографию, а также сиалографию или цистографию.
Стоит сказать, что сиалография – это один из видов аппаратурного исследования, которое своей целью имеет исследование именно слюнной железы и слюнных протоков, определить их состояние, состояние стенок проток, проверить наличие тромбов и закупоренностей.
Благодаря этому доктор сможет определить наличие кисты, вычислить ее примерные размеры, место локализации. Дальше за этим доктор обязан назначить анализ под названием биопсия.
Смысл биопсии в том, чтобы из нароста взять небольшое количество жидкости на анализ – проверить на наличие раковых клеток. Опираясь на полученный результат, дальше будет назначаться лечение.
Лечение
Медикаментозного лечения кисты околоушной слюнной железы, увы, пока не придумали. Ее удаление происходит только хирургическим путем.При кисте именно околоушной слюнной железы операцию делают «методом внеротового доступа». Операция проводится под местным наркозом.
Как правило, удаляют саму кисту, пострадавшие вокруг нее мягкие ткани, возможно, протоки, расположенные рядом с ней. В отдельных случаях вместе с кистой удаляют и саму железу, что в будущем исключает вариант появления кисты снова.
Во время проведения операции большие трудности для хирурга может вызывать именно расположение кисты – ее недоступность. Хирург должен действовать очень аккуратно, практически как ювелир, чтобы, самое главное, не задеть лицевой нерв, который расположен непосредственно очень близко к самой слюнной железе и кисте.
В случае неудачной операции по удалению кисты околоушной слюнной железы (отзывы подобного рода немногочисленны) выражение лица человека будет перекошено, контур лица искажен, а также паралич мышц, отвечающих за мимику лица.
После удаления нароста или вместе с железой на поврежденное место накладываются хирургические швы. Если есть необходимость, хирург может установить дренаж, который отвечает за отток жидкости из «очага» и быстрое заживление.
Профилактика
 Что касательно профилактики кисты околоушной слюнной железы, то доктора всегда рекомендуют своим пациентам в первую очередь не пренебрегать правилами личной гигиены полости рта, не подвергаться риску травмирования с последующими осложнениями или инфицированием.
Что касательно профилактики кисты околоушной слюнной железы, то доктора всегда рекомендуют своим пациентам в первую очередь не пренебрегать правилами личной гигиены полости рта, не подвергаться риску травмирования с последующими осложнениями или инфицированием.
В случаях неожиданных возникновения непонятных отеков, опухлостей в области шеи, лица – немедленно обращаться к врачу.
Не пренебрегать ежегодными (или, что намного лучше – каждые полгода) обследованиями и медкомиссиями, обращаться к стоматологу или ЛОР-врачу.
Также врачи советуют проходить такую процедуру как профессиональная гигиена полости рта. Процедура заключается в полной диагностике ротовой полости, удалении зубного налета, отложений, обеззараживании полости рта, противовоспалительный комплекс, отбеливание зубов и их полировка, а также небольшая консультация касательно дальнейшего ухода за полостью рта и зубами.
В идеале стоматолога советуется посещать не ежегодно, а стабильно каждые полгода.
Видео по теме
О ходе удаления кисты околоушной слюнной железы в видеоролике:
zubki2.ru
ОПЕРАЦИИ НА ОКОЛОУШНОЙ СЛЮННОЙ ЖЕЛЕЗЕ
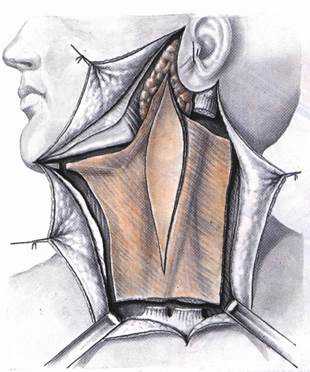
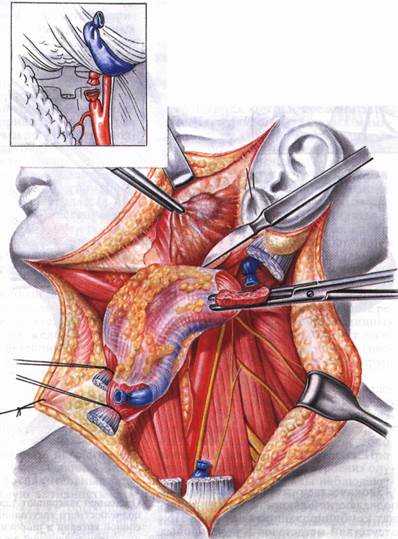
Операции на околоушной железе производят по поводу доброкачественных и злокачественных новообразований, а иногда при хроническом паренхиматозном воспалении ее. При удалении доброкачественных опухолей производят или удаление самой опухоли, или резекцию доли железы вместе с опухолью. При злокачественной опухоли удаляют всю железу. При потенциально злокачественных опухолях (смешанные опухоли, цилиндромы, мукоэпидермоидные опухоли) производят паротидэктомию, детально разработанную в нашей стране Г. П. Ковтуновичем и В. Г. Мухой, а за рубежом —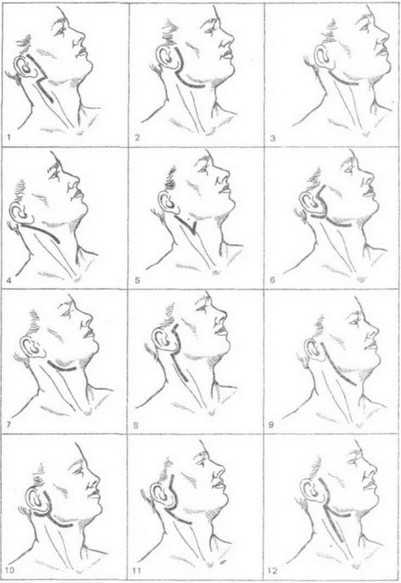 Рис. 268. Некоторые разрезы кожи, применяемые наиболее чагто при удалении опухолей около ушной слюнной железы 1 — по Редону; 2 - по Н. П. Ковтуновичу. 3 — по Н. Н. Петрову; 4 — по Вайле: 5 - по Ру Берже. 6 — по Джерому — Мартину; 7 — по Морестэну; 8 — по Рисснеру, 9 — по Стиструнку - Адсону; 10 - по Хендрику — Бичрсу, 11 - по А. В. Клементову при удалении злокачественных опухолей; 12 — по Редону при полной паротидэктоиии
Рис. 268. Некоторые разрезы кожи, применяемые наиболее чагто при удалении опухолей около ушной слюнной железы 1 — по Редону; 2 - по Н. П. Ковтуновичу. 3 — по Н. Н. Петрову; 4 — по Вайле: 5 - по Ру Берже. 6 — по Джерому — Мартину; 7 — по Морестэну; 8 — по Рисснеру, 9 — по Стиструнку - Адсону; 10 - по Хендрику — Бичрсу, 11 - по А. В. Клементову при удалении злокачественных опухолей; 12 — по Редону при полной паротидэктоиии H. Redon. При удалении опухолей околоушных желез большинство авторов применяют вертикальные предушные разрезы с окаймлением угла нижней челюсти. Операции удаления опухолей околоушной железы всегда сопряжены с риском ранения лицевого нерва и его ветвей. Для сохранения ветвей лицевого нерва Н. Н. Петров (1930) предложил оперировать под наркозом, а не под местной анестезией, чтобы не создавать временного паралича нервных веток и сохранить возможность непрерывного наблюдения за сокращением лицевых мышц при прикосновении к тем или другим частям железы возле опухоли. Разрез кожи по Н. Н. Петрову производят непосредственно за углом нижней челюсти дугообразно, выпуклостью книзу. Длина разреза зависит от величины опухоли (рис. 268). После разреза подкожного жирового слоя производят отсепаровку лоскута в стороны и приступают непосредственно к рассечению апоневроза параллельно направлению ветвей лицевого нерва. Поверхностно расположенные опухоли обнаруживаются тотчас под апоневрозом. Если опухоль расположена в толще железистой ткани, то последнюю рассекают непосредственно под опухолью. После того как обнаруживают оболочку опухоли, ее захватывают пинцетом и подтягивают. Тяга за оболочку опухоли ведет к обозначению тканевых тяжей, которые удерживают ее в глубине. Прежде чем решить, что надо сделать с каждым таким тяжом, т. е. пересечь его или отодвинуть, тяж трогают пинцетом и спрашивают асси- стента-наблюдателя о том, не сократились ли какие-либо мышцы на лице. Если мышцы не сократились, то тяж можно перерезать, если же сократились, то нужно его отодвинуть. В настоящее время широкое распространение получил эндотрахеальный наркоз, обладающий многими положительными качествами, но поскольку при нем применяют препараты курареподобного действия, то сокращения мимических мышц при дотрагивании до ветвей лицевого нерва могут не возникать. Однако все же следует рекомендовать удаление опухолей околоушной железы производить под эндотрахеальный наркозом, так как обнаружение ветвей лицевого нерва и их препаровка легче осуществляются без инфильтрации тканей анестезирующим раствором. Удаление опухолей околоушной железы по методу Н. Н. Петрова из предлагаемого им разреза возможно только при расположении опухоли в нижнем отделе железы. Если же опухоль расположена в средней ее части и выше, то целесообразно оперировать по методу, разработанному Г. П. Ков- туновичем, который обеспечивает радикальное удаление опухоли с сохранением ветвей лицевого нерва. Паротидэктомия по Г. П. Ковтуновичу. Положение больного - на спине, под плечи подкладывают валик, голову поворачивают в сторону, противоположную операции. Разрез кожи производят вертикально от волосистой части височной области непосредственно кпереди от ушной раковины. У мочки уха разрез отклоняют кзади к сосцевидному отростку, затем полукруглой линией поворачивают кпереди, огибая угол нижней челюсти, продолжают в поднижнечелюстную область (рис. 268, 2). Отпрепаровывают кожно-подкожножировой лоскут кпереди от разреза, заворачивая его кверх\ до обнажения переднего края железы и жевательной мышцы. Изучив топографию в данном случае и уточнив расположение опухоли, решают вопрос, по какой ветви нерва лучше производить препаровку. Всю дальнейшую работу производят глазными инструментами. Рассечение фасции производят по проекции выводного протока по линии, соединяющей угол рта с козелком уха, и отыскивают среднюю ветвь, идущую ниже и рядом с протоком.
Если средняя ветвь не обнаруживается или отдано предпочтение препаровке первой ветви (верхней), то после рассечения фасции сразу же у верхнего края железы тупо пинцетами и ножницами раздвигают мягкие ткани и обычно легко находят верхнюю ветвь, расположенную соответственно линии, идущей от мочки уха к наружному углу глаза. Препарируя ветвь, рассекая и иссекая железистую ткань, проникают к месту деления нерва на основные ветви (рис. 269). Третью ветвь — ramus marginalis mandi- bulae — обычно препарируют сзади наперед. При препаровке ветвей лицевого нерва под них подводят нити-держалки. Выделив все 3 ветви лицевого нерва и отодвинув их от опухоли, удаляют последнюю с прилегающей железистой тканью. Глубокую часть железы удаляют в последнюю очередь, причем только при злокачественных опухолях. Таким образом, основной принцип паро- тидэктомии по Г. П. Ковтуновичу состоит в препаровке и иссечении железистой ткани спереди назад. При больших ретенционных кистах околоушных желез при препаровке ветвей лицевого нерва, расположенных вблизи кисты, иссечение железистой ткани не является обязательным. В таких случаях производят резекцию части слюнной железы, из которой исходит киста. После резекции на железистую ткань накладывают частые кетгутовые швы для рубцевания и предупреждения образования слюнных свищей. Относительно редко среди опухолей околоушной железы встречаются сосудистые опухоли — гемангиомы и лимфангиомы. Удаление гемангиом околоушной железы осложняется двумя моментами. Во-первых, сосудистая опухоль, инфильтрируя ткани и выходя за пределы железы, изменяет анатомические соотношения тканей настолько, что ход ветвей лицевого нерва и границы железы можно определить только по проекционным точкам. Выделение нерва облегчается тем, что лицевой нерв устойчив к прорастанию ангиомами и, следовательно, по своему цвету довольно хорошо выделяется на фоне тканей, пораженных сосудистой опухолью. Во-вторых, при удалении больших гемангиом кровотечение бывает настолько обильным, что заливает операционное поле, мешает работе и ориентировке и даже может угрожать жизни больного. Поэтому операцию удаления гемангиомы околоушной железы необходимо начинать с перевязки наружной сонной артерии. Для более совершенного гемостаза, особенно у детей, Г. П. Ковтунович предложил биологический способ остановки кровотечения свежей сывороткой крови (не более чем через 12 ч с момента забора крови). Кровь берут накануне у матери оперируемого ребенка в количестве 100— 300 мл и хранят в стерильной колбе при комнатной температуре. Через 12 ч свернувшаяся кровь выделяет около '/з по объему сыворотки. Ее процеживают через 2 слоя марли и добавляют равное количество 0,5% раствора новокаина. Смесью сыворотки и новокаина производят послойную инфильтраци- онную анестезию, получая одновременно гемостаз. У взрослых больных сыворотку готовят из крови самих больных, однако А. И. Пачес (1968) гемостатического эффекта от применения сыворотки ненаблюдал и при значительном кровотечении рекомендовал производить перевязку наружной сонной артерии. Паротидэктомяя по Редону. Паротидэктомию производят под эндотрахеальным наркозом из разреза кожи, как показано на рис. 268, 12. После отпре- паровывания кожно-подкожно-жирового лоскута производят мобилизацию заднего края околоушной железы, в нижнем углу раны находят и перевязывают наружную сонную артерию. Затем обнаруживают основной ствол лицевого нерва в глубине раны между сосцевидным отростком и задним краем ветви нижней челюсти. Для лучшего обозрения внежелезистой части лицевого нерва рану максимально расширяют крючками и производят подвывих головки мыщелкового отростка нижней челюсти. После обнаружения ствола лицевого нерва и области его разветвления выделяют и иссекают сначала поверхностную часть железы, а затем, поднимая ветви лицевого нерва держалками, удаляют глубокую часть железы. Таким образом, основной принцип паротидэктомии по Redon состоит в препаровке и иссечении железистой ткани сзади наперед. Сопоставляя оба эти метода и практически их испробовав, мы отдаем предпочтение методу Ковтуновича. Во-первых, для отыскания основного ствола лицевого нерва нет определенных опознавательных ориентиров; во- вторых, глубина залегания ствола за задним краем ветви нижней челюсти более 2 см, и при его выделении получается узкая глубокая рана. Возможное повреждение какой-либо одной, ветви лицевого нерва при препаровке с периферии к центру значительно меньше уродует лицо, чем ранение основного ствола нерва, т.. е. при препаровке ветвей лицевого нерва от периферии к центру значительно меньше риска, и, наконец, начинать мобилизацию слюнной железы с ее переднего края, где она истончена, легче, проще и удобнее, чем с заднего края железы, где проходит ствол нерва. Предлагаемые разными авторами другие методики паротидэктомии с сохранением лицевого нерва отличаются друг от друга разрезами кожи или небольшими деталями, но в принципе они близки к методу или Редона, или Ковтуновича. При частичном удалении околоушной железы или при энуклеации опухоли из железы для предупреждения образования слюнного свища и уменьшения слюновыделения в первые дни больному назначают нераздражающую диету с исключением из рациона кислой и острой пищи. Кроме этого, за 15— 20 мин до еды дают 8—10 капель 0,1 % раствора атропина сульфата. Чувство распирания и появление колющих болей в железе перед приемом пищи или во время еды указывают на возможность образования слюнного свища. В таких случаях показано назначение рентгенотерапии. Если во время операции была повреждена оболочка опухоли и произошло обсеменение операционной раны опухолевыми клетками, то следует назначать лучевую терапию; при этом дозы ионизирующего излучения должны быть такими, как при лечении злокачественных опухолей. При оперативных вмешательствах по поводу рецидивов мукоэпидермоидных либо смешанных опухолей, нередко прорастающих в кожу или интимно с ней спаянных, перед хирургом стоит задача не только абластичного удаления опухоли, но и закрытия дефекта кожи после ее удаления. Эта задача обычно осложнена наличием послеоперационных рубцов, а также последствиями лучевой терапии. В таких случаях при удалении опухоли и паротидэк- томии мы закрываем дефект кожи предушной области лоскутом с шеи на верхней питающей ножке в заушной области. При хроническом паренхиматозном воспалении околоушных слюнных желез во всех существующих учебниках и руководствах рекомендуется только консервативное лечение, включая и рентгенотерапию. При хронических рецидивирующих воспалениях околоушной слюнной железы, когда слюноотделение резко понижено или вообще отсутствует, ряд авторов (Л. Сазама, А. А. Сакович и др.) рекомендуют перевязку ее протока для прекращения экскреторной функции с последующей атрофией паренхимы. Л. Сазама (1971) рекомендует проводить перевязку протока также при его стенозах и стриктурах, не поддающихся пластике, и в случаях запущенного рака слюнной железы (когда операция невозможна). Операция по перевязке протока несложна. Вначале отыскивают устье протока и вводят в него зонд № 1. Затем проводят местную инфильтрационную анестезию. Делают разрез слизистой оболочки, окаймляющий устье, и продолжают его кзади. Проток отпрепаровывают на протяжении 2 см. Зонд извлекают, проток сгибают по направлению вниз и накладывают две шелковые лигатуры. Рану закрывают, тщательно сшивая слизистую оболочку. Несмотря на функциональную неполноценность железы, уже через несколько часов развивается отечность и больной ощущает «распирание» железы. Это связано с воспалением, требующим курса лечения антибиотиками в течение не менее 3 сут. Воспаление купируют, но отек может держаться до 3 нед, о чем следует предупредить больного. Швы на слизистой оболочке снимают только на 8-е сутки. Если наступает реканализация и образуется свищ, то операцию повторяют. Однако в далеко зашедших случаях хронического воспаления при значительных изменениях паренхимы железы консервативные методы лечения часто желаемого эффекта не дают, и больные лечатся годами, тяжело переживая болезнь. Радикальным методом лечения при отсутствии эффекта от консервативной терапии в настоящее время можно считать хирургический метод — удаление железы. Разработанные методы удаления околоушной железы с сохранением ветвей лицевого нерва позволяют производить эту операцию и при хроническом паренхиматозном воспалении при безуспешности лечения консервативными методами. При полном удалении околоушной железы по поводу хронического воспаления ее после препаровки ветвей лицевого нерва по методу Г. П. Ков- туновича ветви берут на нити-держалки и железистую ткань удаляют из-под ветвей лицевого нерва частями. Выводной проток при этом перевязывают. При злокачественных опухолях околоушной железы не может ставиться вопрос о сохранении ветвей лицевого нерва. Инфильтрирующий рост злокачественных опухолей и принципы абластичности операций при злокачественных опухолях требуют радикальных оперативных вмешательств, поэтому при злокачественных опухолях производят удаление всей железы с опухолью единым блоком. Разрезы кожи производят вертикальные, но для лучшего обозрения операционного поля целесообразно производить дополнительный разрез от ножки завитка ушной раковины кпереди вдоль скуловой дуги на 2—3 см (рис.268, 11, 12). Удаление злокачественных опухолей околоушных желез должно сочетаться с удалением лимфатического аппарата шеи операцией Крайла (см. гл. 21), причем операцию Крайла производят одномоментно с удалением опухоли или на втором этапе.
www.med24info.com
Методики операций при опухолях больших слюнных желез
Операции по поводу новообразований больших слюнных желез (СЖ) включают:1. Энуклеацию (капсулярную диссекцию). 2. Резекцию околоушной СЖ. 3. Субтотальную резекцию околоушной СЖ в плоскости расположения ветвей лицевого нерва. 4. Паротидэктомию с сохранением ветвей лицевого нерва. 5. Резекцию глоточного отростка околоушной слюнной железы. 6. Расширенную паротидэктомию. 7. Паротидэктомию без сохранения лицевого нерва. 8. Паротидэктомию с шейной диссекцией (фасциально-футлярным иссечением клетчатки шеи, операцией Крайла). 9. Удаление поднижнечелюстной или подъязычной СЖ. 10. Фасциально-футлярное иссечение клетчатки шеи, операция Крайла по поводу злокачественного новообразования поднижнечелюстной СЖ. 11. Иссечение злокачественного новообразования подъязычной слюнной железы с резекцией окружающих тканей (языка, тканей дна полости рта, нижней челюсти), фасциальнофутлярное иссечение клетчатки шеи. 12. Резекции злокачественных новообразований малых СЖ (соответственно локализации опухоли).
Знание анатомо-топографических особенностей лицевого нерва, проходящего через околоушную СЖ, является необходимым условием успешной операции. Исследуя положение лицевого нерва, ВТ. Муха отмечает нетипичное его расположение в 3,4% случаев. Хирургу нужно помнить, что лицевой нерв может менять свое расположение в результате роста и длительного существования опухоли. Мы наблюдали случаи расположения лицевого нерва по задней поверхности полностью замещенной опухолью слюнной железы, по передней поверхности экзофитной опухоли больших размеров, а также расположение опухоли в развилке двух ветвей лицевого нерва и отсутствие щечной ветви лицевого нерва.
Таким образом, размеры опухоли и длительность ее существования влияют на расположение ствола лицевого нерва и его ветвей. Лицевой нерв может быть отдавлен вниз или выдавлен опухолью вверх и располагаться непосредственно под кожей. Кожный разрез в случае больших экзофитных опухолей нужно производить с осторожностью. Опыт хирургических вмешательств на околоушной СЖ свидетельствует об индивидуальных особенностях строения лицевого нерва, характерных для каждого больного.
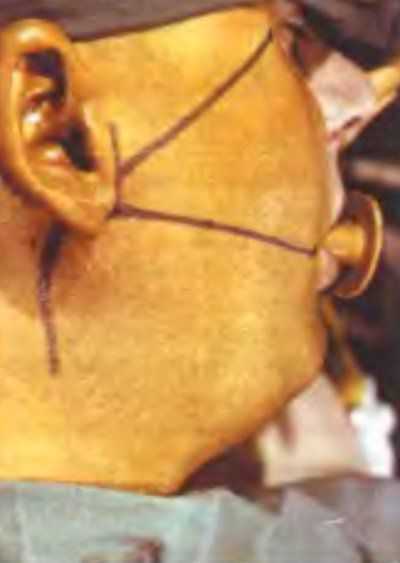 Рис. 8.1. Проекция двух основных ветвей лицевого нерва на коже при операции на околоушной слюнной железе по поводу опухоли
Рис. 8.1. Проекция двух основных ветвей лицевого нерва на коже при операции на околоушной слюнной железе по поводу опухоли
Проекция ствола лицевого нерва определяется несколькими способами. Основной ствол нерва располагается в проекции линии, проведенной от вершины сосцевидного отростка до середины заднего края нижней челюсти. В другом случае проекция нерва находится на расстоянии 1-1,5 см от вершины сосцевидного отростка, на глубине примерно 2 см. До вступления в железу длина ствола нерва колеблется в пределах 1-1,5 см. Мы наблюдали случаи, когда длина ствола лицевого нерва до разделения его на ветви составляла 3 см и более.
Проекция ветвей лицевого нерва на коже околоушно-жевательной области располагается следующим образом: верхняя ветвь — по линии, проведенной от нижнего края козелка ушной раковины до наружного угла глаза, нижняя ветвь — по линии, проведенной от нижнего края козелка ушной раковины до угла рта (рис. 8.1). Верхняя ветвь лицевого нерва разделяется на височную, скуловую, щечную, имеющие многочисленные, анастомозирующие друг с другом, мелкие нервные веточки — от 3 до 18. Нижняя ветвь нерва, в свою очередь делится на две основные ветви: краевую нижнечелюстную и шейную.
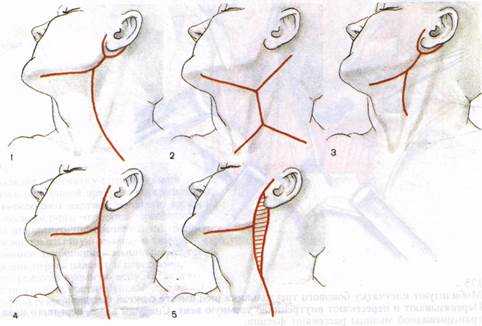
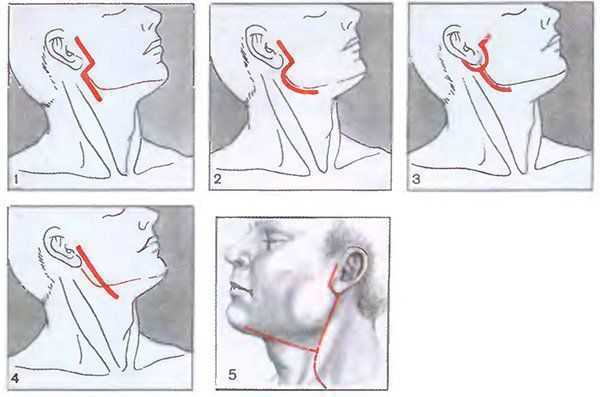 Рис. 8.2. Варианты кожных разрезов при хирургическом лечении опухолей околоушной слюнной железы: 1 — по Редону; 2 — по Ковтуновичу; 3 — по Мартину; 4 — по Систрунку; 5 — вариант, принятый в РОНЦ РАМН
Рис. 8.2. Варианты кожных разрезов при хирургическом лечении опухолей околоушной слюнной железы: 1 — по Редону; 2 — по Ковтуновичу; 3 — по Мартину; 4 — по Систрунку; 5 — вариант, принятый в РОНЦ РАМН
Нижнечелюстная ветвь нерва может идти по-разному. Начинаясь почти под прямым углом от основного ствола, она может идти прямо к углу рта, может дугообразно изгибаться на нижней челюсти, может располагаться ниже нижнего края нижней челюсти, что всегда надо иметь в виду при операции на шее, чтобы случайно не повредить нерв. Практически выделяют пять основных ветвей нерва. Лицевой нерв широко анастомозирует с ушно-височным нервом (ветвью тройничного нерва). Периферические ветви обоих нервов широко анастомозируют друг с другом.
Для осуществления доступа к опухолям околоушной СЖ предложено множество вариантов кожных разрезов, основные из которых представлены на рис. 8.2. Следует отметить, что принципиальных различий в подходе к доступу у авторов нет. Цель разреза — оптимальный путь к опухоли с визуальным контролем лицевого нерва и его ветвей. Разрез кожи должен обеспечить свободу манипуляций на околоушной слюнной железы и в случае необходимости может быть продлен на шею для расширения границ оперативного вмешательства.
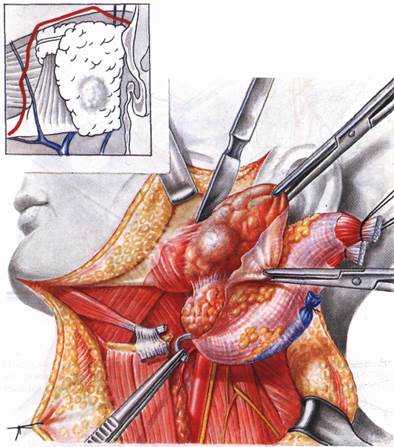
Энуклеация опухоли
Энуклеация опухоли, или экстракапсулярная диссекция, как называется эта операция в зарубежной печати, до настоящего времени используется в онкологической практике нередко. Операция предполагает удаление опухоли вместе с капсулой из окружающей ее нормальной ткани СЖ без выделения лицевого нерва и его ветвей. Операция проводится по поводу кисты (рис. 8.3), аденомы (рис. 8.4), реже — аденолимфомы, расположенных в поверхностной части околоушной СЖ. После рассечения кожи отсепаровывается кожный лоскут в границах удаляемого новообразования. Обычно при поверхностном расположении в рану предлежит капсула новообразования.Оценивается положение новообразования по отношению к лицевому нерву. Под визуальным контролем и с помощью электронного микроскопа аккуратно и последовательно, без повреждения капсулы, производится выделение новообразования из нормальной ткани железы, которое удаляется. Выполняется тщательный гемостаз, проверяется состояние большого слюнного протока и ветвей нерва в зоне операции. Рана дренируется в течение 48 часов. На кожу накладываются швы, которые снимают на 5-7-й день.
Иногда новообразование представлено кистозной полостью с очень тонкой напряженной капсулой, при выделении которой капсула легко травмируется с попаданием содержимого в рану. Для предотвращения подобного желательно произвести пункцию с эвакуацией жидкого содержимого. Место укола иглы перевязывается шелком и используется как держалка для подтягивания при выделении новообразования. При локализации новообразования в проекции ветвей или ствола лицевого нерва возможна его энуклеация под контролем лицевого нерва.
Резекция околоушной слюнной железы
Эта операция выполняется при доброкачественных новообразованиях, расположенных в верхнем, нижнем полюсе или заднем крае железы, иногда при опухолях глоточного отростка железы. Размеры опухоли не должны превышать 2 см в диаметре. При плеоморфной аденоме резекция околоушной слюнной железы является минимальной по объему операцией. Разрез кожи производится впереди ушной раковины с подсечением мочки уха и продолжением на шею параллельно переднему краю грудино-ключично-сосцевидной мышцы. Длина разреза зависит от величины опухоли и необходимости перевязки наружной сонной артерии. Мобилизуют кожные лоскуты, обнажают всю наружную поверхность околоушной СЖ.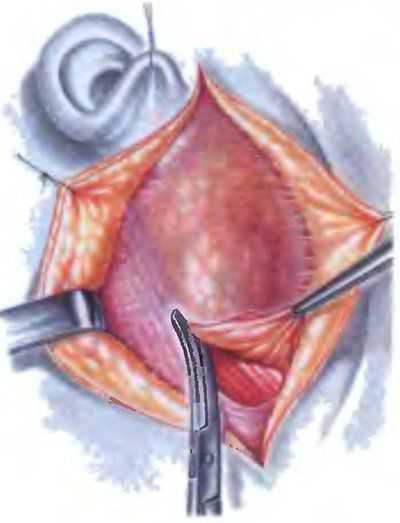 Рис. 8.5. Рассечение околоушной фасции у заднего края и нижнего полюса железы
Рис. 8.5. Рассечение околоушной фасции у заднего края и нижнего полюса железы
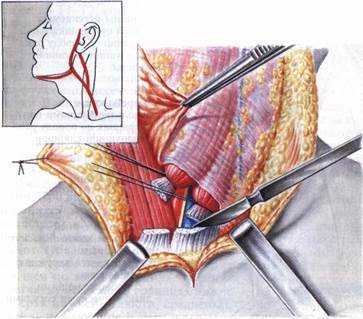
По заднему краю околоушной СЖ рассекается фасция (рис. 8.5), обнажается передний край грудино-ключично-сосцевидной мышцы, сосцевидный отросток. Железа подтягивается вверх, обнажается шилоподъязычная мышца, заднее брюшко двубрюшной мышцы, которые оттягиваются крючком Фарабефа в сторону, облегчая мобилизацию нижнего края железы и его задней поверхности. Следующий этап заключается в определении проекции ствола лицевого нерва указанным выше способом. Далее мобилизуют край железы от наружного слухового прохода и оттягивают кпереди, обнажая область залегания лицевого нерва (рис. 8.6).
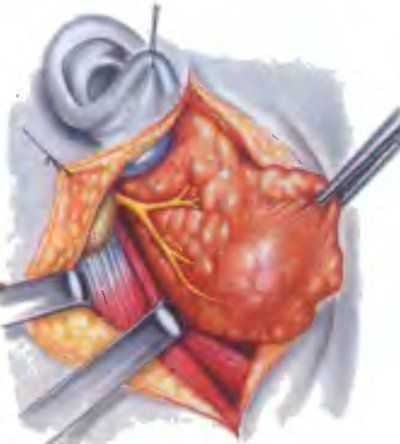 Рис. 8.6. Мобилизован нижний полюс и задний край железы. Шилоподъязычная и грудино-ключично-сосцевидная мышцы отодвинуты в стороны. Выделяется та или иная ветвь лицевого нерва, в зависимости от локализации опухоли производится резекция околоушной слюнной железы
Рис. 8.6. Мобилизован нижний полюс и задний край железы. Шилоподъязычная и грудино-ключично-сосцевидная мышцы отодвинуты в стороны. Выделяется та или иная ветвь лицевого нерва, в зависимости от локализации опухоли производится резекция околоушной слюнной железы
Аккуратно отодвигая ткань железы в проекции нерва с помощью диссектора, выделяют ствол нерва до развилки на основные ветви (рис. 8.7). Определяют положение опухоли по отношению к лицевому нерву или его ветвям. Если опухоль располагается в нижнем полюсе или в заднем крае железы, то прослеживают маргинальную ветвь нерва, производят резекцию железы под визуальным контролем нерва. Для обнажения нерва диссектор вводят от ствола по ходу ветви, и ткань железы рассекают по диссектору, убедившись в сохранности нерва.
Для этого тампоном нерв отодвигают от диссектора вниз. Ветвь нерва прослеживают до ее вхождения в мышцу. Если опухоль располагается в верхнем полюсе или переднем крае железы, то выделяют соответствующие расположению опухоли ветви нерва: височную, скуловую или щечную и скуловую (рис. 8.8). Необходимо выделение нерва производить с максимальным щажением паренхимы железы, не нарушая кровообращения ветвей нерва (см. рис. 8.6). Швы — на фасцию и кожу. Рана дренируется в течение 48 ч.
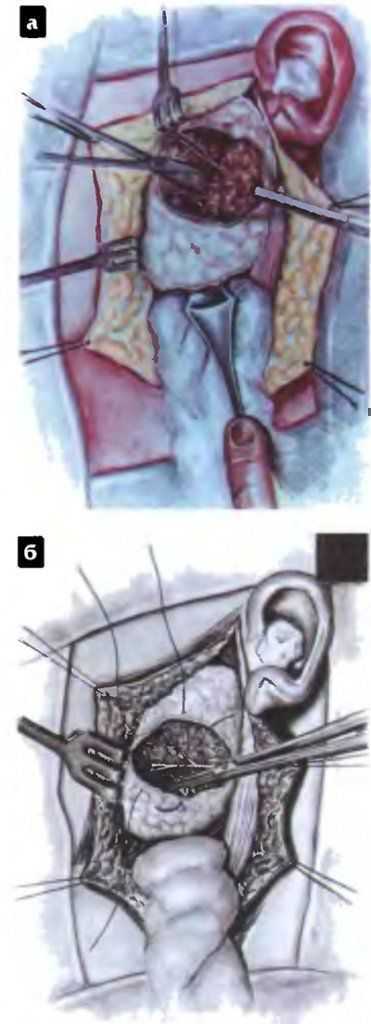 Рис. 8.8. Удаление опухоли под визуальным контролем височной и щечной ветвей лицевого нерва: а — ветви лицевого нерва обнажаются с периферии; б — на фасцию накладываются узловые швы
Рис. 8.8. Удаление опухоли под визуальным контролем височной и щечной ветвей лицевого нерва: а — ветви лицевого нерва обнажаются с периферии; б — на фасцию накладываются узловые швы
Субтотальная резекция околоушной слюнной железы
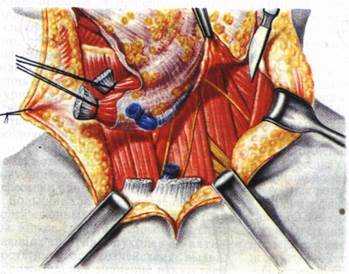
Эта операция является основной операцией для всех доброкачественных опухолей и карцином небольших размеров (Т1) низкой степени злокачественности. Операция выполняется в плоскости расположения ветвей лицевого нерва Операция начинается так же, как и резекция, кожным разрезом впереди ушной раковины, продолжающимся на шею. Основная цель операции — удаление поверхностной части околоушной слюнной железы с опухолью в плоскости расположения лицевого нерва, проходящего через околоушную СЖ. После нахождения основного ствола лицевого нерва производится его выделение до разветвления его на основные ветви. Под визуальным контролем выделяются последовательно все ветви лицевого нерва с иссечением в их плоскости ткани СЖ с опухолью, постоянно контролируя взаимоотношение ветвей нерва и опухоли (рис. 8.9).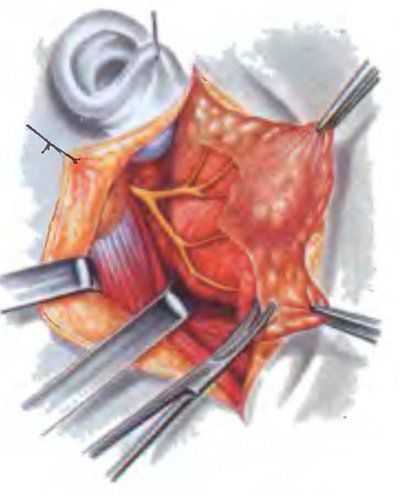 Рис. 8.9. Последовательное выделение всех ветвей лицевого нерва
Рис. 8.9. Последовательное выделение всех ветвей лицевого нерва
Необходимо еще раз отметить важность первых этапов мобилизации околоушной слюнной железы, ее заднего края и нижней части, что значительно облегчает поиск ствола нерва и последующее его выделение. Выделение нерва следует производить с наиболее удобной и свободной от опухоли части железы от центра к периферии, по возможности сохраняя имеющиеся анастомозы между ветвями нерва, иногда очень многочисленные. В случае расположения опухоли в области ствола лицевого нерва выделение ветвей лицевого нерва следует производить с периферии.
Такой подход осуществляется во избежание травмы опухоли и лицевого нерва. Ориентиром являются предварительно нанесенные на кожу линии проекции нерва на поверхности околоушно-жевательной области. Под визуальным контролем взаимоотношения опухоли и лицевого нерва выделяются все ветви лицевого нерва, ткань железы с опухолью иссекается в их плоскости (рис. 8.10). Гемостаз в процессе операции осуществляется методом электрокоагуляции мелких сосудов, сопровождающих нервные стволы.
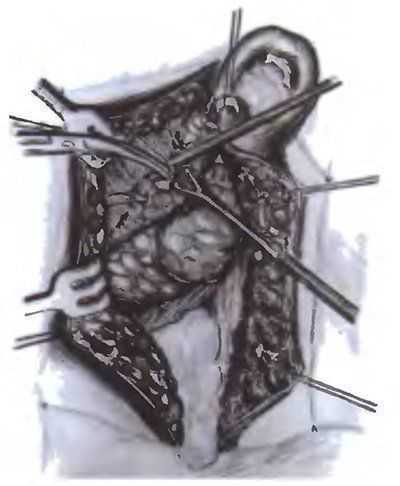 Рис. 8.10. Субтотальная резекция околоушной слюнной железы по Ковтуновичу: выделение ветвей лицевого нерва от периферии к центру
Рис. 8.10. Субтотальная резекция околоушной слюнной железы по Ковтуновичу: выделение ветвей лицевого нерва от периферии к центру
Ствол лицевого нерва сопровождает ветвь шилососцевидной артерии. Эту артерию желательно лигировать, иначе кровотечение из нее значительно осложняет выделение ствола нерва, заливая операционное поле. Кровотечения обычно не наблюдается, и, следовательно, нет необходимости в перевязке наружной сонной артерии. Иногда, при выделении височной ветви и мелких веточек глазничной ветви нерва, возникает необходимость в лигировании поверхностной височной артерии. По ходу операции перевязывается поперечная лицевая вена. Кожные лоскуты укладываются на рану, накладываются швы на кожу, резиновый выпускник оставляется на 48 ч.
А.И. Пачес, Т.Д. Таболиновская
medbe.ru
Лечение опухолей слюнных желез | Справочник врача
Хирургический метод является ведущим, так как все доброкачественные и большинство злокачественных опухолей устойчивы к облучению.
Доброкачественные новообразования слюнных желез (кроме «смешанных» опухолей околоушной железы) в принципе требуют одинакового лечения — энуклеации без повреждения капсулы. Иногда сосудистые опухоли околоушной слюнной железы под влиянием облучения уменьшаются и становятся более смещаемыми, по-видимому, за счет атрофии железы.
До сих пор по непонятным причинам бытует мнение, что доброкачественные, в том числе смешанные, опухоли можно не удалять и нужно придерживаться выжидательной тактики. Опыт показывает, что такая «тактика» приводит к увеличению опухоли, обезображиванию лица и другим осложнениям. Кроме того, истинную природу опухоли слюнной железы можно установить только гистологическим исследованием.
Бытовые экзогенные отравления
Для осуществления хирургического лечения полиморфных аденом околоушной слюнной железы надо исходить из следующих принципиальных положений:
- 1. Оперировать надо под наркозом, чтобы свободно манипулировать с ветвями лицевого нерва в неизменных тканях. Местная анестезия не создает спокойных условий, крайне необходимых для хирургического вмешательства, и значительно затрудняет ориентацию в наводненных новокаином тканях.
- 2. Учитывая, что капсула смешанной опухоли не всегда цельная и ткань новообразования прилежит непосредственно к паренхиме слюнной железы необходимо удалить опухоль вместе с окружающей здоровой тканью железы.
- 3. Нашими рандомизированными исследованиями показано, что смешанные опухоли не чувствительны к лучевой терапии. В этом отношении наши исследования не подтверждают мнение С. Л. Дарьяловой (1972) о радиочувствительности смешанной опухоли.
- 4. Операцию следует начинать с обнажения у сосцевидного отростка основного ствола лицевого нерва и вести выделение в направлении основных ветвей. Обнажать смешанную опухоль весьма опасно ввиду возможности пересечения ветвей лицевого нерва и обсеменения раны опухолевыми клетками.
- 5. В зависимости от локализации и размеров смешанной опухоли следует дифференцированно подходить к выбору хирургического вмешательства. Для осуществления этих операций нужно четко представлять анатомию лицевого нерва и взаимоотношения его с окружающими тканями. Описано много вариантов деления лицевого нерва, например, R. A. Davis предлагает шесть вариантов деления (рис. 169). А. Е. Vaccato — четыре, L. J. MacCormack и соавт.— восемь. Создается впечатление, что у каждого человека свой неповторимый вариант строения лицевого нерва.
Резекция околоушной слюнной железы показана при опухолях размером до 2 см, расположенных в полюсах или заднем крае железы. Предлагаются различные варианты кожных разрезов (рис. 170). Мы применяем видоизмененный разрез кожи по Редону (рис. 171).
Кожный разрез должен удовлетворять двум основным требованиям:
- 1) он должен обнажать всю наружную поверхность околоушной слюнной железы и тем самым обеспечивать свободу осмотра и манипуляций на железе;
- 2) он должен быть таким, чтобы в случае установления диагноза злокачественной опухоли разрез кожи можно было бы продлить для иссечения шейной клетчатки.
После мобилизации кожных лоскутов и обнажения наружной поверхности околоушной слюнной железы рассекают околоушную фасцию нижнего полюса и заднего края железы и мобилизуют задний край железы (рис. 172). Обнажается передний край грудино-ключично-сосцевидной мышцы и сосцевидный отросток. У сосцевидного отростка примерно на 1 см от его верхушки обнажают основной ствол лицевого нерва. Затем выделяют одну из ветвей лицевого нерва, над которой располагается смешанная опухоль. Под контролем зрения, отодвигая в сторону выделенную ветвь лицевого нерва, производят резекцию околоушной слюнной железы вместе с опухолью (рис. 173). После резекции на околоушную фасцию накладывают кетгутовые швы.
Субтотальную резекцию железы в плоскости расположения ветвей лицевого нерва производят при расположении смешанной опухоли в толще железы или занимающей значительную долю поверхностной части железы. Эта операция начинается так же, как и предыдущая, однако после выделения ствола лицевого нерва последовательно выделяют одну за другой ветви лицевого нерва и в плоскости их расположения иссекают ткань железы вместе с опухолью (рис. 174). При выделении ветвей лицевого нерва следует стремиться как можно меньше нарушать их кровоснабжение. Если же смешанная опухоль располагается в области расположения основного ствола лицевого нерва, то в целях предупреждения повреждения нерва или его травматизации операцию нужно начинать с периферии ветвей лицевого нерва.
Увеличение слюноотделения (гиперсаливация)
Паротидэктомия с сохранением ветвей лицевого нерва показана при смешанных опухолях больших размеров, рецидивах, в том числе многоузелковых, а также смешанных опухолях глоточного отростка слюнной железы. Сначала производят субтотальную резекцию железы в плоскости обнаженных ветвей нерва после предварительной перевязки наружной сонной артерии. Ветви лицевого нерва поднимают и под ними производят выделение и иссечение глубокой части околоушной слюнной железы в едином блоке с опухолью (рис. 175).
Резекцию глоточного отростка околоушной слюнной железы производят при расположении смешанной опухоли в глоточном отростке и выбухании ее в глотку (рис. 176).
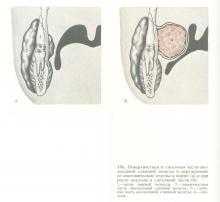
Разрез кожи проводят в подчелюстной области, отступя на 2 см от нижнего края нижней челюсти и параллельно последнему от подбородочной области до сосцевидного отростка (рис. 177).
Перевязывают наружную сонную артерию. Для широкого доступа к смешанной опухоли, расположенной парафарингеально, нужно отсечь подчелюстную слюнную железу (рис. 178). Обнажают нижнюю поверхность опухоли, глубокую долю околоушной слюнной железы. Тупым путем опухоль отделяют от стенки глотки, основания черепа и других окружающих тканей. Опухоль вывихивают в рану и производят резекцию глоточного отростка околоушной железы.
Рецидивы смешанной опухоли околоушной слюнной железы также подлежат хирургическому лечению. Непременным условием радикальности операции должно быть иссечение в едином блоке околоушной слюнной железы и рецидивной опухоли с окружающими тканями и кожей, где ранее манипулировал хирург (рис. 179). Паротидэктомию производят с сохранением ветвей лицевого нерва.
Специально нужно подчеркнуть, что дифференцированный подход к выбору операции в зависимости от размеров и локализации смешанной опухоли околоушной железы позволяет избежать повреждения лицевого нерва. Мы не предупреждаем больных о возможности пересечения лицевого нерва, но говорим о развитии временного пареза мимической мускулатуры. В хирургии смешанных опухолей околоушной слюнной железы, в том числе многих злокачественных, большое значение нужно придавать обнаружению, выделению и защите лицевого нерва.
Операции по поводу смешанной опухоли слюнных желез обычно протекают без осложнений. В послеоперационном периоде или через несколько месяцев наблюдаются некоторые осложнения.
- 1. Иногда развивается временный парез мимических мышц лица, что связано с нарушением кровообращения и развитием ишемии нерва. Степень выраженности и продолжительности пареза зависит от типа деления лицевого нерва и его развития (калибр ствола и ветвей), взаимоотношения опухоли и ветвей лицевого нерва, предшествующего лечения и состояния тканей железы, объема хирургического вмешательства и возраста пациентов. Парез мимических мышц, наблюдающийся примерно в 5% случаев после первичных операций, значительно чаще — в 28% — отмечается после повторных операций. Обычно в срок от 2 нед до 2 мес функции ветвей лицевого нерва восстанавливаются. У некоторых больных парез мимических мышц лица держится до 6 мес. В этих случаях нужно проводить терапию витаминами группы В, массаж, мимическую гимнастику.
- 2. Образование точечного слюнного свища. Он обычно закрывается самостоятельно при тугом бинтовании.
- 3. Через 3—4 мес после операции у некоторых больных (2%) отмечается появление капель пота и гиперемии в области околоушной слюнной железы во время приема пищи. В литературе это описывают как «синдром ушно-височного нерва», «околовисочный гипергидроз», «синдром Фрея». После приема пищи перечисленные симптомы исчезают. S. Hanowell, D. Ericlees, Т. Macnamara (1979) считают, что синдром Фрея развивается в результате повреждения во время операции ветвей ушно-височного нерва, нарушения регенерации парасимпатических волокон и передачи возбуждения на симпатические волокна. Рекомендуется смазывать кожу околоушной области 3% скополаминовой мазью. Явления гипергидроза ликвидируются в течение 2—3 нед.
Более подробные сведения о хирургическом лечении смешанных опухолей околоушной слюнной железы читатель найдет в методических рекомендациях, изданных нами в 1977 г.
Лечение ацинозноклеточной опухоли, характеризующейся местнодеструирующим ростом и длительным долечебным доброкачественным течением, в основном хирургическое. Показана паротидэктомия с сохранением лицевого нерва, при небольших опухолях — субтотальная резекция околоушной железы в плоскости расположения ветвей лицевого нерва.
Патологическая физиология денервированных тканей и нервные дистрофии
Мукоэпидермоидные опухоли (малодифференцированный тип строения) и аденокистозные карциномы (цилиндромы) целесообразно лечить комбинированным методом. Дальнодистанционная гамма-терапия проводится в предоперационном периоде. При доброкачественном течении лечение завершается паротидэктомией с сохранением ветвей лицевого нерва, при злокачественном течении лечение производится по методу, описанному ниже (при аденокарциномах). Умеренно и хорошо дифференцированные мукоэпидермоидные опухоли в виду их радиорезистентности подлежат только хирургическому лечению.
Комбинированному методу лечения подлежат также аденокарцинома, эпидермоидная и недифференцированная карцинома, рак из «смешанной» опухоли. Лечение лучше начинать с предоперационной дальнодистанционной гамма-терапии на аппарате ГУТ-Со-60-400-1 или на более мощных установках. Гамма-терапию следует проводить с очаговой суммарной поглощенной дозой 5000—6000 рад (50—60 Гр). Облучать регионарные лимфатические узлы необходимо в том случае, если имеются или подозреваются метастазы. Под влиянием облучения опухоль часто значительно уменьшается.
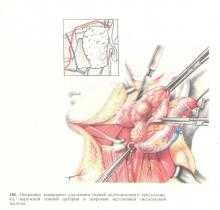
После окончания облучения производится операция (примерно через 3 нед). Оперативное вмешательство может считаться радикальным, если околоушную железу, пораженную опухолью, удаляют в едином блоке с регионарными лимфатическими узлами с учетом особенностей лимфообращения шеи. Для этих случаев предлагают разные кожные разрезы (рис. 180). Проводить послеоперационное облучение после радикальных операций нет необходимости.
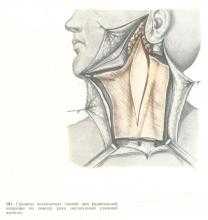
При раке околоушной слюнной железы I—II стадии, когда на шее метастазы не прощупываются или имеются одиночные, небольшие и смещаемые метастазы, необходимо производить полную паротидэктомию (без сохранения лицевого нерва) в едином блоке с тканями, уносимыми при фасциально-футлярном иссечении шейной клетчатки. В этих случаях, кроме блока тканей, которые обычно удаляют при фасциально-футлярном иссечении шейной клетчатки, в зону удаляемых тканей включают наружную яремную вену с окружающей ее клетчаткой, поверхностными лимфатическими узлами и сосудами. При раке околоушной железы III стадии (в том числе при множественных и малосмещаемых метастазах на шее) производят удаление единым блоком околоушной железы (отступя на 1—2 см от ее краев) вместе с лицевым нервом и мягких тканей шеи по методу Крайла. Клетчатку шеи иссекают в границах нижнего края нижней челюсти, средней линии шеи, ключицы и переднего края трапециевидной мышцы (рис. 181). Удалению подлежат подкожная мышца шеи, грудино-ключично-сосцевидная мышца, подчелюстная слюнная железа, внутренняя и наружная яремные вены, наружная сонная артерия, заднее брюшко двубрюшной мышцы, шилоподъязычная и лопаточно-подъязычная мышцы. Техника этой операции, основанная на многочисленных анатомических исследованиях, многие годы остается предметом нашего изучения и неоднократно описывалась в журналах и книгах.
На рис. 182—186 изображены главные этапы проведения радикальной операции по поводу рака околоушной слюнной железы. После иссечения указанных тканей необходимо по возможности осуществить пластику лицевого нерва, например, путем пересадки одного из нервов шеи.
Полиморфные аденомы подчелюстной слюнной железы лечат обычно хирургически. Операции не представляют трудностей, так как иссекается подчелюстной фасциальный футляр вместе с подчелюстной слюнной железой. Смешанные опухоли подъязычной и малых слюнных желез органов полости рта удаляют с сохранением целости капсулы.
Злокачественные новообразования подчелюстной слюнной железы Подлежат комбинированному лечению. При отсутствии метастазов в регионарных лимфатических узлах проводят дальнодистанционную гамма-терапию на первичный очаг, а затем осуществляют фасциально-футлярное иссечение шейной клетчатки вместе с опухолью. При метастазах в шейных лимфатических узлах в зону облучения следует включать соответствующую половину шеи и дальнодистанционную гамма-терапию проводить несколькими полями. Суммарная доза обусловлена размерами опухоли и количеством полей облучения. Оперативные вмешательства мы осуществляем спустя 3 нед после окончания облучения. При рецидивах злокачественных опухолей подчелюстной железы часто приходится увеличивать объем иссекаемых тканей, часто прибегая к резекции нижней челюсти или дна полости рта.
Злокачественные опухоли малых слюнных желез органов полости рта и верхнечелюстной пазухи следует лечить по тем же принципам, что и рак слизистой оболочки полости рта и полости носа с придаточными пазухами. Однако надо учесть, что при злокачественных опухолях малых слюнных желез метастазирование в регионарные лимфатические узлы наблюдается значительно реже, чем при плоскоклеточном раке слизистой оболочки полости рта. Поэтому иссечение шейной клетчатки в этих случаях мы производим при наличии метастазов или подозрении на них.
Послеоперационный период у большинства больных после радикальных операций по поводу злокачественных опухолей слюнных желез протекает гладко. Однако резекция внутренней яремной вены и травматизация блуждающего нерва должны учитываться во время и после операции в плане профилактики шока и понижения внутричерепного давления.
Общая патофизиология клетки
При запущенных формах злокачественных опухолей слюнных желез по показаниям может быть использована лучевая терапия, уменьшающая боли, сопутствующие воспалительные процессы и опухолевую активность. Мы наблюдали больных, у которых подобные новообразования под влиянием «паллиативной» лучевой терапии становились операбельными.
Лекарственный, гормональный и химиохирургический методы лечения злокачественных опухолей слюнных желез пока не получили применения и продолжают изучаться. В нашей практике лишь метотрексат у некоторых больных раком больших слюнных желез вызывал значительную регрессию опухоли. Аналогичного противоопухолевого эффекта нередко можно добиться при регионарном использовании сарколизина. Л. П. Мальчикова настоятельно рекомендует внедрять в практику метод регионарной каротидной перфузии сарколизином в комбинации с радикальной операцией, считая, что эта методика значительно уменьшает регионарное и отдаленное метастазирование.
Отдаленные результаты лечения при доброкачественных опухолях слюнных желез, в том числе смешанных, в общем благоприятные. Почти все пациенты возвращаются к своим прежним занятиям. Часто парезы отдельных мимических мышц, сохраняющиеся в первые недели после операции спустя 4—7 мес уменьшаются и исчезают. Рецидивы после лечения смешанных опухолей околоушной слюнной железы наблюдаются, по данным различных авторов, в 1,5—35% случаев (в крупных специализированных клиниках США — в 5%) и наступают чаще в течение первых 2 лет. Мы наблюдали рецидивы только после хирургического лечения рецидивных смешанных опухолей — в 3%. По данным американских хирургов, повторные рецидивы после операции удаления рецидивных опухолей следует ожидать в 25%. Эта цифра говорит о высокой ответственности хирурга, совершающего первую операцию.
Отдаленные результаты лечения злокачественных опухолей слюнных желез в общем неблагоприятны. При мукоэпидермоидных опухолях прогностическое значение длительности долечебного периода нами не установлено. Прогноз зависит от варианта строения мукоэпидермоидной опухоли. Местные рецидивы наблюдаются примерно в 40% при всех вариантах строения. Обусловлено это тем обстоятельством, что названные новообразования часто диагностируются как смешанные опухоли и лечатся, естественно, не радикально. Метастазы в лимфатические узлы шеи реже наблюдается при хорошо дифференцированном варианте строения опухоли (9%), чаще при умеренно (37%) и еще чаще при малодифференцированном (50%). Соответственно количество смертельных исходов —10,27, 60%. Установлено также, что прогноз хуже при мукоэпидермоидных опухолях, содержащих «свободную» слизь и не имеющих лимфоидно-плазмоцитарной инфильтрации.
При аденокистозных карциномах (цилиндромах) возникли местные рецидивы у 40%, метастазы в регионарные лимфатические узлы у 6,6%, метастазы в легких и костях у 44%, умерли 25,5% больных. Однако прогноз во многом зависит от варианта гистологического строения цилиндромы (рис. 187). Например, при криброзном варианте отдаленные метастазы наблюдаются в 34,2%, смертельные исходы — в 29%, при солидном варианте — соответственно 100% и 90%.
Прогноз при аденокарциноме и других видах карцином слюнных желез, в том числе малигнизировавшихся смешанных опухолях, примерно одинаковый. Излечение наблюдается в 20—25% (по материалам различных авторов). Трудоспособность у ряда больных через несколько месяцев восстанавливается, однако у многих она снижается из-за паралича мимических мышц и отека лица. Результаты лечения несколько улучшились после того, как начали применять комбинированный метод лечения и современные комбинированные радикальные операции. Рецидивы наблюдаются в 40—44%, метастазы в регионарные лимфатические узлы — в 47—50%. Хуже результаты лечения злокачественных опухолей подчелюстной слюнной железы по сравнению с околоушной железой.
spravr.ru
| Обратная связь ПОЗНАВАТЕЛЬНОЕ Сила воли ведет к действию, а позитивные действия формируют позитивное отношение Как определить диапазон голоса - ваш вокал Как цель узнает о ваших желаниях прежде, чем вы начнете действовать. Как компании прогнозируют привычки и манипулируют ими Целительная привычка Как самому избавиться от обидчивости Противоречивые взгляды на качества, присущие мужчинам Тренинг уверенности в себе Вкуснейший "Салат из свеклы с чесноком" Натюрморт и его изобразительные возможности Применение, как принимать мумие? Мумие для волос, лица, при переломах, при кровотечении и т.д. Как научиться брать на себя ответственность Зачем нужны границы в отношениях с детьми? Световозвращающие элементы на детской одежде Как победить свой возраст? Восемь уникальных способов, которые помогут достичь долголетия Как слышать голос Бога Классификация ожирения по ИМТ (ВОЗ) Глава 3. Завет мужчины с женщиной Оси и плоскости тела человека - Тело человека состоит из определенных топографических частей и участков, в которых расположены органы, мышцы, сосуды, нервы и т.д. Отёска стен и прирубка косяков - Когда на доме не достаёт окон и дверей, красивое высокое крыльцо ещё только в воображении, приходится подниматься с улицы в дом по трапу. Дифференциальные уравнения второго порядка (модель рынка с прогнозируемыми ценами) - В простых моделях рынка спрос и предложение обычно полагают зависящими только от текущей цены на товар. | нии лечение завершается паротидэкто-мией с сохранением ветвей лицевого нерва, при злокачественном течении лечение проводят по методу, описанному ниже. Комбинированному методу лечения подлежат также аденокарцинома, эпи-дермоидная и недифференцированная карцинома, рак из «смешанной» опухоли. Лечение лучше начинать с предоперационной дальнодистанционной гамма-терапии на аппарате ГУТ-Со - 400 - 1 или на более мощных установках. Гамма-терапию следует проводить с очаговой суммарной поглощенной дозой 50- 60 Гр. Облучать регионарные лимфатические узлы необходимо в том случае, если имеются или подозреваются метастазы. Под влиянием облучения опухоль часто значительно уменьшается. После облучения производят операцию (примерно через 3 нед). Оперативное вмешательство может считаться радикальным, если околоушную слюнную железу, пораженную опухолью, удаляют в едином блоке с регионарными лимфатическими узлами с учетом особенностей лимфообращения шеи. Проводить послеоперационное облучение после радикальных операций нет необходимости. При распространенности первичной опухоли Т1-Т2, когда на шее имеются одиночные, небольшие и смещаемые метастазы, необходимо производить полную паротидэктомию (без сохранения лицевого нерва) в едином блоке с тканями, «уносимыми» при фасциаль-но-футлярном иссечении шейной клетчатки. В этих случаях, кроме блока тканей, которые обычно удаляют при фас-циально-футлярном иссечении шейной клетчатки, в зону удаляемых тканей включают наружную яремную вену с окружающей ее клетчаткой, поверхностными лимфатическими узлами и сосудами. При раке околоушной железы ТЗ и множественных или малосмещаемых метастазах на шее производят удаление единым блоком околоушной железы (отступя на 1-2 см от ее краев) вместе с лицевым нервом и мягкими тканями шеи по методу Крайла. Шейную клетчатку иссекают в границах нижнего края нижней челюсти, средней линии шеи, ключицы и переднего края трапециевидной мышцы (рис. 172). Удалению подлежат подкожная мышца шеи, грудиноключично - сосцевидная мышца, подчелюстная слюнная железа, внутренняя и наружная яремные вены, наружная сонная артерия, заднее брюшко двубрюшной мышцы, шилоподъязычная и лопаточно-под-ъязычная мышцы. Техника этой операции, основанная на многочисленных анатомических исследованиях, многие годы остается предметом нашего изучения и неоднократно описывалась в журналах и книгах. На рис. 173-177 изображены главные этапы проведения радикальной операции по поводу рака околоушной слюнной железы. После иссечения указанных тканей необходимо по возможности осуществить пластику лицевого нерва, например, путем пересадки одного из нервов шеи. Большинство злокачественных опухолей слюнных желез радиорезистентны. Поиск средств и способов, усиливающих противоопухолевую активность лучевого воздействия, выявил положительное значение искусственной гипертермии [Светицкий П. В., 1986; Ткачев С. И., 1994]. Изучение в нашей клинике роли терморадиотера- пии (гипертермия + радиотерапия) показало преимущества последней перед одной радиотерапией [Амралиев Н. М., 1992]. Выраженная регрессия опухоли после терморадиотерапии отмечена у 71 %, а после радиотерапии - только у 40 % больных. Проведение терморадиотерапии по радикальной программе при значительном эффекте предоперационной дозы облучения позволяет получить у некоторых больных полную резорбцию опухоли. Наиболее чувствительной к данному способу лечения оказалась аденокистозная карцинома. Хороший эффект зарегистрирован у больных, у которых размер опухоли не превышал 4 см. Использование терморадиотерапии на первом этапе комбинированного лечения позволило расширить показания к сохранению лицевого нерва при опухолях околоушной слюнной железы в случае отсутствия признаков поражения нерва. Наблюдение за больными в течение 2 лет показало абластичность таких операций. Для улучшения результатов лечения опухолей околоушной слюнной железы некоторые специалисты рекомендуют проводить послеоперационную лучевую терапию электронами 10215 МэВ на первичный очаг и регионарные зоны с пораженной стороны в СОД 50-76 Гр: 5-летняя выживаемость при таком способе лечения составляет 69 %. В литературе описан положительный опыт комбинированного лечения злокачественных опухолей околоушной слюнной железы с использованием интраоперационного облучения ложа железы и при показаниях - шеи. М. Moushmov (1992) отмечает хорошие результаты лечения: 90 % 5-летняя выживаемость и отсутствие серьезных осложнений. В нашей клинике начато изучение комбинированного метода с использованием внутритканевого облучения ложа околоушной железы. Полиморфные аденомы подчелюстной слюнной железы лечат обычно хирургически. Операции не представляют трудностей, так как подчелюстной футляр иссекается вместе с подчелюстной слюнной железой. Смешанные опухоли подъязычной и малых слюнных желез органов полости рта удаляют с сохранением капсулы. '
Границы иссекаемых Тканей при радикальной Операции по поводу рака Околоушной слюнной Железы. Разрезы кожи, Используемые нами при Операциях по поводу рака Околоушной слюнной Железы. 1 - по Кларку; 2 - по Мартину; 3 - по Пьетрантони; 4 - по Брауну; 5 - по Нанесу: в блокудаляемых тканейвключают кожный лоскут,под которымрасполагается наружнаяяремная вена с сопровождающими лимфатическими сосудами.
После мобилизации кожных лоскутов и рассечения фасций по средней линии шеи разрезают на уровне верхнего края ключицы от грудины до трапециевидной мышцы поверхностную мышцу шеи, вторую фасцию и ножки грудиноключично-сосцевидной мышцы.
Мобилизуют клетчатку бокового треугольника шеи вместе с пятой фасцией. Перевязывают и пересекают внутреннюю яремную вену. Снаружи вдоль переднего края трапециевидной мышцы рассекают фасции.
Выделив клетчатку шеи до уровня развилки сонной артерии, перевязывают и пересекают наружную сонную артерию. У сосцевидного отростка пересекают грудиноключично-сосцевидную мышцу, шилоподъязычную мышцу и заднее брюшко двубрюшной мышцы. На этом уровне перевязывают и пересекают внутреннюю яремную вену. Отделяют от нижней челюсти и ушной раковины инфильтрированную опухолью околоушную слюнную железу.
Злокачественные новообразования подчелюстной слюнной железы подлежат комбинированному лечению. При отсутствии метастазов в регионарных лимфатических узлах проводят дально-дистанционное гамма-облучение первичного очага, а затем осуществляют фасциально-футлярное иссечение шейной клетчатки вместе с опухолью. При метастазах в шейных лимфатических узлах в зону облучения следует включать соответствующую половину шеи и дальнодистанционную гамма-терапию проводить несколькими полями. Суммарная доза обусловлена размерами опухоли и числом полей облучения. Операцию мы проводим спустя 3 нед после окончания облучения. При реци- |
megapredmet.ru