Ацетонемический синдром: причины, симптомы, лечение, прогноз. Синдром ацетонемической рвоты
Ацетонемический синдром - причины, симптомы, диагностика и лечение
Ацетонемический синдром – симптомокомплекс, обусловленный нарушением обменных процессов и накоплением в крови ребенка кетоновых тел. Ацетонемический синдром проявляется ацетонемическими кризами: многократной рвотой, дегидратацией, интоксикацией, запахом ацетона изо рта, абдоминальным синдромом, субфебрилитетом. Ацетонемический синдром диагностируется на основании клинических данных и лабораторных показателей (выявления кетонурии, нарушения электролитного баланса, повышения уровня мочевины и др.). При ацетонемическом кризе показана инфузионная терапия, постановки очистительной клизмы, оральная дегидратация, диета с включением легкоусвояемых углеводов.
Ацетонемический синдром (синдром циклической ацетонемической рвоты, недиабетический кетоацидоз) – патологическое состояние, сопровождающееся повышением содержание в крови кетоновых тел (ацетона, b-оксимасляной кислоты, ацетоуксусной кислоты), образующихся вследствие нарушения обмена аминокислот и жиров. Об ацетонемическом синдроме у детей говорят в случае повторяющихся ацетонемических кризов.
В педиатрии различают первичный (идиопатический) ацетонемический синдром, являющийся самостоятельной патологией, и вторичный ацетонемический синдром, сопровождающий течение ряда заболеваний. К развитию первичного ацетонемического синдрома склонны около 5% детей в возрасте от 1 года до 12-13 лет; соотношение девочек к мальчикам составляет 11:9.
Вторичная гиперкетонемия может возникать при декомпенсированном сахарном диабете у детей, инсулиновой гипогликемии, гиперинсулинизме, тиреотоксикозе, болезни Иценко-Кушинга, гликогеновой болезни, ЧМТ, опухолях мозга в области турецкого седла, токсических поражениях печени, инфекционном токсикозе, гемолитической анемии, лейкемии, голодании и др. состояниях. Поскольку течение и прогноз вторичного ацетонемического синдрома определяется основным заболеванием, в дальнейшем речь пойдет о первичном недиабетическом кетоацидозе.
Причины ацетонемического синдрома
В основе развития ацетонемического синдрома лежит абсолютная или относительная недостаточность углеводов в рационе питания ребенка либо преобладание жирных кислот и кетогенных аминокислот. Развитию ацетонемического синдрома способствует недостаточность ферментов печени, участвующих в окислительных процессах. Кроме этого, особенности метаболизма у детей таковы, что имеет место снижение кетолиза - процесса утилизации кетоновых тел.
При абсолютной или относительной недостаточности углеводов энергетические потребности организма компенсируются усиленным липолизом с образованием избытка свободных жирных кислот. В условиях нормального метаболизма в печени происходит трансформация свободных жирных кислот в метаболит ацетил-коэнзим А, который в дальнейшем участвует в ресинтезе жирных кислот и образовании холестерина. Лишь небольшая часть ацетил-коэнзима А расходуется на образование кетоновых тел.
При усиленном липолизе количество ацетил-коэнзима А избыточно, а активность ферментов, активизирующих образование жирных кислот и холестерина, недостаточна. Поэтому утилизация ацетил-коэнзима А происходит в основном путем кетолиза.
Большое количество кетоновых тел (ацетона, b-оксимасляной кислоты, ацетоуксусной кислоты) вызывает нарушение кислотно-основного и водно-электролитного равновесия, оказывает токсическое действие на ЦНС и желудочно-кишечный тракт, что находит свое выражение в клинике ацетонемического синдрома.
Факторами, провоцирующими ацетонемический синдром, могут выступать психоэмоциональные стрессы, интоксикации, боль, инсоляция, инфекции (ОРВИ, гастроэнтерит, пневмония, нейроинфекции). Важную роль в развитии ацетонемического синдрома играют алмиментарные факторы - голодание, переедание, чрезмерное употребление белковой и жирной пищи при дефиците углеводов. Ацетонемический синдром у новорожденных обычно связан с имевшим место у беременной поздним токсикозом – нефропатией.
Симптомы ацетонемического синдрома
Ацетонемический синдром часто встречается у детей с аномалиями конституции (нервно-артритическим диатезом). Таких детей отличает повышенная возбудимость и быстрая истощаемость нервной системы; они имеют худощавое телосложение, часто излишне пугливы, страдают неврозами и беспокойным сном. В то же время у ребенка с нервно-артрической аномалией конституции быстрее сверстников развиваются речь, память и другие познавательные процессы. Дети с нервно-артрическим диатезом склонны к нарушению обмена пуринов и мочевой кислоты, поэтому в зрелом возрасте подвержены развитию мочекаменной болезни, подагры, артритов, гломерулонефрита, ожирения, сахарного диабета 2 типа.
Типичными проявлениями ацетонемического синдрома служат ацетонемические кризы. Подобные кризы при ацетонемическом синдроме могут развиваться внезапно или вслед за предвестниками (так называемой аурой): вялостью или возбуждением, отсутствием аппетита, тошнотой, мигренеподобной головной болью и др.
Типичная клиника ацетонемического криза характеризуется многократной или неукротимой рвотой, которая возникает при попытке покормить или напоить ребенка. На фоне рвоты при ацетонемическом синдроме быстро развиваются признаки интоксикации и дегидратации (мышечная гипотония, адинамия, бледность кожи с румянцем).
Двигательное возбуждение и беспокойство ребенка сменяются сонливостью и слабостью; при тяжелом течении ацетонемического синдрома возможны менингеальные симптомы и судороги. Характерны лихорадка (37,5-38,5°С), спастические боли в животе, диарея или задержка стула. Изо рта ребенка, от кожных покровов, мочи и рвотных масс исходит запах ацетона.
Первые приступы ацетонемического синдрома обычно появляются в возрасте 2-3-х лет, учащаются к 7 годам и полностью исчезают к 12-13-летнему возрасту.
Диагностика ацетонемического синдрома
Распознаванию ацетонемического синдрома способствует изучение анамнеза и жалоб, клинической симптоматики, результатов лабораторных исследований. Обязательно следует различать первичный и вторичный ацетонемический синдром.
При объективном обследовании ребенка с ацетонемическим синдромом во время криза выявляются ослабление тонов сердца, тахикардия, аритмия; сухость кожи и слизистых, снижение тургора кожи, снижение слезовыделения; тахипноэ, гепатомегалия, уменьшение диуреза.
Клинический анализ крови при ацетонемическом синдроме характеризуется лейкоцитозом, нейтрофилезом, ускорением СОЭ; общий анализ мочи – кетонурией различной степени (от + до ++++). В биохимическом анализе крови может наблюдаться гипонатриемия (при потере внеклеточной жидкости) или гипернатриемия (при потере внутриклеточной жидкости), гипер- или гипокалиемия, повышение уровня мочевины и мочевой кислоты, нормо- или умеренная гипогликемия.
Дифференциальная диагностика первичного ацетонемического синдрома проводится с вторичным кетоацидозом, острым животом (аппендицитом у детей, перитонитом), нейрохирургической патологией (менингитом, энцефалитом, отеком мозга), отравлениями и кишечными инфекциями. В связи с этим ребенок должен быть дополнительно проконсультирован детским эндокринологом, детским хирургом, детским неврологом, детским инфекционистом, детским гастроэнтерологом.
Лечение ацетонемического синдрома
Основными направлениями лечения ацетонемического синдрома служат купирование кризов и поддерживающая терапия в межприступные периоды, направленная на снижение количества обострений.
При ацетонемических кризах показана госпитализация ребенка. Производится диетическая коррекция: строго ограничиваются жиры, рекомендуются легкоусвояемые углеводы и обильное дробное питье. Целесообразна постановка очистительной клизмы с раствором гидрокарбоната натрия, нейтрализующим часть кетоновых тел, попавших в кишечник. Оральная регидратация при ацетонемическом синдроме производится щелочной минеральной водой и комбинированными растворами. При выраженном обезвоживании проводится инфузионная терапия – внутривенное капельное введение 5% глюкозы, солевых растворов. Симптоматическая терапия включает введение противорвотных препаратов, спазмолитиков, седативных препаратов. При правильном лечении симптомы ацетонемического криза стихают на 2-5 день.
В межприступные периоды наблюдение ребенка с ацетонемическим синдромом осуществляется педиатром. Необходима организация правильного питания (растительно-молочная диета, ограничение продуктов, богатых жирами), профилактика инфекционных заболеваний и психоэмоциональных перегрузок, проведение водных и закаливающих процедур (ванн, контрастного душа, обливаний, обтираний), достаточный сон и пребывание на свежем воздухе.
Ребенку с ацетонемическим синдромом показаны профилактические курсы поливитаминов, гепатопротекторов, ферментов, седативной терапии, массажа; контроль копрограммы. Для контроля ацетона мочи рекомендуется самостоятельно исследовать мочу на содержание кетоновых тел с помощью диагностических тест-полосок.
Дети с ацетонемическим синдромом должны состоять на диспансерном учете у детского эндокринолога, ежегодно проходить исследование глюкозы крови, УЗИ почек и УЗИ брюшной полости.
www.krasotaimedicina.ru
суть, клиника (рвота, криз), диагностика, лечение
Ацетонемический синдром – особая реакция организма на чрезмерное скопление в крови кетоновых тел. Это целый комплекс клинических признаков, возникающий вследствие нарушения обмена веществ и интоксикации организма. Ацетонемическая рвота у детей не появляется беспричинно. Причинами патологического состояния являются стрессы, психоэмоциональное перенапряжение, физические перегрузки, погрешности в питании, острая инфекция, различные заболевания. Перед началом приступа ребенок становится капризным, плаксивым, слабым, он отказывается от еды, жалуется на боль в животе и голове.
В организме постоянно протекают обменные процессы. С током крови и лимфы питательные вещества поступают к тканям и органам, а продукты распада и токсины выводятся наружу. Метаболический сбой отрицательным образом сказывается на состоянии здоровья человека. В результате дефицита глюкозы и активации процесса распада жиров в крови появляются кетоновые тела. Нарушенный обмен белков и жиров приводит к накоплению продуктов распада в организме, дальнейшему прогрессированию метаболических изменений и общей интоксикации. Высокая концентрация кетоновых тел в крови проявляется приступами ацетонемических кризов и заканчивается развитием ацетонемического синдрома у детей.
Данный недуг считается одним из проявлений нервно-артрического диатеза. Проявляется он приступами неукротимой рвоты, сменяющимися периодами благополучия; запахом ацетона изо рта; признаками интоксикационного, дегидратационного и абдоминального синдромов. Больные дети легко возбуждаются, обладают хорошей памятью и способностями к обучению, отстают в весе и физическом развитии от сверстников, но опережают их в психоэмоциональном плане. После 12 лет патология полностью исчезает. Синдром имеет код по МКБ-10 R82.4 и наименование «Ацетонурия». Он чаще возникает у детей дошкольного возраста 5-6 лет.
Диагностика патологии основывается на данных клинической картины и результатах лабораторных испытаний. Водно-электролитный дисбаланс в сочетании с кетонурией и гипераммониемией — характерные признаки синдрома. Положительный тест на ацетон в моче — основной диагностический критерий патологии.
Больным с ацетонемией проводят инфузионную терапию, ставят очистительные клизмы, назначают углеводно-растительную диету. Лечебные мероприятия позволяют предотвратить ацетонемический криз и существенно облегчить состояние ребенка. Начавшийся криз пройдет быстро и без осложнений. Если болезнь вовремя не купировать и пустить на самотек, последствия могут быть самыми печальными.
Виды ацетонемического синдрома:
- Первичный синдром — отдельная нозологическая единица, основным проявлением которой является многократно повторяющаяся рвота. Спровоцировать его обострение может переедание жирной пищи или длительное голодание. Развивается недуг у детей с нервно-артритическим диатезом.
- Вторичный синдром — проявление заболеваний внутренних органов и острых лихорадочных состояний. Он сопровождает течение эндокринопатий, острых инфекций, травм и новообразований мозга, гематологических и пищеварительных расстройств.
Этиология
Дефицит углеводов приводит к нехватке энергии в организме и компенсаторной активации липолиза, в результате которого образуется избыток жирных кислот. В норме у здоровых людей они трансформируются в печени в ацетил-коэнзим А, большая часть которого участвует в образовании холестерина, а меньшая — расходуется на образование кетоновых тел. Когда липолиз усиливается, количество ацетил-коэнзима А также становится избыточным. Остается лишь один способ его использования — образование кетоновых тел или кетогенез. Недостаточно адаптированная пищеварительная система ребенка и ускоренный метаболизм нарушают кетолиз. Кетоновые тела накапливаются в крови, вызывают кислотно-щелочной дисбаланс и оказывают токсическое действие на ЦНС и ЖКТ.
У взрослых ацетонемический синдром развивается при нарушении пуринового обмена. Это еще один механизм восполнения дефицита энергии при недостаточности углеводов в крови — использование внутренних запасов белка. При расщеплении углеводов образуются глюкоза и вода, а при распаде белков — множество промежуточных продуктов, представляющих определенную опасность для живого организма. Среди них кетоновые тела — ацетоуксусная и бета-оксимасляная кислоты, ацетон. Их избыточное содержание в крови приводит к ацетонемическому синдрому.
Факторы, провоцирующие развитие патологии:
- психомоторное перенапряжение,
- отравление,
- сильная боль,
- солнечная радиация,
- поражение ЦНС,
- инфекции,
- алкоголизм,
- физическая нагрузка,
- алиментарные факторы — длительное голодание или переедание жирной и белковой пищи,
- токсикоз беременных — нефропатия, эклампсия,
- наследственность — наличие у родственников подагры, желчекаменной и мочекаменной болезни, атеросклероза,
- почечная недостаточность,
- дефицит пищеварительных ферментов,
- дискинезия желчевыводящих протоков.
Кетоновые тела в процессе окисления преобразуются в воду и углекислый газ. Эти биохимические реакции активно протекают в скелетных мышцах, миокарде и мозговой ткани. В неизменном виде они покидают организм через почки, легкие и органы ЖКТ. Когда процесс их образования происходит быстрее, чем процесс утилизации, возникает кетоз.
Патогенетические звенья синдрома:
- воздействие провоцирующего фактора,
- повышение уровня кетоновых тел,
- кетоацидоз,
- гипервентиляция легких,
- снижение углекислоты в крови,
- вазоконстрикция — сужение кровеносных сосудов,
- коматозное состояние,
- повреждение липидного слоя мембран,
- гипоксемия,
- раздражение слизистой оболочки ЖКТ,
- клинические проявления — рвота, боль в животе.
Симптоматика

Патология проявляется следующими клиническими признаками:
- Нервозность и раздражительность — признаки повышенной нервной возбудимости,
- Неврастения — легкая возбудимость и быстрая истощаемость нервных функций,
- Худощавость фигуры,
- Застенчивость, пугливость и замкнутость в новых ситуациях,
- Чуткий сон, частая бессонница, ночные кошмары,
- Гиперчувствительность к запахам, звукам и яркому свету,
- Нестабильность эмоций,
- Быстрое развитие речи, памяти, восприятия информации,
- Социальная дезадаптация.
Ацетонемический криз — типичное проявление патологии, часто возникающее внезапно, а иногда после предвестников: апатии, равнодушия или возбуждения, беспокойства, снижения аппетита, диспепсии.
- Основным признаком ацетонемического криза является многократная или неукротимая рвота, отличающаяся стереотипией: каждый новый эпизод повторяет предшествующий. В рвотных массах часто содержится желчь, слизь и кровь. Ацетонемическая рвота практически всегда сопровождается интоксикацией, дегидратацией, болью в животе и прочими признаками.
- Интоксикационный синдром проявляется жаром, ознобом, тахикардией, миалгией, артралгией, одышкой.
- Дегидратационный синдром — гипотонус мышц, адинамия, сухость и бледность кожи, алый румянец на щеках, западение глаз.
- Возможно появление в тяжелых случаях менингеальных симптомов, тахипноэ, судорог.
- Абдоминальный синдром проявляется дискомфортом и болью в эпигастрии, нарушением стула, диспепсическими явлениями.
- У больных снижается диурез, появляется неприятный запах ацетона изо рта, от кожи, мочи и рвотных масс. Печень увеличивается в размерах после прекращения рвоты.
Клинические признаки постепенно нарастают. Ребенок становится вялым, сонливым, раздражительным. Первые приступы болезни могут возникнуть даже в период новорожденности и полностью исчезнуть в пубертатном возрасте.
При наличии перечисленных выше симптомов в крови обнаруживают много кетоновых тел, а в моче — ацетон. Ацетонемическую рвоту сложно купировать. Сделать это нужно как можно скорее, чтобы не допустить обезвоживания. В противном случае у больных увеличивается печень, возрастет количество лейкоцитов в крови, наступает кетоацидотическая кома.
Диагностические мероприятия
Диагноз патологии ставят после всестороннего обследования больного. Для этого собирают анамнез жизни и болезни, выслушивают жалобы, изучают клинические признаки и результаты дополнительных испытаний. У больных в крови обнаруживают воспалительные изменения, увеличение или уменьшение концентрации натрия и калия, снижение глюкозы, гипохлоремию, смещение рН в кислую сторону, гиперхолестеринемию, липопротеинемию, высокую концентрацию кетоновых тел. В моче выявляют глюкозурию и кетонурию. Инструментальная диагностика заключается в проведении ультразвукового исследования поджелудочной железы, органов брюшной полости, почек. Эхокардиоскопия позволяет определить уменьшение диастолического и ударного объема левого желудочка.

Всем больным требуется консультация специалистов в области эндокринологии, хирургии, неврологии, гастроэнтерологии.
Определить концентрацию кетоновых тел в моче и крови можно в условиях клинической лаборатории или дома. Венозную кровь сдают утром натощак. Перед этим запрещено курение и употребление алкоголя. Всем пациентам накануне рекомендуют не нервничать и не изменять свой привычный рацион питания. Мочу собирают утром в стерильный контейнер после гигиены наружных половых органов.
В домашних условиях используют тест-системы — индикаторные полоски, по степени окраски которых делают выводы о наличии ацетона в моче. Для этого существуют таблицы, в которых каждому цвету соответствует та или иная концентрация кетоновых тел. Тест-полоску опускают в мочу на пару секунд и выжидают 2-3 минуты. За это время происходит химическая реакция. Затем сверяют цвет полоски с прилагаемой к тесту шкалой.
Лечение
При наличии первых признаков патологии у ребенка необходимо отпаивать его минеральной водой, отваром шиповника или несладким чаем, простой питьевой водой без газа с растворенной глюкозой. Если уровень ацетона повышен значительно, требуется промывание желудка и постановка очистительной клизмы. Затем ребенку дают энтеросорбенты — «Активированный уголь», «Энтеросгель». Чтобы не допустить обезвоживания, следует ребенка постоянно поить. Обычно дают по 1-2 глотка через каждые 5 минут. Такое дробное питье помогает снизить позывы к рвоте, нормализует метаболизм и снижает нагрузку на почки. При кетоацидотической рвоте показан 12-часовой голод.
Строгий контроль ежедневного рациона ребенка позволяет избежать обострения синдрома в будущем. Больным детям запрещены консервы, маринады, газировки, фаст-фуд, снеки, жирная и жареная пища. В неблагополучный период необходимо соблюдать диету 2-3 недели. Меню должно состоять из рисовой каши, картофеля, нежирного мяса, супа на овощном бульоне, зелени и овощей, диетических печеных яблок, галетного печенья.
Ацетонемический криз — показание для госпитализации ребенка. Больным проводится дезинтоксикационная, патогенетическая и симптоматическая терапия, направленная на снятие боли и позывов к рвоте, нормализацию электролитного баланса в организме.
- Диетотерапия заключается в исключении из рациона жиров, преобладании легкоусвояемых углеводов и достаточного количества жидкости. Больным показано обильное дробное питание.
- При эксикозе используют растворы, приготовленные самостоятельно из порошка или готовые препараты. Чаще всего применяют «Регидрон», «Глюкосолан», биорисовые или морковно-рисовые отвары, «Оралит», «Гидровит», «Гидровит Форте», «Орсоль».
- Инфузионная терапия основана на внутривенном введении лекарственных препаратов, предназначенных для восстановления баланса электролитов и кислотно-основного состояния в организме. Больным вводят коллоидные и кристаллоидные растворы — физраствор, Рингера, глюкозы, «Полиглюкин», «Реоглюман», «Реополиглюкин», «Гемодез».
- Противомикробное лечение проводится по показаниям — антибактериальные и противовирусные средства.
- Для устранения основных симптомов используют противорвотные препараты «Церукал», «Реглан», спазмолитики «Дротаверин», «Папаверин», седативные средства «Персен», «Новопассит», гепатопротекторы «Гепабене», «Карсил», «Эссенциале», прокинетики «Мотилиум», «Метоклопрамид», метаболические препараты «Тиамин», «Кокарбоксилаза», «Пиридоксин».
- Гемодиализ почек показан, когда фильтрационная функция органа существенно нарушена. Этот метод позволяет очистить кровь от вредных веществ и продуктов распада. Кровь больного и специальный водный раствор проходят через прибор и словно просеиваются через сито. В организм она возвращается в очищенном виде.
- Фитотерапия — настой корня валерианы, пустырника, пиона, оказывающий легкое седативное действие.
Правильное лечение позволяет устранить симптомы ацетонемического криза за 2-5 дней.
Клинические рекомендации специалистов в межприступный период:
- Необходимо следить за питанием ребенка, кормить его преимущественно молочными и растительными продуктами, не допускать погрешностей в диете.
- Чтобы избежать развития инфекционных заболеваний, следует соблюдать правила личной гигиены, не посещать места массового скопления людей, выполнять элементарные противоэпидемические мероприятия.
- Стрессы и эмоциональное перенапряжение — провокаторы недуга. Родители должны создать благоприятную атмосферу в семье и суметь защитить своего ребенка от конфликтов и отрицательных эмоций.
- В межприступный период больным детям назначают поливитаминные комплексы, препараты, улучшающие работу печени, ферменты, лечебные ванны и массаж.
С помощью средств народной медицины можно добиться прекращения рвоты и улучшения общего самочувствия. Обычно приминают отвары и настои из мелиссы, перечной мяты, чабреца, котовника, щавеля и шиповника, брусники. Растительные средства, обладающие противовоспалительными, обезболивающими и диуретическими свойствами: календула, пион, можжевельник, крушина, крапива, березовые листья.
Дети с ацетонемическим синдромом в наибольшей степени подвержены развитию сахарного диабета. Поэтому они наблюдаются у детского эндокринолога и ежегодно сдают анализ крови на толерантность к глюкозе. Таким детям показана витаминотерапия 2 раза в год весной и осенью, а также ежегодное санитарно-курортное лечение.
Прогноз и профилактика

Прогноз патологии относительно благоприятный. С возрастом частота кризов постепенно снижается, а затем и вовсе прекращается. В 11-12 лет недуг проходит самостоятельно, и исчезают все его симптомы. Своевременная и грамотная медицинская помощь позволяют купировать кетоацидоз, а также избежать развития тяжелых осложнений и последствий.
Чтобы предупредить развитие синдрома, необходимо информировать родителей, дети которых страдают нервно-артритическим диатезом, о возможных провоцирующих этиопатогенетических факторах. Клинические рекомендации специалистов позволяют предупредить формирование недуга:
- не перегружать ребенка жирной пищей,
- следить, чтобы ребенок не голодал,
- проводить закаливающие и водные процедуры,
- своевременно вакцинировать ребенка,
- укреплять иммунитет,
- нормализовать микрофлору кишечника,
- спать не менее 8 часов в сутки.
Больным детям противопоказаны прямые солнечные лучи, стрессовые и конфликтные ситуации. Чтобы избежать новых приступов, необходимо проводить профилактику ОРВИ. Для этого следует вести активный образ жизни, закаляться, гулять на свежем воздухе. Если правильно лечиться и соблюдать все врачебные наставления, кризы у ребенка отступят навсегда.
Видео: специалисты об ацетонемическом синдроме
sindrom.info
Ацетонемический синдром. Лечение ацетонемии. Симптомы, причины.
Клинические проявления ацетонемии
Проявления ацетонемического синдрома имеют множество различных вариантов, но в любом случае в каждом приступе имеются определенные типичные проявления, достаточно пугающие и неприятные для ребенка, и тяжелые для морального состояния родителей. Итак, прежде всего для ацетонемического синдрома в стадии клинического обострения характерны приступы рвоты, при этом она многократная, неукротимая, длительная, проявляется не только при попытках покушать, но даже при питье жидкости. Эта рвота тяжела для ребенка, она может приводить к серьезным признакам обезвоживания.
Кроме приступов многократной рвоты при ацетонемическом синдроме проявляются признаки токсикоза, усугубляемого еще обезвоживанием. При этом проявляются бледность с одновременным неестественным румянцем на щеках, снижением тонуса мышц всего тела и сильной слабостью, возбуждением и криками, плачем, которое постепенно сменяется слабостью и сильной сонливостью, сильной сухостью кожи и слизистых оболочек в области рта и глаз.
Во время приступов ацетонемической рвоты возникает повышение температуры до 38-39 градусов, а порой и выше за счет токсикоза и обезвоживания, от тела ребенка, его дыхания и от всех его выделений исходит специфический запах, его описывают как запах растворителя, ацетона или «преющих фруктов». Стоит помнить, что приступы ацетонемической рвоты не возникают на пустом месте, без предварительной провокации. Поэтому, необходимо внимательно проанализировать предыдущее самочувствие и поведение ребенка.
Обычно приступы ацетонемической рвоты возникают после физических или эмоциональных перегрузок, особенно в праздники, после переедания или злоупотребления жирной пищей и сладостями, либо на фоне болезни ребенка, например, простуды. Зачастую внимательные родители перед приступом могут выявлять определенные предвестники того, что может случиться рвота с ацетоном. Дети становятся чрезмерно капризными и плаксивыми, отказываются от привычной и даже любимой еды, жалуются на недомогания и головные боли. Зачастую перед кризом у детей может отмечаться понос или послабление стула, боли в области живота, даже до начала рвоты можно уловить исходящий от ребенка легкий запах ацетона, особенно изо рта, а в моче тест-полосками можно определить наличие ацетона. Если родители уже не впервые встречаются с подобными проявлениями ацетонемической рвоты, они могут уже начать предотвращение приступа, что значительно облегчает состояние ребенка и может совсем не дать развитие рвоты, либо приступ пройдет легко и быстро, без обезвоживания. Типичный приступ ацетонемической рвоты
Проявления типичных, классически протекающих приступов ацетонемического синдрома могут длиться от одного-двух дней до пяти-семи суток, и сопровождаются приступами рвоты. Частота возникновения приступов и их длительность зависят от исходного уровня здоровья ребенка, а также мер по соблюдению родителями ребенка режима и пищевых ограничений, приема медикаментов и прочих факторов. Рвота в самых легких случаях может возникать однократно, но обычно она бывает несколько раз, и может быть до десяти и более рвотных эпизодов за одни сутки. Это достаточно тяжело для детей, особенно в раннем возрасте.
В клинической картине при типичных ацетонемических приступах доминирует приступная и многократная рвота, причем попытки ребенка покушать или попить воды провоцируют новые приступы рвоты. Содержимое желудка немедленно выходит при любых попытках приема жидкости, из-за чего происходит обезвоживание и формируется интоксикация кетоновыми телами, накапливающимися в организме в результате дефектов обмена. Ребенок выглядит резко болезненным, он сильно бледный, с болезненным резко выделяющимся на фоне бледности румянцем на щеках, затем происходит прогрессивное снижение активности ребенка из-за резко выраженной мышечной слабости. Ребенку тяжело даже понимать руки или ходить, он постоянно лежит в постели.
Также для ацетонемических приступов характерна стадийность развития неврологических и клинических проявлений – изначально при малых концентрациях ацетона в крови возникает возбуждение с резким беспокойством, криками, плачем и истериками ребенка, но по мере накопления токсических продуктов в крови возбуждение и плач ребенка сменяются приступами вялости и сонливости, резкой слабостью и бессилием. При раздражении отделов мозга могут возникать приступы судорог и потери сознания, что может приводить к обезвоживанию мозговой ткани и развитию комы.
При осмотре врачом будет выявлено нарушение кровообращения со снижением объема циркулирующей по сосудам крови, что проявляется резким снижением артериального давления, головокружениями, особенно в положении стоя, потерями сознания и коллапсами, ослаблением тонов сердца при прослушивании грудной клетки, развитием сильной тахикардии или аритмии, с резким нарушением сердечной деятельности.
Малыши могут жаловаться на приступы схваткообразных болей в животе, приступы упорной боли в области сего живота, приступы тошноты и позывы к рвоте. Родители могут отмечать предыдущие перед приступом эпизоды запоров или сильного послабления стула вплоть до диареи.
При осмотре живота он не напряжен, хотя болезненность отмечается из-за спазма кишечника в отдельных участках, но может быть увеличение края печени из-под реберной дуги на один-два сантиметра, и такое увеличение печени может сохраняться еще в течение недели после прошедшего уже приступа за счет активной детоксикационной активности печени.
На фоне приступов рвоты обычно повышается температура до 37.0-38.0 градусов, кроме того, от всех испражнений исходит запах ацетона, а в крови и моче его можно замерить количественно.
При проведении анализов крови и мочи выявляется повышенное количество уровня кетоновых тел (ацетона, оксимасляной и ацетоуксусной кислот), снижение количества хлоридов плазмы, метаболический ацидоз – накопление в крови кислотных радикалов, снижение глюкозы крови – гипогликемия, а также изменение состава липидов крови за счет активного их расщепления с образованием ацетона. В общем анализе крови резко повышается количество лейкоцитов с нейтрофильным сдвигом и достаточно выражено ускорение СОЭ. Методы диагностики ацетонемического синдрома
Если такое случилось с ребенком впервые, родители всегда сильно пугаются, особенно тому факту что рвота не прекращается, зачастую проявления похожи на клинику кишечной инфекции, при этом причины для нее нет, все остальные члены семьи здоровы, а ребенку плохо. Но врачи скорой помощи упорно везут ребенка с температурой, рвотой и обезвоживанием в инфекционный стационар.
Именно там чаще сего по анализам крови и мочи уже и выясняется, что концентрации ацетона в моче и крови зашкаливают, и впервые вставляется диагноз ацетонемического синдрома, тогда ребенка переводят в гастроэнтерологию и долечивают там. При установленном диагнозе родители в дальнейшем приобретают тест-полоски для определения уровня ацетона в моче, и контролируют его, корректируя диетические и лечебные мероприятия.
Даже если родители уверены, что начало рвоты – это новый ацетонемический приступ, необходимо вызвать врача, появление ацетона в моче может быть и признаком некоторых других заболеваний – диагноз ацетонемического синдрома ставится после искючения таких патологий как диабетический кетоацидоз, тяжелое осложнение сахарного диабета с изменением метаболизма сахаров, а также при исключении острых хирургических заболеваний – аппендицита и перитонита. Из-за упорной рвоты немедленно стоит исключать также и такие диагнозы как нейрохирургические осложнения в виде энцефалитов, менингитов, начала отека головного мозга, отравления, токсикозы и инфекционные заболевания в продромальном периоде. Что нужно провести для диагностики?
Для быстрой и домашней диагностики ацетонемического синдрома и наличия ацетона в моче можно провести экспресс-анализ с специальными диагностическими тест-полосками. Они реагируют на концентрации ацетона мочи изменением цвета и его интенсивностью. Чем больше ацетона в моче, тем интенсивнее и ярче окрашивание тест-полоски, опущенной в мочу ребенка. Полоски покупают в аптеке, опускают в свежее собранную порцию мочи на несколько секунд до полного промокания, и потом вынимают и сравнивают с шкалой окраски на коробочке. По степени окраски судят приблизительно об уровне ацетона мочи. Это неточная диагностик и она помогает только приблизительно оценить степень тяжести приступа и начать лечение.
В условиях стационара в крови количество ацетона измеряют в единицах или моль\л, а в моче уровень ацетона определяют полуколичественным методом, по степени мутности мочи с добавлением особого раствора. В клиническом анализе мочи уровень кетонов ставят плюсами от одного до четырех, и по этому уровню определяют состояние и степень тяжести – при одном-двух плюсах можно продолжать лечение в домашних условиях, уровень ацетона не критический, при трех плюсах повышение уровня кетоновых тел составляет около 400 раз в сравнении с нормой, при четырех плюсах, более шестисот. При таком уровне кетоновых тел состояние представляет опасность для здоровья может привести к тяжелому нейротоксикозу, поражению мозга с формированием комы и отека мозга. При таком уровне токсикоза проводится активное стационарное лечение с инфузионной терапией и детоксикацией. Что важно для диагноза?
Врачу при первичном обращении к нему пациентов крайне важно выяснить истинную природу происхождения ацетонемического синдрома – первичный ли он, как одно из проявлений нервно-артритической аномалии конституции, или вторичный, вызванный какими-либо заболеваниями или сдвигами в метаболизме (обменные процессы печени, проблемы поджелудочной железы, осложнение впервые дебютировавшего сахарного диабета). Для того, чтобы определиться с диагнозов в 1994 году всемирным педиатрическим консенсусом были установлены определенные критерии диагноза «ацетонемический синдром». Для постановки диагноза необходимо определить основные и дополнительные критерии диагностики синдрома.
К основным относятся:
- повторяющаяся периодически рвота, приступного характера и различной интенсивности,
- в межприступный период состояние ребенка вполне нормальное, без отклонений в здоровье,
- нет данных по лабораторным, рентгенологическим и эндоскопическим признакам органических и функциональных поражений органов пищеварительного тракта (гастрита, язвы, гепатита, панкреатита).
- приступы рвоты стереотипные, всегда аналогичны предыдущим эпизодам по времени течения, длительности, приступы обычно заканчиваются спонтанно, как и начались,
- при приступах рвоты возникает также тошнота и боли в области живота, сильная слабость и головные боли, заторможенность и признаки токсикоза,
- в анализе мочи высокий ацетон.
Ацетонемический синдром – это серьезное расстройство работы внутренних органов ребенка, которое проявляется серьезными нарушениями в самочувствии и общем состоянии. Поэтому, если у ребенка возникают симптомы, подозрительные в плане криза, ему немедленно нужно оказать помощь, а в дальнейшем правильно и полноценно лечить, в дальнейшем проводя профилактику приступов. Поэтому, важно разобраться, каким образом нужно строить лечение, какие этапы в лечении необходимы, и на что обращать внимание. Первая помощь при кризе
Прежде всего, самой основной должна быть помощь при кризе – ребенок чувствует себя очень плохо, и необходимы срочные меры для облегчения его самочувствия. Прежде всего, если вы не очень опытны в вопросах купирования кризов, необходимо немедленно вызвать врача на дом. Также стоит поступить при кризе у малышей первых лет жизни. Кроме того, если возникли сомнения, стоит также вызывать врача, так как ацетонемический криз может быть похож на многие инфекционные болезни, порой очень опасные. Также врач определит, нужно ли будет при кризе дополнительно назначать какое-либо лечение сверх того, что применяется обычно.
Прежде всего, необходимо начать лечение с незамедлительного отпаивания ребенка – ему необходимо давать больше жидкости. Прежде всего, нужно давать ему крепкий сладкий чай, но объясните малышу, что его нужно пить мелкими глотками, не торопясь, чтобы не провоцировать рвоту. Поступление воды мелкими порциями всасывается и используется на нужды организма, в то время как большой объем одномоментно выпитой жидкости может провоцировать приступ рвоты. Температура жидкости должна быть равна или ниже температуры тела, при сильной рвоте предпочтительна прохладная, но не ледяная вода. Если состояние ребенка позволяет, и у него есть желание поесть, можно дать ему белый сухарик, либо кусочек вчерашнего белого хлеба. Однако, если ребенок не желает кушать, заставлять насильно его не нужно. Если ребенок нормально усваивает жидкости, можно дать ему травяной чай или отвар из мяты или душицы, можно давать минеральную щелочную воду без газов в теплом виде.
Если ребенок может кушать, стоит давать ему по ложечке кисломолочные напитки, фруктовое пюре, овощные пюре. Принципы лечения ацетонемического синдрома
В лечении ацетонемического синдрома существует два основных направления:
- лечение приступов ацетонемии, в том числе с приступами рвоты и токсикозом,
- лечение и реабилитация ребенка в межприступные периоды, чтобы снизить частоту и тяжесть обострений.
Основными принципами лечения является предотвращение обезвоживания и восполнение потерь жидкости, которая потеряна при рвоте, устранение токсического влияния кетоновых тел на организм малыша, и особенно на нервную систему, а также устранение самой рвоты, диетические мероприятия и дополнительные меры воздействия.
Коррекцию питания назначают любому ребенку с проявлениями ацетонемического синдрома и рвоты. Прежде всего, в пище должно быть достаточно легких углеводов – сахара, глюкозы и жидкости, при этом необходимо строго ограничивать жиры. При первых же проявлениях криза необходимо начало отпаивания ребенка – необходимо давать любую имеющуюся под рукой теплую жидкость в объеме от 5 до 15 мл с интервалом в пять-десять минут, чтобы не было провоцирования приступов рвоты. Желательно отпаивание щелочным питьем – минеральной водой без газа, либо, если минеральной воды нет – просто сладким крепким чаем.
В начальной стадии заболевания у ребенка может быть снижен аппетит, поэтому не стоит усердствовать в его кормлении, если ребенок не желает кушать, заставлять его не стоит. Можно предложить сухие печенья-галеты с чаем или сухарики белого хлеба. Со второго дня или по прекращении рвоты можно предлагать ребенку рисовую кашу на воде разваристую и жидкую, овощной суп небольшими порциями, при этом необходимо сократить интервалы между приемами пищи. Если это грудничок, почаще стоит прикладывать его к груди, искусственнику – давать более жидкую, чем обычно смесь, жидкие каши с бутылочки, почаще поить. Если ребенка не рвет, и он усваивает пищу, можно постепенно расширять рацион за счет углеводистых продуктов – каши из гречки, овсянки, пшеницы, можно рыбу или котлеты на пару.
Чтобы не допускать приступов в дальнейшем, необходимо после окончания приступа соблюдать определенные строгие диетические рекомендации – нельзя кормить детей телятиной, продуктами с салом и жиром, курицей, особенно с кожицей, жирными продуктами, консервами, бульонами и копченостями. Стоит существенно ограничить продукты группы бобовых, щавель, помидоров во всех видах, шоколада и конфет, кофе. особенно предпочтительны в питании продукты молочные и кисломолочные, яйцо и картофель, овощи с фруктами, каши и гарниры из круп.
При ацетонемическом синдроме одной из ключевых проблем является обезвоживание и необходимо проводить с ним комплексную борьбу. При легкой и среднетяжелой степени ацетонемии с одним-двумя крестами ацетона в моче можно вполне обойтись оральной регидратацией (отпаивание) с проведением некоторых несложных мероприятий. Прежде всего, первым делом необходимо проведение очистительной клизмы для удаления избытка ацетона и продуктов распада из кишечника, обычно клизму проводят щелочным раствором – чайную ложку соды растворяют в стакане чуть теплой воды. Содовый раствор нейтрализует часть кетоновых тел, механически очищает кишечник от каловых масс и немного облегчает состояние ребенка.
После клизмы необходим обязательное отпаивание ребенка при помощи введения ему жидкости – примерно из расчета 100 мл на килограмм веса тела, или по рвоте – на каждую рвоту затем нужно выпоить около 100-150 мл жидкости. Выбор расторов для отпаивания лучше обсудить с доктором, но если времени на ожидание врача у вас нет, либо на момент рвоты нет связи с врачом, нужно применять растворы самостоятельно. Каждые пять минут давайте ребенку с ложечки жидкость в количестве 5-10 мл, это может быть сладкий теплый чай, можно с медом или лимоном, негазированная питьевая или щелочная минеральная вода, раствор пищевой соды. Если в доме есть растворы для оральной регидратации – лучше воспользоваться ими, обычно пакетик препарата разводят на литр воды и выпаивают его за сутки с ложечки. Самыми подходящими для ребенка будут Оралит или Регидрон, Глюкосолан, ОРС-200.
Вниманиие – если состояние ребенка не улучшается, не проходит рвота или ему становится хуже, состояние прогрессивно ухудшается, необходим вызов скорой помощи и госпитализация в отделение детской больницы для постановки капельницы и капельного введения жидкостей в организм. Это поможет в борьбе с токсикозом, выводит кетоновые тела из организма и помогает восстановить водный баланс при обезвоживании. Не нужно отказываться от данных процедур, они могут спасти ребенку жизнь и здоровье.
При рвоте в дополнение к капельному введению растворов в стационаре ребенку обычно делают укол противорвотных средств, назначают препараты для нормализации обмена веществ, нарушенных при болезни, и применяют вещества, которые способствуют восстановлению полноценной работы печени и кишечника.
По мере улучшения состояния и возможности самостоятельно пить жидкость, прекращении рвоты, ребенка переводят на оральное отпаивание, потихоньку начинают его кормить. При возникновении во время приступа болей в животе, могут быть назначены спазмолитики в возрастных дозах. При возбуждении или беспокойстве ребенка назначают седативные препараты или транквилизаторы, они уменьшат процессы возбуждения головного мозга, что поможет снизить частоту рвоты.
Правильное и своевременное начало лечения позволяет полностью купировать рвоту через один-два дня, и симптомы болезни угасают за три-пять дней. При правильном ведении ребенка ацетонемический синдром не угрожает жизни и здоровью малыша, но это не значит, что ребенка после приступа не нужно лечить и дальше, и не нужно применять медикаментов и диеты.
Проявления рвоты существенно ослабляют ребенка и его иммунитет, нарушают процессы метаболизма, что приводит к нарушению обменных процессов во всех органах. Кетоновые тела раздражают почки, что приводит к усиленному выделению кислоты ими и закислению крови. Это вредно для растущего организма. В таких условиях нарушается нормальная работа сердца и головного мозга. Лечение между приступами
Ребенка с ацетонемическим синдромом педиатр ставит на диспансерный учет и наблюдет его постоянно, проводя курсы профилактического лечения, даже если нет приступов, и ребенок чувствует себя хорошо. Прежде всего, в питание ребенка врач внесет существенные коррективы и ограничения в питании нужно будет придерживаться строго – переедание и употребление запрещенных продуктов приводит к обострениям и возникновению приступов рвоты. Периодически будет рекомендован курс витаминотерапии, как минимум дважды в год, в межсезонье. Также будет рекомендовано санаторно-курортное лечение в условиях санаториев для детей.
С целью улучшения работы печени по обезвреживанию кетоновых тел назначаются препараты гепатопротекторы и липотропные вещества, они помогают клеткам печени активизировать работу и нормализуют жировой обмен печени. Если наблюдаются изменения в анализе кала, как результат нарушений в работе поджелудочной железы, применяют препараты ферментов курсами на один-два месяца с постепенной отменой препаратов под контролем врача.
Детям с повышенной возбудимостью нервной системы будут показаны курсы лечения валерианой и пустырником, назначение седативных чаев и курсы массажа, лечебные ванны. Такие курсы необходимо повторять несколько раз в год.
Важно регулярно контролировать уровень ацетона в моче, для чего в аптеке можно приобрести специальные тест-полоски. Мочу исследуют на уровень ацетона первый месяц после криза, а затем проводят тест при необходимости – если у родителей возникают подозрения на повышение ацетона, при простудных заболеваниях или стрессах. При раннем выявлении ацетона в моче можно сразу начать описанные выше мероприятия, что не даст развиться рвоте и плохому самочувствию. По тест-полоскам также контролируют и эффективность лечения.Дети с ацетонемическим синдромом являются угрожаемыми по развитию в дальнейшем сахарного диабета, а значит, они должны также состоять на диспансерном учете у эндокринолога, проходя ежегодный контроль уровня глюкозы крови.
Постепенно при адекватном лечении и реабилитации ацетонемические кризы проходят к периоду пубертата – к 12-15 годам. Однако, у таких детей высок риск развития таких заболеваний, как камни в желчном пузыре, гипертензия, вегето-сосудистая дистония и других. Они требуют особенно пристального наблюдения со стороны врача и родителей, особенно из-за нервной возбудимости и частых приступов, которых малыш может просто бояться. Важно регулярно проходить осмотры специалистов и диспансеризацию, чтобы вовремя распознать начинающиеся осложнения или начало кризов. Этим детям важно проводить профилактику простуд, любое ОРВИ у них может осложниться появлением ацетона в моче. При полноценном уходе и соблюдении диеты можно добиться практически полного исчезновения приступов.
puzkarapuz.ru
Ацетонемический синдром
Комплекс симптомов, которые обусловлены высокой концентрацией кетоновых тел в плазме крови, называют ацетонемическим синдромом.
Ацетонемический синдром у детей
Данное патологическое состояние, сопровождающееся рвотой, встречается в основном у детей. Бывает идиопатический или первичный ацетонемический синдром, который возникает из-за нарушения диеты, то есть когда ребенок употребляет излишнее количество жиров или долго ничего не кушает. Вторичный ацетонемический синдром появляется на фоне опухолей ЦНС, эндокринных или инфекционных заболеваний. Первичный синдром чаще всего встречается у детей от года до тринадцати лет. Причем более подвержены этому заболеванию девочки. Для того чтобы купировать ацетонемический криз, нужно внутривенно ввести специальную жидкость.
Ацетонемический синдром у детей развивается на фоне стресса и алиментарных расстройств, таких как употребление белковой и жирной пищи, а также голодания. Относительный или абсолютный дефицит углеводов провоцирует возникновение липолиза, который заставляет печень получать много жирных кислот. В печени свободные жирные кислоты трансформируются в ацетил-коэнзим («универсальный метаболит»). В связи с этим снижается ферментативная активность, поэтому свободные жирные кислоты и холестерин не синтезируются в полной мере.
Кетоновые тела, такие как ацетон и ацетоуксусная кислота, либо в тканях окисляются, превращаясь в воду и углекислый газ, либо выводятся легкими, почками и ЖКТ в неизменном виде. Кетоз образуется тогда, когда скорость формирования кетоновых тел выше скорости их утилизации.
Излишек кетоновых тел оказывает на ЦНС наркотическое воздействие, ребенок может впасть в коматозное состояние. Пациента все время тошнит и рвет, ему не хочется не есть , ни пить, в животе возникают боли, а изо рта пахнет прелыми яблоками. В течение нескольких дней симптоматика становится ярче, ребенок становится раздражительным и вялым, отмечается обезвоживание. Глаза западают, больной худеет, но на щеках заметен яркий румянец.
Ацетонемический синдром сопровождается лихорадкой, диареей и тахикардией. В рвотных массах содержится слизь, кровь и желчь.
Ацетонемический синдром причины
Ацетонемический синдром – это разновидность нарушения функции метаболизма. В крови пациента содержится много кетоновых тел, которые в процессе обмена веществ распадаются на ацетоновые компоненты. Из-за этого у больного появляется частая рвота и боли в животе. В самых серьезных случаях возникает кома.
Если беременная женщина страдала от почечной недостаточности, то у ребенка может развиться ацетонемический синдром. Будущие мамы должны регулярно сдавать анализы для того чтобы как можно раньше заметить неполадки в работе организма, которые могут отразиться на развитии ребенка.
Все начинается с почек, куда поступает кровь богатая пуринами. Почечные клубочки не могут нормально работать, если в них поступает большое количество пуриновых веществ. С кровью они возвращаются в кровяное русло в виде кетоновых тел. В результате чего дыхание учащается, увеличивается частота сокращений сердца, ребенок становится апатичным, вялым и может впасть в кому.
Основной симптом ацетонемического синдрома – неукротимая рвота с кровью, сопровождающаяся болью в животе. Причем на фоне абсолютного благополучия внезапно возникает приступ ацетонемического криза.
Причины ацетонемического синдрома в накоплении большого количества кетоновых тел в крови.
Лечится это заболевание путем купирования криза и пролонгации времени ремиссии. Для того чтобы снять криз используют кофакторы и прокинетики, также применяется ферментативная заместительная терапия. В крайних случаях назначают внутривенную инфузионную терапию, которая позволяет восстановить электролитный состав крови и восполнить потерю жидкости. Внутривенно вливают лекарства со щелочной реакции. В период ремиссии важно строго соблюдать диету и следить за образом жизни ребенка.
Данное заболевание нередко сопровождается нервной возбудимостью, при которой в кровь выбрасывается много кетоновых тел и пуринов. Кризисное состояние может быть спровоцировано всплеском позитивных и негативных эмоций. Родители должны следить за тем, чтобы ребенок сильно не перенапрягался как в физическом, так и в эмоциональном плане.
Ацетонемический синдром симптомы
Рвота, которая возникает при ацетонемическом синдроме, приводит к обезвоживанию, появляются признаки отравления. Ребенок бледен, вял и раздражителен. Во время криза у пациента поднимается температура до 39 градусов. Врачи утверждают, что криз на пустом месте не образуется, его обычно провоцируют нарушением диеты, физические и эмоциональные нагрузки.
Симптомы ацетонемического синдрома: головная боль, отсутствие аппетита, общее недомогание, плаксивость, рвота, боль в животе, диарея и обезвоживание. Приступы продолжаются от одного дня до недели. Насколько все будет серьезно, зависит от здоровья ребенка и того, как родители помогали соблюдать режим.
При малой концентрации в крови ацетона ребенок плачет, кричит и ведет себя беспокойно. Когда отравляющего вещества становится много, пациент становится вялым, слабым и сонливым. Иногда бывают судороги и потеря сознания. Обезвоживание мозговой ткани нередко приводит к коме.
Анализы крови и мочи говорят о том, что в организме содержится большое количество кетоновых тел, таких как ацетоуксусная и оксимасляная кислоты, ацетон. Также по анализам можно заметить, что в плазме крови снижено количество хлоридов плазмы. В общем анализе крови отмечается ускорение СОЭ и высокий уровень лейкоцитов.
Родители обычно сильно пугаются симптомов ацетонемического синдрома, которые очень похожи на кишечную инфекцию. Скорая помощь отвозит ребенка в инфекционный стационар, где и выясняется диагноз. Ацетонемический синдром лечат в гастроэнтерологии. Когда ребенка выписывают, родителям рекомендуют приобрести тест-полоски, которые помогают определить уровень ацетона в моче. Также дают список запрещенных и разрешенных продуктов. Соблюдение строгой диеты является гарантией того, что ребенка редко будет беспокоить данное заболевание, которое длительное время может находиться в стадии ремиссии.
Ацетонемический синдром лечение
Ребенок во время криза плохо себя чувствует, для того чтобы облегчить его состояние, нужно сразу вызвать врача. До прихода специалиста нужно начать отпаивание больного. В качестве питья подходит сладкий чай, который нужно пить маленькими глотками для того чтобы не вызвать рвоту. Если ребенок голоден, ему можно дать сухарик или кусочек белого хлеба. В качестве питья можно использовать отвар из мяты и ромашки, а также теплую минеральную воду без газов.
Лечение ацетонемического синдрома зависит от количества ацетона в крови. Главное в лечении – не допустить обезвоживания организма.
В больнице специальные растворы вводятся через капельницу, нередко делают противорвотный укол. Врач обычно назначает препараты, которые нормализуют обмен веществ и восстанавливают работу кишечника и печени. Как только ребенок сможет пить самостоятельно, ему отменяют капельницу и начинают отпаивать через рот. Для того чтобы избавить пациента от болей в животе, назначают спазмолитики. Если ребенок начинает возбуждаться и вести себя беспокойно, врач назначает седативные препараты и транквилизаторы. Если во время оказать помощь, симптомы исчезнут через пять дней максимум.
Ребенка с таким диагнозом врач ставит на диспансерный учет и постоянно наблюдает. Регулярно проводится курс профилактического лечения, даже если ребенок хорошо себя чувствует, и у него нет приступов.
Для улучшения работы печени назначают липотропные вещества и гепатопротекторы, помогающие клеткам печени нормализовать жировой обмен. Если есть изменения в кале, значит плохо работает поджелудочная железа. Ей в помощь назначаются ферменты, которые необходимо принимать курсами под наблюдением врача.
Слишком возбудимым детям прописывают пустырник и валериану, а также седативные чаи. Педиатр может назначить массаж и прописать лечебные ванны.
Если строго соблюдать предписания врача и контролировать заболевание, к пятнадцати годам оно пройдет само.
Диета при ацетонемическом синдроме
Основой успешного лечения является постоянная диета, которая позволяет предупредить кризы. Из рациона должны быть исключены рис, мясо, субпродукты, горох, фасоль, грибы, жирная рыба, то есть продукты, в которых содержится пурин. Есть можно легкоусвояемые продукты: овощи, яйца, молочные продукты и фрукты. Каждый день нужно выпивать по два стакана минеральной воды «Боржоми» или «Ессентуки». Также рекомендовано употребление свежих овощных и фруктовых соков.
Диета при ацетонемическом синдроме не исключает использование ферментативных препаратов, которые можно давать только с разрешения врача.
При недостаточности ферментов печени и поджелудочной железы возникает ацетонемический синдром, который часто развивается из-за стресса, инфекций, непривычной пищи или переедания.
Данное заболевание характеризуется диареей, вялостью, многократной рвотой, болью в животе и нарушением сердечного ритма. Если не соблюдать диету и не лечиться, ацетонемический синдром может перерасти в сахарный диабет, холепатию, ВСД, артериальную гипертензию или даже кому.
Похожие статьи:
Виды и причины рвоты у ребенка
Лечение рвоты у ребенка
Рвота у грудного ребенка
Рвотный рефлекс
Симптомы с рвотой
toshno.net
Ацетонемическая рвота – симптомы и лечение, фото и видео
Ацетонемическая рвота у детей с ацетоном – основные симптомы:
- Головная боль
- Слабость
- Боль в животе
- Повышенная температура
- Тошнота
- Судороги
- Потеря аппетита
- Рвота
- Запах ацетона изо рта
- Озноб
- Понос
- Сонливость
- Упадок сил
- Лихорадка
- Бледность кожи
- Вялость
- Повышенная возбужденность
- Снижение мышечного тонуса
- Нарушение процесса дефекации
- Нездоровый румянец на щеках
Содержание статьи:
Что такое ацетонемическая рвота у детей
Ацетонемическая рвота (син. синдром циклической ацетонемической рвоты, недиабетический кетоацидоз) — патологический процесс, который обусловлен накоплением в крови ребенка кетоновых тел. В результате происходит нарушение обменных процессов, что вызывает рвоту у ребенка, симптоматику общей интоксикации и субфебрилитет.
Заболевание может быть как первичной, так и вторичной природы. Ацетонемический синдром у детей проявляется в виде ярко выраженной клинической картины, начальное течение которой очень схоже с пищевым отравлением. Специфическим симптомом станет запах ацетона изо рта и клиника абдоминального синдрома. Окончательный диагноз может установить только врач после проведения необходимых диагностических мероприятий.

Для определения характера патологического процесса принимаются во внимание клинические данные и результаты лабораторных исследований. Инструментальная диагностика используется в индивидуальных случаях.
Лечение, как правило, консервативное. Посредством специфической терапии, диетического питания и выполнения общих рекомендаций врача ацетонемическая рвота у детей хорошо поддается лечению. Если причиной патологии у малыша стало другое заболевание, прогноз будет полностью зависеть от характера течения первичного патологического процесса.
Согласно международной классификации заболеваний десятого пересмотра, патологический процесс трактуется как симптом, который относиться к заболеваниям системы пищеварения и брюшной полости. Таким образом, код по МКБ-10 — R10-R19.

Причины ацетонемической рвоты
Причины развития патологического процесса у детей будут зависеть от формы — первичная или вторичная. Первичная ацетонемическая рвота может быть обусловлена следующим:
- относительная или абсолютная недостаточность углеводов в рационе;
- чрезмерное количество жиров;
- преобладание в химическом составе пищи кетогенных аминокислот;
- недостаточность ферментов печени;
- нарушение процесса метаболизма.
Вторичная ацетонемическая рвота может быть обусловлена такими этиологическими факторами:
Следует выделить ряд предрасполагающих факторов для ацетонемической рвоты у детей:
- голодание;
- скудное меню, которое не обеспечивает детский организм даже минимумом необходимых витаминов и минералов;
- инфекционные заболевания;
- частые пищевые отравления;
- употребление в пищу несочетаемых, некачественных продуктов;
- переедание;
- употребление в пищу чрезмерного количества белка и жиров;
- психоэмоциональные стрессы.
У новорожденных ацетонемическая рвота чаще всего обусловлена поздним токсикозом у матери или наличием нефропатии в анамнезе.
Установить точные причины развития патологического процесса у ребенка может только врач. Самостоятельно сопоставлять симптоматику и болезнь, проводить лечение на основании сделанных выводов настоятельно не рекомендуется. Это может привести не только к ухудшению самочувствия, но и к необратимым патологическим процессам.
Классификация
По характеру возникновения патологического процесса выделяют две его формы:
- первичная;
- вторичная.
По характеру течения патологический процесс может быть осложненным или неосложненным. Если начать терапию своевременно и соблюдать все рекомендации врача, можно стабилизировать состояние ребенка и не провоцировать развитие осложнений.
Симптомы ацетонемической рвоты
Начальная клиническая картина при ацетонемическом синдроме у детей очень схожа с пищевым отравлением. Поэтому многие родители не обращаются за медицинской помощью своевременно, а пытаются устранить симптомы самостоятельно.
Клиническая картина данного заболевания характеризуется следующим образом:
- вялость или повышенная возбудимость;
- отсутствие аппетита;
- тошнота;
- мигренеподобная головная боль;
- многократная рвота, которая может только усиливаться после того, как малыш поест или попьет;
- бледность кожи, на лице может возникать лихорадочный румянец;
- адинамия;
- мышечная гипотония;
- анемия;
- слабость;
- возможно нарушение частотности и консистенции стула.
Тяжелое течение заболевания у детей может характеризоваться следующей клинической картиной:
- патологическое возбуждение ребенка сменяется слабостью и сонливостью;
- спастические боли в животе;
- задержка стула или, наоборот, длительные приступы диареи;
- судороги;
- менингеальные симптомы;
- повышенная температура тела;
- озноб и лихорадка.
Специфический симптом — изо рта ребенка, рвотных и каловых масс исходит резкий запах ацетона. При обычном пищевом отравлении такого не бывает, поэтому родителям нужно вызывать срочную медицинскую помощь, а не проводить терапию самостоятельно. Следует понимать, что длительная рвота и приступы диареи приведут к обезвоживанию организма, что крайне опасно для жизни.
Первый приступ ацетонемической рвоты чаще всего наблюдается в возрасте 2–3 лет. К семи годам такие проявления учащаются, но в 12–13 исчезают вовсе. Очень важно обратиться к врачу своевременно и правильно начать устранение патологии, иначе возможно развитие серьезных осложнений.
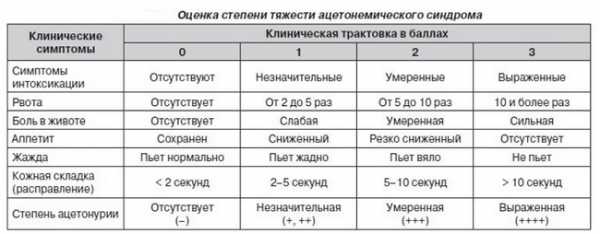 Оценка степени тяжести ацетонемического синдрома
Оценка степени тяжести ацетонемического синдрома
Диагностика
Первичный осмотр ребенка проводит врач-педиатр. Дополнительно может понадобиться консультация таких специалистов:
- гастроэнтеролог;
- иммунолог;
- невропатолог;
- эндокринолог;
- медицинский психолог.
Осмотр вне зависимости от возраста пациента проходит вместе с родителями.
Первичным диагностическим мероприятием будет физикальное обследование больного, в ходе которого врач должен установить следующее:
- как давно начали проявляться первые симптомы, длительность, характер течения клинической картины;
- есть ли запах ацетона при рвоте;
- образ жизни ребенка, питание;
- есть ли в личном анамнезе заболевания, которые выступают этиологией вторичного синдрома.
Для постановки точного диагноза проводятся следующие диагностические мероприятия:
- забор крови для общего и биохимического анализа;
- общий анализ мочи;
- общий анализ каловых масс.
Дополнительно может понадобиться тест на аллергические маркеры, УЗИ брюшной полости и эндоскопическое исследование. В большинстве случаев лабораторные анализы дают полную клиническую картину и позволяют поставить диагноз.
О том, что у ребенка синдром ацетонемической рвоты, будут говорить следующие факторы:
 Признаки гепатомегалии
Признаки гепатомегалии
Путем правильной трактовки результатов обследования и принимая во внимание возрастные критерии развития ребенка, собранный личный анамнез, врач ставит окончательный диагноз, после чего пациенту назначают эффективное лечение.
Лечение ацетонемического синдрома у детей
Лечение ацетонемического синдрома у детей подразумевается только в комплексе. Это значит, что прием подобранных медикаментов будет сочетаться со специальным режимом питания. Точный диетический стол подбирает врач индивидуально.
Медикаментозная часть лечения может включать следующие препараты:
- седативные;
- гепатопротекторы;
- ферменты;
- поливитамины.
В период приступов могут назначать:
- противодиарейные;
- противорвотные;
- для стабилизации работы ЖКТ;
- солевые растворы;
- введение инъекции глюкозы 5 % раствора.
Основополагающим фактором при лечении заболевания станет правильное питание. Диета при ацетонемическом синдроме подразумевает такие общие рекомендации:
- строго ограничивается количество жиров;
- в рацион должны включаться легкоусваиваемые углеводы;
- питание дробное, частое, небольшими порциями;
- следует ограничить количество жареной пищи — в периоды приступов еда вовсе исключается.
Важно контролировать питьевой режим малыша — подходят минеральная вода без газа, некрепкий черный и зеленый чай, компоты и травяные отвары.

Кроме приема медикаментов и соблюдения диеты, следует обратить внимание и на такие общие рекомендации:
- нужно проводить профилактику инфекционных заболеваний;
- ребенка нужно оградить от психоэмоциональных перегрузок;
- ежедневно нужно совершать прогулки на свежем воздухе;
- умеренная физическая активность должна присутствовать.
Соблюдая такие общие рекомендации врача, можно исключить развитие осложнений. Следует отметить, что на качестве жизни самого ребенка заболевание не скажется негативно.
Профилактика
Профилактические рекомендации для первичной формы болезни заключаются в следующих правилах для будущей матери:
- правильное питание;
- исключение стрессов, нервного перенапряжения;
- профилактика инфекционных заболеваний;
- соблюдение режима дня;
- при сильном токсикозе нужно обращаться в больницу.
Для вторичной формы заболевания эффективны следующие профилактические мероприятия:
- правильно составленный рацион для ребенка;
- профилактика воспалительных и инфекционных заболеваний;
- укрепление иммунной системы;
- умеренные физические нагрузки;
- ежедневные прогулки на свежем воздухе.
Важно систематически проходить профилактический осмотр у врачей, чтобы предотвратить или своевременно диагностировать заболевание. Самолечение исключается.
Если Вы считаете, что у вас Ацетонемическая рвота и характерные для этого заболевания симптомы, то вам может помочь врач педиатр..
Источник
Где купить лекарства дешевле
Актуальная цена в аптеках на лекарство сегодня. Посетите лучшие интернет-аптеки с быстрой доставкой:
Понравилась статья? Поделись с друзьями в соц.сетях:novosti-mediciny.ru
Ацетонемия кетонемия гиперкетонемия ацетонемическая рвота симптомы лечение
Ацетонемия (синоним кетонемия) — это содержание в крови ацетоновых (кетоновых) тел: ацетоуксусной, β-оксимасляной кислот, ацетона. Ацетоновые тела образуются преимущественно в печени из жирных кислот. В физиологических условиях скорость образования кетоновых тел соответствует их распаду, в норме их содержание в крови составляет 0,7—0,8 мг % . Увеличение содержания кетоновых тел в крови и тканях — кетоз (гиперацетонемия, гиперкетонемия; иногда это состояние неправильно обозначают термином «ацетонемия») — может наступить в результате усиленного, но недостаточно полного окисления жирных кислот, что в большинстве случаев связано с уменьшением в организме запасов углеводов. Кетоз сопровождает такие заболевания, как сахарный диабет, инсулиновая гипогликемия. К кетозу могут привести также гипоксия, интоксикации, инфекции, вызывающие жировую инфильтрацию печени, избыточное введение глюкокортикоидов при инсулиновой недостаточности. Значительное накопление ацетоновых тел (60—190 мг%) наблюдается при диабетической коме.
Токсическое действие гиперкетонемии на организм проявляется в угнетающем влиянии на центральную нервную систему, сдвиге рН крови в кислую сторону, большой потере с мочой калия и натрия, токсическом действии на почки с развитием вторичной олигурии и даже анурии. У детей нередко гиперкетонемия проявляется в виде периодически возникающей неукротимой рвоты — ацетонемическая рвота. Ее причиной могут быть нарушение функции печени, обмена веществ, а также стойкие изменения в диэнцефальной области. Приступ рвоты часто начинается неожиданно, но иногда — с предвестников, появляющихся за 1—2 суток (слабость, головная боль, запах ацетона изо рта). Приступ может длиться 2—3 суток и сопровождаться выраженным обезвоживанием и нарушением других видов обмена. Ремиссии продолжаются от нескольких недель до нескольких месяцев.
Лечение гиперкетонемии должно быть направлено на улучшение функции печени. Это достигается ограничением жира в пищевом рационе, а также назначением липотропных веществ (метионин — детям до 1 года — 0,2—0,3 г; 2—4 лет — 0,4 г; 5—14 лет — 0,5 г З—4 раза за 30 минут до еды с сиропом, киселем, молоком). Одновременно с метионином дают липокаин по 0,1 г 2—3 раза в день. Эффективно применение витамина В12 внутримышечно по 10— 30—50 мкг 2 раза в неделю, а также инсулина. При ацетонемической рвоте, кроме указанного лечения, показано промывание желудка, введение внутрь 4% раствора гидрокарбоната натрия, изотонического раствора хлорида натрия.
Ацетонемия (acetonaemia; ацетон и греч. haima — кровь; синоним кетонемия) — содержание в крови ацетоновых (кетоновых) тел: ацетоуксусной, β-оксимасляной кислот и ацетона. Местом их образования считается печень. Ацетонемия наблюдается при сахарном диабете, голодании, неукротимой рвоте беременных, эфирном наркозе, кишечной непроходимости, инсулиновой гипогликемии. Значительное увеличение количества ацетоновых тел в крови обнаруживается при диабетической коме. См. также Ацетон, Ацетоновые тела.
Ацетонемическая рвота (синоним: неукротимая рвота с ацетонемией, циклическая, или рецидивирующая, рвота, периодическая рвота с ацетонемией) — повторная рвота с нарушением общего состояния, расстройством обмена веществ, особенно углеводного и жирового, и выделением ацетона с мочой и с выдыхаемым воздухом. Наблюдается у детей дошкольного возраста с повышенной возбудимостью нервной системы в сочетании с наклонностью к развитию ацетонемии из-за сниженного кетолиза.
Предполагается, что ацетонемия и гипогликемия обусловлены временным нарушением функции поджелудочной железы и надпочечников.
Содержание гликогена в печени снижено; недостаток углеводов в пище и гипогликемия способствуют нарастанию в крови ацетоновых тел, вызывающих рвоту. Возникновению рвоты способствуют также перевозбуждение ребенка, инфекционные заболевания и прием кетогенной пищи с большим содержанием жиров и относительно малым количеством углеводов.
Ацетонемическая рвота возникает внезапно, часто утром, повторяется до 20—50 раз в день; такое состояние длится от одного до трех дней (Л. Рачев с сотр.). Развивается обезвоживание организма и снижается вес тела. Дыхание углубляется и замедляется. Наблюдаются тахикардия и приглушение тонов сердца. Нередко возникают боли в животе, обусловленные спазмом желудка и кишечника. Печень увеличена.
При чрезвычайно редких летальных исходах обнаруживают жировую инфильтрацию в печени и кровоизлияния во внутренние органы. Температура обычно нормальная или субфебрильная. Содержание ацетоновых тел в крови превышает 10 мг%, содержание сахара снижено. Выражены лейкоцитоз, лимфопения и моноцитопения. Отмечаются ацетонурия и уробилинурия.
Дифференциальный диагноз проводят со вторичной рвотой, обусловленной острым гастроэнтеритом, менингитом, опухолью мозга, скарлатиной, эпидемическим гепатитом и аппендицитом.
При прекоматозном состоянии у детей, больных диабетом сахарным (см.), также наблюдается ряд симптомов, сходных с ацетонемической рвотой. Однако гипергликемия и гликозурия служат достаточным основанием для постановки диагноза сахарного диабета. Прогноз: как правило, полное выздоровление. К крайне редко наступающему летальному исходу может привести остановка сердечной деятельности, паралич дыхания вследствие резкого токсикоза, обезвоживания и гипокалиемии.
Лечение. Постельный режим. В начале заболевания полное ограничение пищи. Внутрь 5—10% раствор глюкозы по 1 чайной ложке каждые 20—30 мин. В микроклизмах вводят по 20 мл физиологического раствора пополам с 10% раствором глюкозы. При отсутствии эффекта вводят физиологический раствор и 5% раствор глюкозы подкожно или внутривенно. Благоприятно влияет и промывание желудка физиологическим раствором или 1% раствором питьевой соды. По показаниям назначают кордиамин и кофеин. См. также Рвота.
www.medical-enc.ru
Ацетонемический синдром: симптомы, диагностика, лечение
При дефиците глюкозы крови организм перестраивается на добывание энергии из других источников, одновременно развивается ацетонемический синдром. Данное состояние считается патологическим, так как сопровождается выделением кетоновых тел – ацетона и кетокислот, которые в большом количестве вызывают интоксикацию организма. Чаще всего синдром встречается у детей, взрослых с истощением и ожирением, больных с сахарным диабетом и другими эндокринными нарушениями. Повышение концентрации ацетона сопровождается вялостью, рвотой, обезвоживанием. Наиболее опасно это состояние для детей младшего возраста и людей с дефицитом инсулина.

Патогенез
Самый простой способ для организма удовлетворить свои потребности в энергии – расщепление глюкозы. В небольшом количестве она всегда находится в нашей крови, ее основным источником является вся пища с углеводами. После еды в крови быстро растет уровень глюкозы, а затем она так же оперативно разносится кровотоком по всем клеткам тела.
Если человек вовремя не поел, дефицит глюкозы покрывается запасом гликогена. Это полисахарид, который хранится в печени и мышцах. Мышечная ткань может запасти до 400 г гликогена. Этот сахар расходуется только локально, по месту нахождения, и не способен попасть в кровь. В печени гликогена меньше – около 100 г у взрослых и 50 г у детей младшего школьного возраста. Он выбрасывается в кровь и разносится по всему телу. В обычных условиях этого гликогена хватает примерно на сутки, при физической нагрузке он тратится меньше, чем за час. У детей гликоген расходуется быстрее, так как их образ жизни активнее, чем у взрослых, а запасов полисахарида меньше.
Если кладовая гликогена истощилась, а сахар в кровь так и не поступил, организм включает очередной механизм – липолиз. Это процесс расщепления жиров на жирные кислоты и далее на коэнзим A. В последующих реакциях выделяется нужная организму энергия, синтезируются холестерин и кетоновые тела. В небольших количествах кетоны безопасны, они могут обнаруживаться в моче и крови, не нанося при этом вреда. Если жир расщепляется активно, имеется обезвоживание или проблемы с почками, ацетон не успевает выводиться и начинает копиться. В этом случае говорят об ацетонемическом синдроме. Его признаками являются рост кетонов в крови — ацетонемия и выделение их с мочой – ацетонурия.
Важно: Надо ли бояться ацетона в моче и причины его повышения, об этом мы рассказали здесь — читать подробнее
Причины синдрома
К нехватке глюкозы и ацетонемическому синдрому разной степени выраженности могут привести:
- Недостаточное поступление углеводов с пищей, например, низкоуглеводная диета для похудения или для больных сахарным диабетом. Длительный дефицит углеводов уменьшает способность печени запасать гликоген, поэтому ацетонемический синдром развивается у приверженцев такого питания быстрее, чем у людей, потребляющих достаточное количество сахаридов. У ребенка способность накапливать гликоген формируется еще до рождения. Из-за малого его количества младенцам нужно более частое питание с обязательным содержанием углеводов.
- Жирная, высокобелковая пища при относительной нехватке углеводов.
- Состояния, сопровождающиеся повышенным расходом энергии. Ацетонемический синдром по этой причине характерен для детей до 8 лет. У них стресс, инфекция, отравление и даже пропуск ужина могут привести к образованию кетонов. У части малышей наблюдается предрасположенность к ацетонурии, обычно они худенькие, подвижные, легко возбудимые, с плохим аппетитом и маленьким запасом гликогена. У взрослых ацетон в существенных количествах выделяется после серьезных травм, операций, выхода из комы, поэтому в это время больному вводят глюкозу внутривенно.
- При токсикозе или гестозе, которые сопровождаются рвотой и отсутствием аппетита, беременная женщина недополучает углеводов, поэтому в организме начинают расщепляться жиры, и выделяться ацетон. Как и у детей, причиной синдрома у беременных могут быть любые заболевания и эмоциональные переживания.
- Длительная высокоинтенсивная нагрузка на мышцы сжигает запасы глюкозы и гликогена, причем усвоение глюкозы продолжается еще некоторое время после тренировки или физического труда. Чтобы избежать ацетонемического синдрома, рекомендуют после нагрузки употреблять углеводы – «закрывать углеводное окно». И наоборот, если цель занятия – похудение, после него пару часов есть нежелательно, так как именно в это время расщепляется жир.
- Прекращение выработки инсулина при 1 типе диабета. При отсутствии собственного гормона сахар полностью теряет возможность попасть в клетки, поэтому жиры расщепляются особенно быстро. Ацетонемический синдром развивается при дебюте сахарного диабета или недостаточной дозе назначенных препаратов инсулина и может в краткие сроки перерасти в кетоацидотическую кому.
- Существенное снижение синтеза инсулина при тяжелой стадии 2 типа диабета. Как правило, в это время больного переводят на инсулинотерапию, чтобы предотвратить гипергликемию и голодание тканей. Если этого не происходит, одновременно с ростом сахара крови развивается ацетонемический синдром.
- Сильная инсулинорезистентность у больных с 2 типом диабета. При этом состоянии в крови достаточно и сахара, и инсулина, но мембраны клеток не пропускают их внутрь. Главная причина резистентности – ожирение и недостаток движения.
- Частое употребление алкоголя способствует уменьшению количества гликогена, что ускоряет развитие синдрома.
Симптомы ацетонемии
Первые симптомы связаны с интоксикацией организма кетонами. Может ощущаться вялость, утомляемость, тошнота, головная боль, тяжесть или другие неприятные ощущения в животе.
По мере нарастания концентрации кетонов наблюдаются:
- упорная рвота. Приступы могут продолжаться несколько часов, за это время больной теряет всю жидкость, потребляемую за это период. От рвотных масс исходит запах ацетона. Возможна рвота желчью и даже кровью;
- такой же запах ощущается и от дыхания больного, а иногда и от его кожи;
- боль в брюшине, часто похожая на симптомы острого живота: резкая, усиливающаяся после надавливания. Возможна диарея;
- быстро нарастающая слабость. Ребенок лежит и вяло реагирует на интересные ему ранее вещи;
- светобоязнь – больной просит выключить свет, задернуть шторы, жалуется на резь в глазах;
- может подниматься температура;
- обезвоживание из-за частой рвоты и диареи, у больного сухие губы, мало слюны, моча выделяется в небольшом объеме, темного цвета.
Если ребенок склонен к ацетонемическому синдрому, у него от раза к разу повторяются одинаковые симптомы. Уже через пару эпизодов ацетонемии родители учатся быстро распознавать и купировать это состояние. Лечение в домашних условиях возможно при начальных проявлениях синдрома. Если малыш мало пьет и стал реже мочиться, так как вся жидкость выходит с рвотой, нужно вызывать врача. Чем младше ребенок, тем быстрее у него развивается обезвоживание.
Опасность и возможные последствия
Чаще всего кетоновые тела образуются в небольшом объеме, выводятся почками и легкими и не связаны с риском для здоровья. Ацетонемический синдром представляет опасность только для детей, ослабленных больных и диабетиков.
У малышей из-за маленького веса быстро поднимается концентрация кетонов, начинается рвота и развивается опасное обезвоживание. В таком состоянии им невозможно дать углеводы в пище, поэтому требуется госпитализация и внутривенные вливания глюкозы.
При сахарном диабете ацетон безопасен, если его причиной стала низкоуглеводная диета или физическая работа. А вот если ацетонемический синдром сопровождается высоким сахаром крови, риск существенно возрастает. В этом состоянии наблюдается полиурия – избыточное выделение мочи, которое вызывает дегидратацию. На недостаток жидкости организм реагирует задержкой мочи, а следовательно, и кетонов. К накоплению ацетона может привести и диабетическая нефропатия, сопровождающаяся почечной недостаточностью. Рост концентрации кетонов увеличивает плотность крови и ее кислотность. Комплекс вышеперечисленных нарушений называют диабетическим кетоацидозом. Если вовремя его не купировать, кетоацидоз приводит к гипергликемической коме.
Диагностика
Определить причину плохого самочувствия у больного диабетом обычно не составляет труда, если он регулярно пользуется глюкометром и следит за своим здоровьем. Диагностировать первое появление ацетонемического синдрома у ребенка бывает сложнее, обычно малышей с характерными симптомами госпитализируют в инфекционное отделение, а после установки правильного диагноза переводят для лечения в гастроэнтерологическое. В дальнейшем родители могут приобрести средства для определения ацетона в домашних условиях, и вовремя диагностировать и купировать синдром без помощи врачей.

Лабораторные методы
В стационаре для выявления кетонов производят забор крови и мочи. В моче ацетон определяется полуколичественным методом, результат такого анализа – от 1 до 4 плюсиков. Чем выше концентрация, тем плюсов больше.
Расшифровка анализа:
| Результат | Степень тяжести состояния |
| + | Легкая степень, лечение ацетонемического синдрома может проводиться дома. |
| ++ | Средняя степень. Если синдром до этого возникал неоднократно, известны особенности его протекания и методы лечения, с кетонами можно справиться самостоятельно. Если ацетонемический синдром возник впервые, требуется наблюдение врача. |
| +++ | Критическое повышение, кетонов в 400 раз больше нормы, необходима госпитализация. |
| ++++ | Тяжелое состояние, ацетон превышает норму в 600 раз, без лечения возможно развитие кетоацидоза. |
Кетоны крови определяются в ммоль/л, норма – при от 0,4 до 1,7 в зависимости от используемого при анализе метода. Повышение до 100-170 ммоль/л наблюдается кетоацидотической коме.
Экспресс-методы
В домашних условиях ацетон в моче легко выявляется специальными тест-полосками, которые действуют по принципу лакмусовой бумаги. Самые распространенные – Кетоглюк (50 шт за 240 руб), Урикет (150 руб), Кетофан (200 руб). Концентрация кетонов определяется по степени окрашивания тест-полоски после погружения ее в мочу.
Правила использования:
- Собрать мочу в контейнер. Для анализа моча должна быть свежей, хранить больше 2 часов ее нельзя.
- Достать тест-полоску. Тут же закрыть контейнер, так как от соприкосновения с воздухом оставшиеся полоски портятся.
- Опустить часть полоски с индикатором в мочу на 5 секунд.
- Вынуть полоску. Прикоснуться ее ребром к салфетке, чтобы впиталась лишняя моча.
- Через 2 минуты сравнить окраску индикатора со шкалой на упаковке и определить уровень кетонов. Чем насыщеннее цвет, тем ацетон выше.
Больные сахарным диабетом могут пользоваться моделями глюкометров, которые способны определять и сахар, и кетоны крови. Для выявления ацетона придется приобрести отдельные полоски.
Купирование ацетонемического синдрома
Общее правило лечения ацетонемического синдрома – устранение обезвоживания. Больному нужно часто, но понемногу давать жидкость. Если наблюдается многократная рвота, поить придется буквально по ложке каждые 5 минут до тех пор, пока не исчезнут симптомы дегидратации и не начнет в нормальном количестве выделяться моча. Одновременно нужно устранить причину ацетонемии.
У больных диабетом
Если ацетон появляется при сахарном диабете, первым делом нужно измерить глюкозу крови. Если она существенно повышена (> 13 ммоль/л), велик риск кетоацидоза. Чтобы снизить глюкозу, нужно выпить Метформин, исключить из диеты углеводы или сделать корректирующую подколку инсулина.
Ацетон начнет снижаться только после того, как восстановится нормальное мочеиспускание. Для этого необходимо обильное несладкое питье, лучше всего обычная негазированная вода комнатной температуры. При длительной рвоте применяют специальные регидрационные растворы – Регидрон, Трисоль, Гидровит. Пища и напитки с углеводами разрешены только после нормализации гликемии.
Если при диабете наблюдается заторможенность больного и необычное дыхание, нужно вызвать скорую помощь. Такие симптомы характерны для прекоматозного состояния, справиться с ним дома не получится.
В стационаре больному снизят сахар крови при помощи инсулинотерапии, капельницами восстановят объем жидкости в теле. При своевременном обращении к медикам ацетонемический синдром не приносит существенного вреда организму.
У детей
Ацетонемический синдром – нередкое явление у детей, чаще всего его можно быстро купировать. Некоторые малыши «выдают» ацетон на каждое недомогание, например, простуду или однократную рвоту, и даже на новые для них ситуации или слишком активные игры. Бояться этого не стоит, к подростковому возрасту запасы гликогена увеличатся, и синдром больше не будет беспокоить.
Как только у ребенка будет замечено необычное состояние – плаксивость, вялость, сонливость, нужно тут же измерить ацетон в моче. Для этого всегда дома должны быть тест-полоски. Если имеется даже небольшое повышение, значит, присутствует нехватка углеводов. Быстрее всего ее можно восполнить при помощи сладкого питья: компота, сока, чая. После такого лечения образование кетонов прекращается, рвоты не будет.

Часто ацетонемический синдром не удается предотвратить в самом начале. Бывает, что рвота у ребенка начинается рано утром, после ночного сна. В этом случае тактика та же самая – поим малыша. Лучше использовать компот из сухофруктов, раствор глюкозы или лимон с медом. Питье обязательно должно быть теплым. Газированные напитки нежелательны, так как могут усилить боль в животе. Если рвота повторяется, даем жидкость очень часто, по чайной ложке. Если у ребенка диабет, но гипергликемия отсутствует, сладкое питье должно сопровождаться введением инсулина.
Во время лечения нужно следить за наличием мочеиспусканий. При достаточном употреблении жидкости ребенок должен ходить в туалет хотя бы раз в 3 часа, моча должна быть светлой.
Вызывать скорую помощь при ацетонемическом синдроме у детей нужно в следующих случаях:
- младенцу меньше 4 месяцев;
- рвота, несмотря на лечение, становится тяжелее, теряется вся выпитая жидкость;
- мочи нет больше 6 часов;
- рвотные массы содержат мелкие частички темно-коричневого цвета;
- наблюдается спутанное сознание или неадекватное поведение;
- присутствует необычное дыхание;
- боль в животе не проходит после приступа рвоты.
После первого появления синдрома нужно обратиться к педиатру для установления его причины. Для исключения проблем с усвоением углеводов он назначит общие анализы крови и мочи, исследование на сахар.
Как не допустить повторного появления ацетона
При сахарном диабете предотвратить ацетонемический синдром можно только путем хорошей компенсации заболевания. При нормальной глюкозе крови выделение ацетона не существенно, на него можно не обращать внимания. В периоды болезней или стрессов глюкозу нужно измерять чаще, чтобы вовремя выявить ее рост. В это время может понадобиться увеличение дозы сахароснижающих таблеток и инсулина.
Синдром повторяющейся ацетонемической рвоты у детей требует организации углеводных перекусов между приемами пищи. Обязательно нужно следить за полноценностью ужина, так как синдром чаще всего начинается ночью. Первый день после приступа требуется диетическое питание – сухарик или галета с чаем, рис с соком. Уже на следующий день можно давать привычную пищу. Строгой диеты не требуется. Нужно соблюдать только 2 правила: давать жиры вместе с углеводами и избегать продуктов с высокой жирностью.
Нельзя ограждать таких детей от физических нагрузок, для нормального роста мышц и увеличения количества гликогена им даже рекомендуют занятия в секциях. После тренировки малышу дают сок или кусочек шоколадки. Чтобы уменьшить риск тяжелых инфекционных заболеваний, обязательно проводят вакцинацию.
Еще полезно изучить:
Оцените статью
  Загрузка...diabetiya.ru