Варикоцеле и простатит: лечение и осложнение при заболеваниях. Расширение вен предстательной железы
Варикозное расширение вен предстательной железы у пациентов с варикоцеле
Венозное сплетение предстательной железы (Plexus venosus prostaticus, Santorini labyrinth) впервые описал Santorini Giovanni Domenico (1681-1737) в 1724 году [1]. Это сплетение, образуя дорзальный венозный комплекс, собирает кровь от предстательной железы (ПЖ), дна мочевого пузыря и семенных пузырьков и вливается во внутреннюю подвздошную вену.
Синдром тазовой венозной конгестии впервые был описан R. Gooch в 1831 году у женщин [2]. Нейроваскулярные пучки были описаны P.C. Walsh и P.J. Donker (1982) и располагаются на дорзолатеральных поверхностях ПЖ между прямой кишкой и ПЖ [3]. Считается, что они не относятся к собственно венозному сплетению ПЖ, хотя с нашей точки зрения это не совсем корректно и требует уточнения (рис 1).
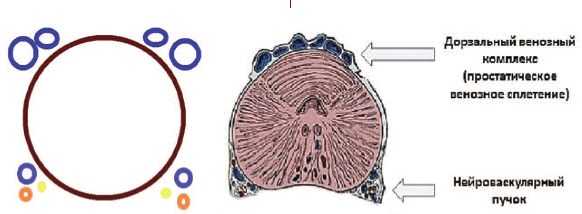
Рис. 1. Простатическое венозное сплетение и нейроваскулярные пучки предстательной железы
Г.З. Инасеридзе выделил два типа строения мочеполового венозного сплетения: сетевидный и концентрированный (магистральный) [4,5]. Позднее Н.В. Куренной выделил три типа строения мочеполового венозного сплетения: сетевидный; концентрированный (магистральный) и переходный [6]. О.С. Райнигер определил распространенность разных типов строения мочеполового венозного сплетения при тазовой флебографии у 60 больных с доброкачественной гиперплазией предстательной железы: магистральный - 53,3%, сетевидный - 33,3%, переходный - 13,3% случаев [7].
Синдром варикозной болезни органов малого таза встречается при различных заболеваниях: дисплазии соединительной ткани, портальной гипертензии, артериовенозных конфликтах (Nutcracker syndrome, Posterior nutcracker syndrome, May-Thurner syndrome), опухолевых заболеваниях (венозная обструкция, артериовенозные фистулы) [8]. Как известно, артериовенозные конфликты являются наиболее частой причиной варикоцеле.
Связь варикоцеле с венозным полнокровием ПЖ ранее была изучена в работах H. Sakamoto и Y. Ogawa, Y. Gat и соавт., А.И. Ней-марка и соавт., А.А. Капто [9-13]. Ранее мы предположили, что анатомическая сосудистая связь между органами мошонки и органами малого таза осуществляется двумя путями: через внутреннюю подвздошную вену, через вену семявыносящего протока (рис. 2) [14].
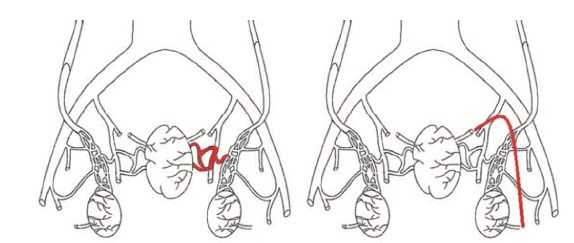
Рис. 2. Анатомическая связь органов мошонки и малого таза через внутреннюю подвздошную вену (рисунок слева) и через вену семявыносящего протока (рисунок справа)
При ретроградной флеботестикулографии с 10-ти секундной задержкой многие исследователи отмечали контрастирование перикапсулярной области ПЖ у пациентов с варикоцеле (рис. 3) [15,16].

Рис. 3. Ретроградная почечная флеботестикулография. Контрастирование парапростатического венозного сплетения на стороне варикоцеле. Слева преобладает сброс через внутреннюю подвздошную вену. Посередине и справа преобладает сброс через вену семявыносящего протока
В продолжение проведенных иследований в настоящей работе мы сделали попытку определить количественные критерии варикозной болезни органов малого таза у мужчин и предложить классификацию варикоза вен предстательной железы.
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
С сентября 2008 года по сентябрь 2016 года было обследовано и прооперированно 206 пациентов с варикоцеле. Обследование пациентов включало в себя опрос, физикальный осмотр, выполнение пробы Иваниссевича, анализ эякулята, проведение ультразвукового исследования органов мошонки и трансректальное ультразвуковое исследование (ТРУЗИ) ПЖ, цветное допплеровское УЗИ ПЖ в покое и при пробе Вальсальвы. Оперативное лечение осуществлялось через трансскротальный доступ по линии Веслинга. Контрольное обследование проводилось через 3 и 6 месяцев после операции. Учитывая то, что объем ПЖ зависит от срока полового воздержания, все ультразвуковые исследования выполнялись при одинаковом сроке воздержания -три дня [17]. В случаях рецидивного варикоцеле проводились магнитно-резонансное исследование нижней полой вены и сосудов малого таза, ретроградная флебография почечных и подвздошных сосудов с флеботонометрией.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ
Возраст больных колебался от 18 до 83 лет и в среднем составлял 35,3 лет. Диагноз варикоцеле был верифицирован по данным физикального осмотра, проведения пробы Иваниссевича и скротальной допплерэхографии. Варикоцеле было левосторонним у 131 (63,6%), правосторонним у 3 (1,5%) и двусторонним у 72 (34,9%) пациентов. При анализе эякулята патоспермия была обнаружена у 127 пациентов (61,7%), а повышенное содержание лейкоцитов (более 1 млн. в 1 мл.) - у 148 пациентов (71,8%).
По данным УЗИ мошонки кисты придатка яичка встречались у 112 (54,4%) пациентов. Сочетанная патология органов мошонки при ва-рикоцеле отмечена у 148 пациентов (71,8% случаев): двустороннее варикоцеле, киста придатка яичка, сперматоцеле, гидроцеле, спаечный процесс в области придатка и яичка, гидатида Морганьи больших размеров, конкремент внутренней оболочки яичка, липома семенного канатика. Именно это обстоятельство явилось показанием к использованию оперативного доступа по линии Весинга, при котором из одного разреза можно было бы си-мультанно провести коррекцию всех выявленных проблем.
По данным ТРУЗИ ПЖ во всех случаях у пациентов с варикоцеле отмечалась визуализация вен парапростатического сплетения на стороне выявленного варикоцеле. В качестве рабочей ультразвуковой классификации варикозного расширения вен ПЖ была принята классификация, прдставленная в таблице 1.
Таблица 1. Ультразвуковая классификация варикозного расширения вен предстательной железы
| 1 | Видимый | 1- 4 |
| 2 | Значимый | 5-10 |
| 3 | Выраженный | > 10 |
Результаты определения стадии варикозного расширения вен ПЖ у 206 пациентов с варикоцеле представлены в таблице 2.
Таблица 2. Распространенность стадий варикоза вен предстательной железы у пациентов с варикоцеле
| 1 | 12 | 14 | 14 | - | 40 |
| 2 | 71 | 32 | 42 | 3 | 148 |
| 3 | 48 | 26 | 16 | - | 90 |
Во всех случаях диаметр вен простатического венозного сплетения положительно коррелировал с диаметром вен правого и левого гроздевидного сплетения. При правостороннем варикоцеле по данным ТРУЗИ отмечалось расщирение вен парапростатического венозного сплетения справа (рис. 4).
Рис. 4. ТРУЗИ ПЖ у пациента М., 47 лет с правосторонним варикоцеле 2 стадии. Объем ПЖ 35,0 см3. Максимальный диаметр вен справа З,5; 3,6 и 2,2 мм. Варикоз вен ПЖ 1 стадии или видимый варикоз. Сетевидный тип венозного сплетения. ДГПЖ, хронический простатит. Из анамнеза 23.10.2008 операция по Иваниссевичу слева
В большинстве случаев у пациентов встречалось левостороннее варикоцеле. При этом по данным ТРУЗИ отмечалось расширение вен парапростатического венозного сплетения слева (рис 5).
Рис. 5. ТРУЗИ ПЖ у пациента Л., 69 лет с левосторонним варикоцеле 2 стадии. Объем ПЖ 16,5 см3. Максимальный диаметр вен слева 6,0 мм. Варикоз вен ПЖ 2 стадии или значимый варикоз. Магистральный тип венозного сплетения. Хронический калькулезный простатит
При двустороннем варикоцеле отмечалось расширение вен парапростатического венозного сплетения с обеих сторон (рис. 6).
Рис. 6. ТРУЗИ ПЖ у пациента К., 33 лет с двусторонним варикоцеле 3 стадии. Объем ПЖ 22,3 см3. Максимальный диаметр вен слева 10,9 и 18,3 мм, справа 12,5 мм. Варикоз вен ПЖ 3 стадии или выраженный варикоз. Магистральный тип венозного сплетения. Хронический калькулезный простатит
При максимальном диаметре вен от 1 до 4 мм (видимый варикоз) скорость кровотока в них составляла 1-3 см/сек, а при пробе Вальсальвы - 5 см/сек. При максимальном диаметре вен от 5 до 10 мм (значимый варикоз) скорость кровотока в них составляла 3-5 см/сек, а при пробе Вальсальвы - 5-15 см/сек. При максимальном диаметре вен более 10 мм (выраженный варикоз) скорость кровотока в них составляла более 5 см/сек, а при пробе Вальсальвы более 15 см/сек (рис. 7).
Рис. 7. Цветное допплеровское ТРУЗИ ПЖ у пациента К. 42 лет с двусторонним варикоцеле 3 стадии. Диаметр вены слева 14,3 мм, скорость кровотока 5,9 см/с (слева). Скорость кровотока при пробе Валь- сальвы 17,4 см/с (справа). Выраженный варикоз вен ПЖ (3 стадия)
У 93 пациентов (45,1% случаев) отмечались выраженные локальные изменения в ПЖ в виде фокусов гипоэхогенности, фиброза и кальциноза на стороне варикоцеле. У 22 пациентов (10,7% случаев) по данным ТРУЗИ были выявлены кисты ПЖ. Никакой связи между выраженностью, локализацией варикоцеле, выраженностью варикозного расширения вен ПЖ и размерами и локализацией кист ПЖ мы не отметили.
Через 6 месяцев после операции без какого-либо дополнительного лечения у пациентов произошли следующие изменения: 1) уменьшился диаметра вен парапростатического венозного сплетения на стороне проведенной варикоцельэктомии в 1,5 - 2,5 раза у 175 пациентов (85,0%) (рис. 8,9), 2) патоспермия осталась у 88 пациентов (сперматогенез вос- становился в 30,7% случаев), 3) пиоспермия осталась у 52 пациентов (исчезла в 64,9% случаев).
Рис. 8. ТРУЗИ ПЖ у пациента К., 30 лет с двусторонним варикоцеле 01.02.2016 (слева) и через 4 месяца (01.06.2016) после симультанной двусторонней варикоцельэктомии, пластики оболочек яичек по Винкельману из срединного мошоночного доступа по линии Веслинга (от 09.02.2016) (справа)
Рис. 9. ТРУЗИ ПЖ у пациента З., 40 лет с двусторонним варикоцеле 09.12.2015 (слева) и через 6 месяцев (10.06.2016) после симультанной двусторонней варикоцельэктомии, иссечения кист придатков обоих яичек, пластики оболочек правого и левого яичка по Винкельману из мошоночного доступа по линии Веслинга (от 22.12.2015) (справа)
В послеоперационном периоде у 5 пациентов (2,4%) было отмечено развитие рецидивного левостороннего и правостороннего варикоцеле после левосторонней варикоцельэктомии. При проведении магнитно-резонансного исследования нижней полой вены и сосудов малого таза у всех 5 пациентов был выявлен MayThurner syndrome (рис. 10).
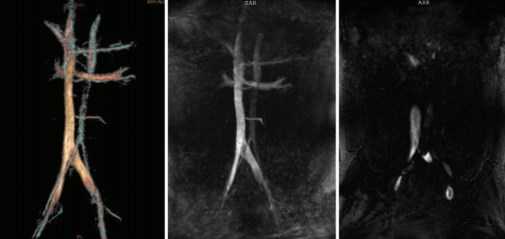
Рис. 10. Магнитно-резонансная томография нижней полой вены и сосудов малого таза у пациентов с рецидивом варикоцеле. May-Thurner syndrome
Всем этим пациентам была проведена ретроградная флебография и флеботонометрия почечных и подвздошных сосудов. Флеботонометрия подтвердила гипертензию в левой внутренней подвздошной вене (давление в среднем 31 mm Hg) и в правой внутренней подвздошной вене (давление в среднем 27 mm Hg), что превышало среднестатистическую норму в 6-8 раз. Флебо- графия выявила выраженный варикоз паравезикального и парапростатического венозного сплетения вследствие May-Thurner syndrome (рис. 11). Всем этим пациентам было проведено склерозирование декомпенсированных яичковых вен.
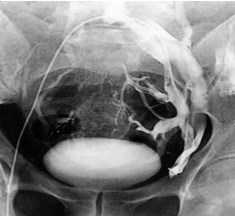
Рис. 11. Ретроградная флебография левой общей подвздошной вены и селективная флебография левой внутренней подвздошной вены у пациента с варикоцеле и May-Thurner syndrome. Выраженный варикоз паравезикального и парапростатического венозного сплетения слева
ОБСУЖДЕНИЕ
Критерии варикозной болезни органов малого таза в настоящее время определяются по результатам проведения следующих методов исследований: 1) УЗИ, 2) флебографии, 3) компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ). Эти критерии имеют две особенности: они значительно отличаются друг от друга в оценке диаметра расширенных вен; описывают варикозную болезнь малого таза у женщин. Ниже мы приводим сводную таблицу 3, в которой представлена точка зрения разных авторов на критерии варикоза малого таза у женщин.
Таблица 3. Критерии варикоза вен органов малого таза у женщин
| Beard R.W. et al. (1984)[18]; Ignacio E.A. et al. (2008) [19] | УЗИ | > 4 мм | < 3 см/с |
| Inal M. et al. (2014) [20]; | УЗИ | > 5-6 мм | ~ 3 см/с |
| Ganeshan A. et al. (2007) [21]; | УЗИ | > 6 мм | |
| Leal Monedero J. et al. (2006) [22]; Barros F.S. et al. (2010) [23] | УЗИ | > 7 мм | - |
| Black C.M. et al. (2009) [24]; Kim H.S. et al. (2006) [25]; Park S.J. et al. (2004) [26]; Beard R.W. et al. (1984) [27] | Флебография | > 5 мм | - |
| Kennedy A., Hemingway A. 1990 [28] | Флебография | > 10 мм | - |
| Coakley F.V. et al. (1999) [29] | КТ, МРТ | Околоматочные > 4 мм, яичниковые > 8 мм | - |
Критериями варикозной болезни органов малого таза у мужчин А.Ю. Цуканов и Р.В. Ляшев считали, расширение вен парапростатического сплетения более 5 мм и/или наличие рефлюкса кровотока при пробе Valsalva при дуплексном ангиосканировании с использованием ректального датчика [30]. Предложенные нами критерии варикозной болезни органов малого таза у мужчин и классификация этого заболевания были основаны на измерении максимального диаметра вен парапростатического сплетения. Мы считаем, что расширение вен вторично по отношению к патологическому кровотоку и к его продолжительности, поэтому измерение максимального диаметра вен может достаточно точно отражать истинное состояние вен парапростатического сплетения. Учитывая то, что ТРУЗИ ПЖ является рутинным методом исследования (в отличие от флебографии и флеботонометрии, КТ, МРТ), и, исходя из того, что классификация варикозного расширения вен ПЖ должна иметь практическую значимость, нами было принято решение в ее основу положить результаты именно ультразвукового исследования.
ЗАКЛЮЧЕНИЕ
Нами предложена ультразвуковая классификации варикозного расширения вен ПЖ, которая включает в себя три стадии: 1 - «видимый варикоз» при максимальном диаметре вен 1-4 мм, 2 - «значимый варикоз» при максимальном диаметре вен 5-10 мм и 3 -«выраженный варикоз» при максимальном диаметре вен > 10 мм. Полученные на-ми данные свидетельствуют о том, что выявление расширенных вен парапростатического сплетения по данным ТРУЗИ может указывать на наличие варикоцеле и связанного с ним венозного полнокровия ПЖ. При этом варикоз ПЖ во всех случаях выявлялся на стороне варикоцеле и являлся ипсилатеральным при одностороннем вари-коцеле и билатеральным - при двустороннем. Через 6 месяцев после операции без какого-либо дополнительного лечения произошло уменьшение диаметра вен парапростатического венозного сплетения в 1,5-2,5 раза в 85,0% и исчезновение пиоспермии в 65,0% случаев. Это позволяет нам определить варикоцеле как одну из причин тазовых нарушений и простатопатий, связанных с венозным полнокровием. При рецидивном варикоцеле целесообразно проводить магнитно-резонансное исследование нижней полой вены и сосудов малого таза, флебографию и флеботонометрию почечных и подвздошных сосудов для подтверждения или исключения May-Thurner syndrome.
ЛИТЕРАТУРА
1. Santorini GD Observationes anatomicae. Venice: Giovanni Battista Recurti, 1724; X: 193-194.
2. Gooch R. In: An Account of Some of the Most Important Diseases Peculiar to Women. Murray J, editor. London: Murrayю 1831: 1829 p.
3. Walsh P.C., Donker PJ. Impotence following radical prostatectomy: Insight into etiology and prevention. J Urol 1982;128(3):492-497.
4. Инасаридзе Г.З. Экспериментальные данные перевязки основных вен мочевого пузыря и клинические наблюдения аналогичных изменений у больных при патологии в системе мочеполового венозного сплетения. Тезисы украинского съезда урологов, Киев, 1939. С.78-79, 212-230.
5. Инасаридзе Г.З. Крайние типы изменчивости мочеполового венозного сплетения и их клиническое значение: дисс. д-ра мед. наук. М. 1940.
6. Куренной Н.В. Детали макроскопического строения мочеполового венозного сплетения и их возможное значение. Сб. «Вопросы урологии». Киев, 1964. С. 28-53.
7. Райнигер О.С. Роль анатомического строения мочеполового сплетения в патогенезе кровотечений после аденомэктомии. Тезисы докладов IV Пленума Всероссийского научного общества урологов.- М,-1973,- С. 67-68.
8. Капто А.А., Жуков О.Б. Варикозная болезнь малого таза у мужчин (обзор литературы). Андрология и генитальная хирургия. 2016; 17(2):10-19.
9. Sakamoto H, Ogawa Y. Is varicocele associated with underlying venous abnormalities? Varicocele and the prostatic venous plexus. J Urol 2008; 180(4):1427-1431. doi: 10.1016/j.juro.2008.06.048.
10. Gat Y, Gornish M. Reversal of Benign Prostate Hyperplasia by Super-selective Intraprostatic Androgen Deprivation Therapy. Eur Urol Rev 2009; 4(1):10-14.
11. Gat Y, Joshua S, Gornish MG. Prostate cancer: a newly discovered route for testosterone to reach the prostate: Treatment by super-selective intraprostatic androgen deprivation. Andrologia 2009; 41(5):305-315. doi: 10.1111/j.1439-0272.2009.00972.x.
12. Неймарк А.И., Попов И.С., Газаматов А.В. Особенности микроциркуляции предстательной железы и гонад у юношей, страдающих изолированным варикоцеле и варикоцеле в сочетании с тазовой конгестией. Экспериментальная и клиническая урология 2013; (2): 56-60.
13. Капто А.А. Феномен варикоза простаты у пациентов с варикоцеле. Сборник тезисов 11-го Конгресса Профессиональной Ассоциации Андрологов России. 25-28 мая 2016, Сочи, Дагомыс. С.15-16.
14. Капто А.А. Клинические аспекты сосудистой анатомии у пациентов с варикоцеле (лекция). Экспериментальная и клиническая урология 2006; (2):70-79.
15. Gat Y, Gornish M, Heiblum M, Joshua S. Reversal of benign prostate hyperplasia by selective occlusion of impaired venous drainage in the male reproductive system: novel mechanism, new treatment. Andrologia. 2008;40(5):273-81.
16. Осипов Н.Г., Теплинская Н.П., Соболенко Ю.А., Алексейчук Г.И. Изменения архитектоники вен, дренирующих лозовидное сплетение, и показателей сперматогенеза у больных с впервые выявленным и рецидивным варикоцеле. Андрология и генитальная хирургия 2014; (2):30-36.
17. Kapto AA.Value assessment of prostate tone in the complex treatment of patients with chronic prostatitis. Int Jmmunorehabilitation 2002; 4(2):316-317.
18. Beard RW, Highman JH, Pearce S, Reginald PW. Diagnosis of pelvic varicosities in women with chronic pelvic pain. Lancet 1984; 2:946-949.
19. Ignacio EA, Dua R, Sarin S, Harper AS, Yim D, Mathur V, et al. Pelvic congestion syndrome: diagnosis and treatment. Semin Intervent Radiol 2008; 25(4):361-8. doi: 10.1055/s-0028-1102998.
20. Inal M, Karadeniz Bilgili MY, Sahin S. Nutcracker syndrome accompanying pelvic congestion syndrome; color doppler sonography and multislice CT findings: A case report. Iran JRadiol 2014;11(2):e11075 doi: 10.5812/iranjradiol.11075.
21. Ganeshan A, Upponi S, Hon LQ, Uthappa MC, Warakaulle DR, Uberoi R.Chronic pelvic pain due to pelvic congestion syndrome: the role of diagnostic and interventional radiology. Cardiovasc Inervent Radiol 2007; 30(6):1105-1111.
22. Leal Monedero J, Ezpeleta SZ, Castro FC, Senosiain LDC. Recidiva varicosa de etiologia pelvica. In: Thomaz JB, Belczack CEQ. Tratado de flebologia e lin-fologia. Rio de Janeiro: Livraria Rubio; 2006. P. 301-322.
23. Barros FS, Perez JMG, Zandonade E, Salles-Cunha SX, Monedero JL, Hilel ABS, et al. Evaluation of pelvic varicose veins using color Doppler ultrasound: comparison of results obtained with ultrasound of the lower limbs, transvaginal ultrasound, and phlebography. J Vasc Bras 2010; 9(2):15-20.
24. Black CM, Thorpe K, Nielsen R. Diagnosis and Endovascular Management of PVI. Pelvic venous insufficiency remains an underdiagnosed but treatable cause of chronic pelvic pain. Endovascular today. 2009. P. 67-71. Available from: http://evtoday.com/2009/07/EVT0709_08.php
25. Kim HS, Malhotra AD, Rowe PC, Lee JM, Venbrux AC. Embolotherapy for pelvic congestion syndrome: long-term results. J Vasc Intervent Radiol 2006;17(2, Pt 1):289-297. DOI:10.1097/01 .RVI .00001948 70.11980.F8
26. Park SJ, Lim JW, Ko YT, Lee DH, Yoon Y, Oh JH, et al. Diagnosis of pelvic congestion syndrome using transabdominal and transvaginal sonography. AJR Am J Roentgenol 2004;182(3):683-688. DOI:10.2214/ajr.182.3.1820683
27. Beard RW, Highman JH, Pearce S, Reginald PW. Diagnosis of pelvic varicosities in women with chronic pelvic pain. Lancet 1984; 2(8409):946-949.
28. Kennedy A, Hemingway A. Radiology of ovarian varices. Br J Hosp Med 1990;44(1):38-43.
29. Coakley FV, Varghese SL, Hricak H. CT and MRI of pelvic varices in women. J Comput Assist Tomogr 1999; 23(3):429-434.
30. Цуканов А.Ю., Ляшев Р.В. Нарушение венозного кровотока как причина хронического абактериального простатита (синдрома хронической тазовой боли). Урология 2014; (4):37-42.
| Скачать статью | 1.41 Мб |
Ключевые слова: варикоцеле, варикозная болезнь органов малого таза у мужчин, варикоз вен предстательной железы
ecuro.ru
Венозный стаз предстательной железы - заболевания, симптомы. Причины Венозный стаз предстательной железы что это такое и как лечить
Венозный стаз предстательной железы - заболевания, симптомы и причины
Венозный стаз предстательной железы — патологическое изменение кровообращения, возникающее при нарушении оттока венозной крови. Источники кровоснабжения у предстательной железы и мочевого пузыря общие. К простате идут ветви нижних пузырных артерий, проходящих в околопузырной клетчатке. Небольшие ветви, отходящие от средней прямокишечной артерии, тянутся к задней поверхности железы. Кроме того, от внутренней срамной артерии отходит ветвь, носящая название arteria prostatica. Артериальные сосуды обеих сторон предстательной железы анастомозируют. Вены предстательной железы образуют сплетение (plexus venosus prostaticus), расположенное между капсулой и фасцией железы. Простатическое венозное сплетение является нижним отделом большого мочепузырного венозного сплетения (plexus venosus vesicopudendalis). В него впадают дорсальные вены полового члена и задние мошоночные вены. Это сплетение анастомозирует с геморроидальными венами и мочепузырным сплетением, расположенными по боковым стенкам и в области дна мочевого пузыря. Кровоснабжение предстательной железы, ее венозная сеть предрасполагают к возникновению венозного застоя в простате.
Этиология и патогенез. К факторам, обусловливающим данное заболевание относят застой секрета и эякулята в предстательной железе и венозный застой, связанный с депонированием крови в венах таза, с которыми простата связана анастомозами.
Причины, застоя секрета и венозный стаз в предстательной железе, кроются в различных дисритмиях половой жизни (прерванное половое сношение, длительное воздержание, отсутствие регулярности и ритма в половой жизни, половая абстиненция). В тазу венозный стаз может быть вызван расширением вен, проктитом и другими воспалительными процессами. Обильные анастомозы между венами таза и предстательной железы способствуют тому, что малейший венозный застой в тазу приводит к венозному стазу в железе, что становится предрасполагающим фактором к появлению застойного (конгестивного) или инфекционного простатита, обусловливает стойкий воспалительный процесс. Нарушение гемодинамики предстательной железы приводит к резкому снижению обменных процессов в ней, что сопровождается нарушением барьерной, секреторной, инкреторной и моторной функций. В связи с расстройством гемодинамики происходят нарушения в интерстициальной ткани простаты: она разрыхляется, уменьшается количество клеточных элементов в строме. Одновременно происходит нарушение функции гладкомышечных элементов, приводящее к снижению моторной функции предстательной железы, что в свою очередь способствует застою секрета в ацинусах и усугубляет уже имеющиеся нарушения гемодинамики.
Клинические проявления. В период половой зрелости и особенно активной половой жизни отмечаются: ноющие неприятные ощущения в области промежности, особенно после длительного пребывания на ногах, после работы стоя; выделение большей части суточного количества мочи ночью, а не днем, иногда наблюдается болезненное затруднение мочеиспускания. В ряде случаев эти симптомы выражены незначительно и мало беспокоят больных. Длительное половое воздержание или половые излишества, прием алкоголя, нарушающие гемодинамику предстательной железы усиливают клинические проявления.
Варикозное расширение вен нижних конечностей, геморроидальных вен, особенно при предрасположенности к тромбофлебитам, может обусловливать конгестивный простатит. Выраженный веностаз предстательной железы является предрасполагающим патогенетическим фактором кровотечений, особенно во время и после аденомэктомии.
Диагностика включает осмотр нижних конечностей и геморроидальных вен; пальпацию воспалительных инфильтратов по ходу расширенных вен; исследование свертывающей и антисвертывающей систем крови.
Лечение направлено на ликвидацию варикозной болезни консервативным (ношение эластических чулок, трудотерапия, лечебная физкультура и др.) или оперативным путем. При возникновении застойного простатита лечебно-профилактические мероприятия направлены на устранение дисрит-мии половой жизни, причин венозного застоя в малом тазу, воспалительных и застойных заболеваний органов таза.
Автор: Мавров И.И. ? Половые болезни. Москва.2002.
Перед применением препаратов, указанных на сайте, проконсультируйтесь с врачом.
health.sarbc.ru
Веностаз простаты это застой крови в предстательной железе
Содержание:
Застойные процессы в тканях предстательной железы, возникающие под влиянием хронического простатита, ведут к различным осложнениям в организме мужчины. Расстройство венозного оттока – веностаз простаты — чаще всего обнаруживается у сильного пола старше среднего возраста, ведущего нерегулярную сексуальную жизнь.
Причины
Заболевание может возникнуть по ряду причин. Факторами, провоцирующими появление патологии, являются:
Застой венозной крови в простате
- застой венозной крови в простате;
- задержка семенной жидкости, возникающая при отсутствии семяизвержения;
- застой секрета;
- продолжительное половое воздержание, прерванные половые сношения, отсутствие интимных контактов, а также нерегулярные сексуальные связи;
- воспаление урогенитальных органов;
- воспалительные явления в слизистой прямой кишки;
- частые запоры;
- индивидуальные особенности строения простаты;
- частая мастурбация.
Стоит отметить, что к нарушению венозного оттока в тканях предстательной железы могут привести как нереализованные сексуальное возбуждение, венерические болезни, так и слишком длительные половые сношения. Помимо этого, у больных могут быть врождённые особенности строения венозного клапана.
Также отрицательно сказывается на состоянии венозного оттока неполное выделение эякулята во время полового акта. Веностаз простаты могут спровоцировать излишний вес и высокое давление.Застой крови в венах простаты и малом тазу провоцируют малоподвижный образ жизни, продолжительное нахождение в сидячем положении, злоупотребление алкоголем.

Слабость эрекции
Симптомы
Заподозрить патологию можно по следующим проявлениям:
- частая потребность в мочеиспускании, преимущественно в ночное время суток;
- болевые симптомы в районе промежности, паха;
- трудности с выведением мочи;
- резь и жжение в мочеиспускательном канале, паховой зоне, районе нижнего отдела позвоночника;
- слабость эрекции;
- стертое семяизвержение, характеризующееся потерей остроты ощущений, частое вытекание семенной жидкости в момент оргазма вместо ее выброса;
- снижение полового влечения.
Застойные явления в малом тазу проявляются также болевыми ощущениями при мочевыделении. Иногда симптомы могут протекать в скрытой форме и не доставлять проблем в течение какого-то времени. Таким образом, расстройство венозного оттока переходит в хроническую форму и приводит к развитию других патологий.
Диагностика
Диагностика крови на гемофилию
Выявить проблему на раннем этапе поможет обращение к квалифицированному специалисту. Для диагностики застоя крови в венах простаты применяется ректальное обследование геморроидальных вен. Врач проводит осмотр состояния сосудов нижних конечностей, выявляет наличие набуханий в области анального отверстия, промежности. Дополнительно проводится анализ крови на свертываемость, а также диагностика крови на гемофилию. В некоторых случаях потребуется ультразвуковое исследование малого таза.
Терапия
Чаще всего лечение веностаза подразумевает применение консервативных способов, направленных на устранение варикозного расширения сосудов.
Устранить застой венозной крови помогут венотоники, действие которых направлено на улучшение эластичности стенок простаты и предупреждение развития воспалительных процессов. Наиболее часто для нормализации венозного оттока назначаются следующие препараты: Аскорутин, Эскузан, Венза.Также специалистом выявляется степень поражения простаты и наличие хронического простатита. Для устранения проявлений воспаления предстательной железы и восстановления работы простаты используется комплексное лечение, включающее в себя лекарственные средства, физиотерапию, лечебные упражнения. Терапия подбирается по определенной схеме для каждого пациента. Для снятия болевых ощущений назначаются спазмолитические лекарства, противовоспалительные средства для снижения воспалительных процессов, а также иммуномодулирующие препараты для стимуляции иммунной системы.При запущенной стадии заболевания применяется хирургическое вмешательство.Больному необходимо придерживаться здорового образа жизни, отказаться от вредных привычек, применять умеренную физическую нагрузку. Чтобы избежать застоя крови в малом тазу важно употреблять полезную пищу. Всевозможные фастфуды, жирные и жареные продукты содержат холестерин, оседающий на стенках сосудов и замедляющий кровоток.
Метод терапии подбирается в зависимости от индивидуальных и возрастных особенностей больного, с учетом сопутствующих болезней.
Последствия
Если не обращать внимания на тревожные симптомы и не лечить патологию, могут возникнуть опасные осложнения:
- утрата предстательной железой своих способностей, ухудшение ее функционирования, что часто приводит к потере либидо, импотенции, невозможности зачать ребенка;
- веностаз может повлечь за собой серьезные расстройства работы почечной системы и урогенитального тракта;
- застой оттока крови является благоприятной почвой для развития инфекционных болезней и внедрения в организм патогенных микроорганизмов;
- простатит, сопровождающийся веностазом, может перейти в хроническую стадию. Это может привести к частым рецидивам патологии, влекущим за собой более острое протекание заболевания.
Профилактическими мерами венозного застоя простаты являются активный образ жизни, отказ от вредных привычек, рациональное питание. Немаловажное значение имеет своевременное обнаружение патологии и адекватное лечение. Самой лучшей профилактикой застойных явлений в предстательной железе является секс: при регулярной интимной жизни риск появления проблемы снижается на 85%.
Кто сказал, что вылечить простатит невозможно?
У Вас ПРОСТАТИТ? Уже много средств перепробовано и ничего не помогало? Эти симптомы знакомы вам не понаслышке:
- постоянные боли внизу живота, мошонке;
- затрудненное мочеиспускание;
- сексуальная дисфункция.
Единственный путь операция? Подождите, и не действуйте радикальными методами. Простатит вылечить ВОЗМОЖНО! Перейдите по ссылке и узнайте, как Специалист рекомендует лечить простатит...
Читайте также
yamuzhchina.ru
симптомы, лечение веностаза предстательной железы и прогноз заболевания
Нарушения кровообращения в органах малого таза приводят к застойным процессам, в результате которых венозная кровь плохо возвращается в сосуды, из-за чего создаются условия для формирования нарушений в работе предстательной железы. Веностаз простаты чаще встречается у мужчин старше 35 лет из-за особенностей образа жизни и возможных хронических патологий.
Причины появления
 Сеть кровеносных сосудов, пронизывающих простату, служит для доставки питательных веществ по артериям и своевременного удаления продуктов тканевого обмена путем венозного оттока. В крупных и средних венах движение крови дополнительно стимулируется за счет давления, но в мелких последствия застоя быстро приводят к нарушению работы органа. Секреторная и выделительная функции предстательной железы страдают при замедлении кровотока, возникают условия для развития заболеваний, а среди множества причин основная роль принадлежит образу жизни и возрастному фактору:
Сеть кровеносных сосудов, пронизывающих простату, служит для доставки питательных веществ по артериям и своевременного удаления продуктов тканевого обмена путем венозного оттока. В крупных и средних венах движение крови дополнительно стимулируется за счет давления, но в мелких последствия застоя быстро приводят к нарушению работы органа. Секреторная и выделительная функции предстательной железы страдают при замедлении кровотока, возникают условия для развития заболеваний, а среди множества причин основная роль принадлежит образу жизни и возрастному фактору:
- Болезни крови. Увеличение числа тромбоцитов и повышение вязкости провоцирует формирование веностаза, поскольку затрудняет нормальное кровообращение.
- Заболевания кровеносной системы. Среди провоцирующих факторов врачи выделяют атеросклероз, в результате которого сужаются просветы кровеносных сосудов, низкое артериальное давление, снижающее скорость общего кровотока, а также структурные изменения венозных клапанов, создающих обратное движение крови.
- Сидячая работа и низкая физическая активность. Негативные условия малоподвижного образа жизни являются причинами снижения скорости кровообращения и приводят к веностазу в простате.
- Низкая сексуальная активность нарушает выделение простатической жидкости, формирует условия для замедленного обмена веществ и снижения уровня венозного оттока, а кроме того провоцирует образование камней в простате.
- Хронические воспалительные процессы в органах малого таза. В результате воспаления формируется отек, сжимающий стенки вен и приводящий к застою крови в железе.
- Запоры и нарушения мочеиспускания. Простата расположена таким образом, что оказывается физиологически зависимой от функции мочевыделительной системы и нижней части желудочно-кишечного тракта.
- Возраст. С годами происходит замедление всех физиологических процессов, а подверженность негативным факторам риска усиливает вероятность развития веностаза простаты.
Причины застоя венозной крови тесно связаны с нарушенными функциями кровеносной и мочевыделительной системы, а индивидуальные особенности строения повышают вероятность заболевания у мужчин.
Симптоматика
Клинические проявления сопровождаются рядом симптомов, наличие которых обусловлено застойными процессами в тканях железы. Веностаз – комплексное понятие, этот признак нарушения кровообращения в простате встречается с разной степенью выраженности при патологических процессах в органе:
- Снижение эректильной функции. Низкий уровень кровотока затрудняет наполнение пещеристых тел и ухудшает эрекцию мужчины. При эректильной дисфункции страдает половое влечение, уменьшается выраженность ощущений при оргазме, а процесс семяизвержения нередко становится болезненным и затрудненным.
- Изменение характера мочеиспускания. Частые ночные позывы, ослабление струи мочи, появление тянущих болей в промежности и пояснице характерны для многих заболеваний мочеполовой системы, которые сопровождаются веностазом. Простатит, аденома, инфекционно-воспалительные болезни развиваются и прогрессируют на фоне затрудненного оттока крови.
Начальные проявления веностаза поддаются коррекции, а для выяснения характера патологии и причины нарушенного кровотока требуется комплексная диагностика.
Диагностические процедуры
С целью определения причины нарушенного оттока венозной крови проводят лабораторное и инструментальное обследование, которое дает представление об источнике проблемы:
- Анализ крови. Определение вязкости и состава помогает установить возможные отклонения в системе кроветворения.
- Определение скорости кровотока. Обследование помогает выявить нарушения со стороны сердечно-сосудистой системы и выяснить механизм замедления оттока венозной крови.
- Ректальное исследование вен области малого таза. Расширение мелких и средних сосудов свидетельствует о слабости мышечных стенок и нарушении физиологического процесса кровообращения.
- УЗИ. Помогает установить механическую причину препятствия и определить степень изменений в тканях простаты.
В зависимости от текущей симптоматики, диагностические мероприятия дополняются компьютерными, рентгенологическими и контрастными методами обследования, по результатам которых ставится окончательный диагноз и назначается лечение.
Виды лечения
В лечении веностаза простаты применяются методы консервативной и хирургической медицины, в зависимости от выявленной причины патологии. При своевременном вмешательстве прогноз благоприятный, современные методики позволяют полностью избавиться от нарушения венозного оттока или снизить их негативное влияние на мужское здоровье. Обязательным условием успешного лечения является соблюдение диеты и выполнение рекомендаций по нормализации образа жизни. Полезно обогащение рациона витаминами и минеральными веществами, а также включение физической нагрузки в режим дня.
Медикаментозное
В комплекс консервативного лечения при веностазе простаты входит назначение препаратов, повышающих эластичность сосудистой стенки и оказывающих влияние на кровоток. Дополнительными лекарствами являются средства симптоматического лечения, которые используются в зависимости от жалоб пациента и наличия признаков заболеваний предстательной железы.
Хирургическое
При неэффективности проведенного курса лекарственной терапии применяются методы хирургического вмешательства, с помощью которых удается восстановить нормальный кровоток в области малого таза и наладить венозный отток от простаты. Анатомические деформации и существенное ослабление стенок сосудов успешно корректируются лазерными и эндоскопическими методами современной хирургии.
Народная медицина
Средства народной медицины помогают лечить последствия и устранять симптомы веностаза простаты. Использование полезных свойств лекарственных растений и трав, а также применение нетрадиционных методик воздействия на венозный кровоток помогают эффективно бороться с проблемой нарушения венозного оттока. Доказанной методикой лечения стало использование гирудотерапии. За счет особого фермента слюны, пиявки способствуют разжижению крови, а установка в биологически активных точках помогает нормализации функций простаты.
Профилактические меры
Основа профилактики веностаза простаты заключается в нормализации образа жизни и внимании к собственному здоровью. Профилактические осмотры уролога помогут своевременно выявить нарушение на ранней стадии. Физическая активность способствует общему оздоровлению и является доступным способом предотвратить застой крови в простате. Активная сексуальная жизнь помогает минимизировать риск развития веностаза и предупредить формирование хронической патологии.
Возможные осложнения
Последствия венозного застоя в простате отражаются на мужском здоровье и негативно влияют на функции мочеполовой системы:
- Импотенция. Развивается на фоне постоянного нарушения кровотока и постепенно становится необратимым заболеванием.
- Бесплодие. Нарушение выделительной и секреторной функции простаты снижает качество спермы и приводит к проблемам с зачатием.
- Хронический простатит. При веностазе создаются благоприятные условия для развития воспалительных процессов в тканях простаты.
- Аденома. Нарушение оттока венозной крови и замедление обмена в тканях предстательной железы способствует раннему формированию гиперплазии.
- Болезни почек. Веностаз создает условия для затруднения функции мочеиспускания, а осложнения со стороны органов мочевыделения развиваются при отсутствии лечения.
Своевременное выявление и устранение причины венозного застоя является основой сохранения мужского здоровья, поэтому при первых признаках нарушения следует обращаться к врачу.
Кто сказал, что вылечить простатит невозможно?
У Вас ПРОСТАТИТ? Уже много средств перепробовано и ничего не помогало? Эти симптомы знакомы вам не понаслышке:
- постоянные боли внизу живота, мошонке;
- затрудненное мочеиспускание;
- сексуальная дисфункция.
Единственный путь операция? Подождите, и не действуйте радикальными методами. Простатит вылечить ВОЗМОЖНО! Перейдите по ссылке и узнайте, как Специалист рекомендует лечить простатит...
Читайте также
Наш эксперт, автор:
 Травина Елена Юрьевна Врач высшей категории, Кандидат медицинских наук, Диплом по специальности "Лечебное дело", Российский государственный медицинский университет им. Н. И. Пирогова (2000 г.)Стаж 17 лет
Травина Елена Юрьевна Врач высшей категории, Кандидат медицинских наук, Диплом по специальности "Лечебное дело", Российский государственный медицинский университет им. Н. И. Пирогова (2000 г.)Стаж 17 летПрофиль в G+
mensila.com
Варикозное расширение вен предстательной железы у пациентов с варикоцеле
Капто А.А.
Венозное сплетение предстательной железы (Plexus venosus prostaticus, Santorini labyrinth) впервые описал Santorini Giovanni Domenico (1681-1737) в 1724 году [1]. Это сплетение, образуя дорзальный венозный комплекс, собирает кровь от предстательной железы (ПЖ), дна мочевого пузыря и семенных пузырьков и вливается во внутреннюю подвздошную вену.
Синдром тазовой венозной конгестии впервые был описан R. Gooch в 1831 году у женщин [2]. Нейроваскулярные пучки были описаны P.C. Walsh и P.J. Donker (1982) и располагаются на дорзолатеральных поверхностях ПЖ между прямой кишкой и ПЖ [3]. Считается, что они не относятся к собственно венозному сплетению ПЖ, хотя с нашей точки зрения это не совсем корректно и требует уточнения (рис 1).
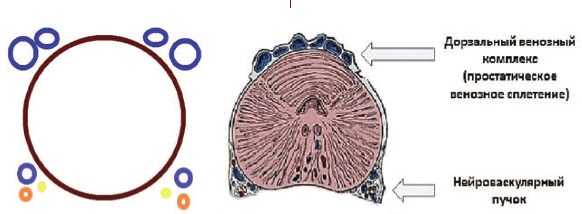
Рис. 1. Простатическое венозное сплетение и нейроваскулярные пучки предстательной железы
Г.З. Инасеридзе выделил два типа строения мочеполового венозного сплетения: сетевидный и концентрированный (магистральный) [4,5]. Позднее Н.В. Куренной выделил три типа строения мочеполового венозного сплетения: сетевидный; концентрированный (магистральный) и переходный [6]. О.С. Райнигер определил распространенность разных типов строения мочеполового венозного сплетения при тазовой флебографии у 60 больных с доброкачественной гиперплазией предстательной железы: магистральный - 53,3%, сетевидный - 33,3%, переходный - 13,3% случаев [7].
Синдром варикозной болезни органов малого таза встречается при различных заболеваниях: дисплазии соединительной ткани, портальной гипертензии, артериовенозных конфликтах (Nutcracker syndrome, Posterior nutcracker syndrome, May-Thurner syndrome), опухолевых заболеваниях (венозная обструкция, артериовенозные фистулы) [8]. Как известно, артериовенозные конфликты являются наиболее частой причиной варикоцеле.
Связь варикоцеле с венозным полнокровием ПЖ ранее была изучена в работах H. Sakamoto и Y. Ogawa, Y. Gat и соавт., А.И. Ней-марка и соавт., А.А. Капто [9-13]. Ранее мы предположили, что анатомическая сосудистая связь между органами мошонки и органами малого таза осуществляется двумя путями: через внутреннюю подвздошную вену, через вену семявыносящего протока (рис. 2) [14].
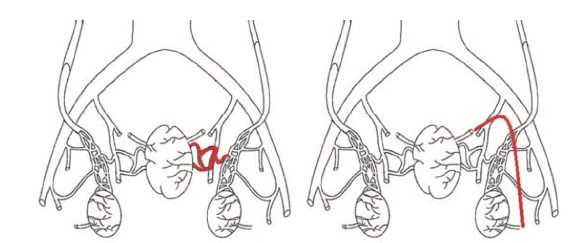
Рис. 2. Анатомическая связь органов мошонки и малого таза через внутреннюю подвздошную вену (рисунок слева) и через вену семявыносящего протока (рисунок справа)
При ретроградной флеботестикулографии с 10-ти секундной задержкой многие исследователи отмечали контрастирование перикапсулярной области ПЖ у пациентов с варикоцеле (рис. 3) [15,16].
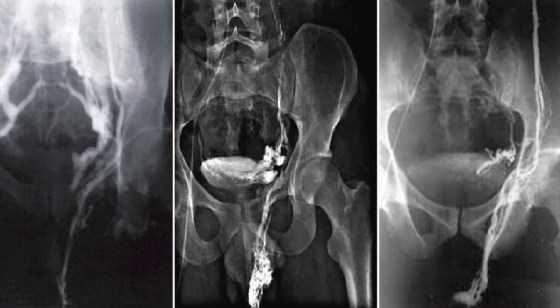
Рис. 3. Ретроградная почечная флеботестикулография. Контрастирование парапростатического венозного сплетения на стороне варикоцеле. Слева преобладает сброс через внутреннюю подвздошную вену. Посередине и справа преобладает сброс через вену семявыносящего протока
В продолжение проведенных иследований в настоящей работе мы сделали попытку определить количественные критерии варикозной болезни органов малого таза у мужчин и предложить классификацию варикоза вен предстательной железы.
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
С сентября 2008 года по сентябрь 2016 года было обследовано и прооперированно 206 пациентов с варикоцеле. Обследование пациентов включало в себя опрос, физикальный осмотр, выполнение пробы Иваниссевича, анализ эякулята, проведение ультразвукового исследования органов мошонки и трансректальное ультразвуковое исследование (ТРУЗИ) ПЖ, цветное допплеровское УЗИ ПЖ в покое и при пробе Вальсальвы. Оперативное лечение осуществлялось через трансскротальный доступ по линии Веслинга. Контрольное обследование проводилось через 3 и 6 месяцев после операции. Учитывая то, что объем ПЖ зависит от срока полового воздержания, все ультразвуковые исследования выполнялись при одинаковом сроке воздержания -три дня [17]. В случаях рецидивного варикоцеле проводились магнитно-резонансное исследование нижней полой вены и сосудов малого таза, ретроградная флебография почечных и подвздошных сосудов с флеботонометрией.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ
Возраст больных колебался от 18 до 83 лет и в среднем составлял 35,3 лет. Диагноз варикоцеле был верифицирован по данным физикального осмотра, проведения пробы Иваниссевича и скротальной допплерэхографии. Варикоцеле было левосторонним у 131 (63,6%), правосторонним у 3 (1,5%) и двусторонним у 72 (34,9%) пациентов. При анализе эякулята патоспермия была обнаружена у 127 пациентов (61,7%), а повышенное содержание лейкоцитов (более 1 млн. в 1 мл.) - у 148 пациентов (71,8%).
По данным УЗИ мошонки кисты придатка яичка встречались у 112 (54,4%) пациентов. Сочетанная патология органов мошонки при ва-рикоцеле отмечена у 148 пациентов (71,8% случаев): двустороннее варикоцеле, киста придатка яичка, сперматоцеле, гидроцеле, спаечный процесс в области придатка и яичка, гидатида Морганьи больших размеров, конкремент внутренней оболочки яичка, липома семенного канатика. Именно это обстоятельство явилось показанием к использованию оперативного доступа по линии Весинга, при котором из одного разреза можно было бы си-мультанно провести коррекцию всех выявленных проблем.
По данным ТРУЗИ ПЖ во всех случаях у пациентов с варикоцеле отмечалась визуализация вен парапростатического сплетения на стороне выявленного варикоцеле. В качестве рабочей ультразвуковой классификации варикозного расширения вен ПЖ была принята классификация, прдставленная в таблице 1.
Таблица 1. Ультразвуковая классификация варикозного расширения вен предстательной железы
| 1 | Видимый | 1- 4 |
| 2 | Значимый | 5-10 |
| 3 | Выраженный | > 10 |
Результаты определения стадии варикозного расширения вен ПЖ у 206 пациентов с варикоцеле представлены в таблице 2.
Таблица 2. Распространенность стадий варикоза вен предстательной железы у пациентов с варикоцеле
| 1 | 12 | 14 | 14 | - | 40 |
| 2 | 71 | 32 | 42 | 3 | 148 |
| 3 | 48 | 26 | 16 | - | 90 |
Во всех случаях диаметр вен простатического венозного сплетения положительно коррелировал с диаметром вен правого и левого гроздевидного сплетения. При правостороннем варикоцеле по данным ТРУЗИ отмечалось расщирение вен парапростатического венозного сплетения справа (рис. 4).
Рис. 4. ТРУЗИ ПЖ у пациента М., 47 лет с правосторонним варикоцеле 2 стадии. Объем ПЖ 35,0 см3. Максимальный диаметр вен справа З,5; 3,6 и 2,2 мм. Варикоз вен ПЖ 1 стадии или видимый варикоз. Сетевидный тип венозного сплетения. ДГПЖ, хронический простатит. Из анамнеза 23.10.2008 операция по Иваниссевичу слева
В большинстве случаев у пациентов встречалось левостороннее варикоцеле. При этом по данным ТРУЗИ отмечалось расширение вен парапростатического венозного сплетения слева (рис 5).
Рис. 5. ТРУЗИ ПЖ у пациента Л., 69 лет с левосторонним варикоцеле 2 стадии. Объем ПЖ 16,5 см3. Максимальный диаметр вен слева 6,0 мм. Варикоз вен ПЖ 2 стадии или значимый варикоз. Магистральный тип венозного сплетения. Хронический калькулезный простатит
При двустороннем варикоцеле отмечалось расширение вен парапростатического венозного сплетения с обеих сторон (рис. 6).
Рис. 6. ТРУЗИ ПЖ у пациента К., 33 лет с двусторонним варикоцеле 3 стадии. Объем ПЖ 22,3 см3. Максимальный диаметр вен слева 10,9 и 18,3 мм, справа 12,5 мм. Варикоз вен ПЖ 3 стадии или выраженный варикоз. Магистральный тип венозного сплетения. Хронический калькулезный простатит
При максимальном диаметре вен от 1 до 4 мм (видимый варикоз) скорость кровотока в них составляла 1-3 см/сек, а при пробе Вальсальвы - 5 см/сек. При максимальном диаметре вен от 5 до 10 мм (значимый варикоз) скорость кровотока в них составляла 3-5 см/сек, а при пробе Вальсальвы - 5-15 см/сек. При максимальном диаметре вен более 10 мм (выраженный варикоз) скорость кровотока в них составляла более 5 см/сек, а при пробе Вальсальвы более 15 см/сек (рис. 7).
Рис. 7. Цветное допплеровское ТРУЗИ ПЖ у пациента К. 42 лет с двусторонним варикоцеле 3 стадии. Диаметр вены слева 14,3 мм, скорость кровотока 5,9 см/с (слева). Скорость кровотока при пробе Валь- сальвы 17,4 см/с (справа). Выраженный варикоз вен ПЖ (3 стадия)
У 93 пациентов (45,1% случаев) отмечались выраженные локальные изменения в ПЖ в виде фокусов гипоэхогенности, фиброза и кальциноза на стороне варикоцеле. У 22 пациентов (10,7% случаев) по данным ТРУЗИ были выявлены кисты ПЖ. Никакой связи между выраженностью, локализацией варикоцеле, выраженностью варикозного расширения вен ПЖ и размерами и локализацией кист ПЖ мы не отметили.
Через 6 месяцев после операции без какого-либо дополнительного лечения у пациентов произошли следующие изменения: 1) уменьшился диаметра вен парапростатического венозного сплетения на стороне проведенной варикоцельэктомии в 1,5 - 2,5 раза у 175 пациентов (85,0%) (рис. 8,9), 2) патоспермия осталась у 88 пациентов (сперматогенез вос- становился в 30,7% случаев), 3) пиоспермия осталась у 52 пациентов (исчезла в 64,9% случаев).
Рис. 8. ТРУЗИ ПЖ у пациента К., 30 лет с двусторонним варикоцеле 01.02.2016 (слева) и через 4 месяца (01.06.2016) после симультанной двусторонней варикоцельэктомии, пластики оболочек яичек по Винкельману из срединного мошоночного доступа по линии Веслинга (от 09.02.2016) (справа)
Рис. 9. ТРУЗИ ПЖ у пациента З., 40 лет с двусторонним варикоцеле 09.12.2015 (слева) и через 6 месяцев (10.06.2016) после симультанной двусторонней варикоцельэктомии, иссечения кист придатков обоих яичек, пластики оболочек правого и левого яичка по Винкельману из мошоночного доступа по линии Веслинга (от 22.12.2015) (справа)
В послеоперационном периоде у 5 пациентов (2,4%) было отмечено развитие рецидивного левостороннего и правостороннего варикоцеле после левосторонней варикоцельэктомии. При проведении магнитно-резонансного исследования нижней полой вены и сосудов малого таза у всех 5 пациентов был выявлен MayThurner syndrome (рис. 10).
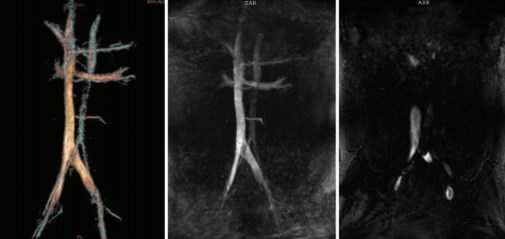
Рис. 10. Магнитно-резонансная томография нижней полой вены и сосудов малого таза у пациентов с рецидивом варикоцеле. May-Thurner syndrome
Всем этим пациентам была проведена ретроградная флебография и флеботонометрия почечных и подвздошных сосудов. Флеботонометрия подтвердила гипертензию в левой внутренней подвздошной вене (давление в среднем 31 mm Hg) и в правой внутренней подвздошной вене (давление в среднем 27 mm Hg), что превышало среднестатистическую норму в 6-8 раз. Флебо- графия выявила выраженный варикоз паравезикального и парапростатического венозного сплетения вследствие May-Thurner syndrome (рис. 11). Всем этим пациентам было проведено склерозирование декомпенсированных яичковых вен.
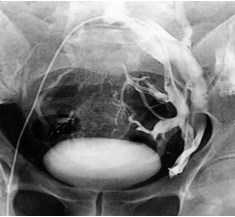
Рис. 11. Ретроградная флебография левой общей подвздошной вены и селективная флебография левой внутренней подвздошной вены у пациента с варикоцеле и May-Thurner syndrome. Выраженный варикоз паравезикального и парапростатического венозного сплетения слева
ОБСУЖДЕНИЕ
Критерии варикозной болезни органов малого таза в настоящее время определяются по результатам проведения следующих методов исследований: 1) УЗИ, 2) флебографии, 3) компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ). Эти критерии имеют две особенности: они значительно отличаются друг от друга в оценке диаметра расширенных вен; описывают варикозную болезнь малого таза у женщин. Ниже мы приводим сводную таблицу 3, в которой представлена точка зрения разных авторов на критерии варикоза малого таза у женщин.
Таблица 3. Критерии варикоза вен органов малого таза у женщин
| Beard R.W. et al. (1984)[18]; Ignacio E.A. et al. (2008) [19] | УЗИ | > 4 мм | < 3 см/с |
| Inal M. et al. (2014) [20]; | УЗИ | > 5-6 мм | ~ 3 см/с |
| Ganeshan A. et al. (2007) [21]; | УЗИ | > 6 мм | 3 см/с |
| Leal Monedero J. et al. (2006) [22]; Barros F.S. et al. (2010) [23] | УЗИ | > 7 мм | - |
| Black C.M. et al. (2009) [24]; Kim H.S. et al. (2006) [25]; Park S.J. et al. (2004) [26]; Beard R.W. et al. (1984) [27] | Флебография | > 5 мм | - |
| Kennedy A., Hemingway A. 1990 [28] | Флебография | > 10 мм | - |
| Coakley F.V. et al. (1999) [29] | КТ, МРТ | Околоматочные > 4 мм, яичниковые > 8 мм | - |
Критериями варикозной болезни органов малого таза у мужчин А.Ю. Цуканов и Р.В. Ляшев считали, расширение вен парапростатического сплетения более 5 мм и/или наличие рефлюкса кровотока при пробе Valsalva при дуплексном ангиосканировании с использованием ректального датчика [30]. Предложенные нами критерии варикозной болезни органов малого таза у мужчин и классификация этого заболевания были основаны на измерении максимального диаметра вен парапростатического сплетения. Мы считаем, что расширение вен вторично по отношению к патологическому кровотоку и к его продолжительности, поэтому измерение максимального диаметра вен может достаточно точно отражать истинное состояние вен парапростатического сплетения. Учитывая то, что ТРУЗИ ПЖ является рутинным методом исследования (в отличие от флебографии и флеботонометрии, КТ, МРТ), и, исходя из того, что классификация варикозного расширения вен ПЖ должна иметь практическую значимость, нами было принято решение в ее основу положить результаты именно ультразвукового исследования.
ЗАКЛЮЧЕНИЕ
Нами предложена ультразвуковая классификации варикозного расширения вен ПЖ, которая включает в себя три стадии: 1 - «видимый варикоз» при максимальном диаметре вен 1-4 мм, 2 - «значимый варикоз» при максимальном диаметре вен 5-10 мм и 3 -«выраженный варикоз» при максимальном диаметре вен > 10 мм. Полученные на-ми данные свидетельствуют о том, что выявление расширенных вен парапростатического сплетения по данным ТРУЗИ может указывать на наличие варикоцеле и связанного с ним венозного полнокровия ПЖ. При этом варикоз ПЖ во всех случаях выявлялся на стороне варикоцеле и являлся ипсилатеральным при одностороннем вари-коцеле и билатеральным - при двустороннем. Через 6 месяцев после операции без какого-либо дополнительного лечения произошло уменьшение диаметра вен парапростатического венозного сплетения в 1,5-2,5 раза в 85,0% и исчезновение пиоспермии в 65,0% случаев. Это позволяет нам определить варикоцеле как одну из причин тазовых нарушений и простатопатий, связанных с венозным полнокровием. При рецидивном варикоцеле целесообразно проводить магнитно-резонансное исследование нижней полой вены и сосудов малого таза, флебографию и флеботонометрию почечных и подвздошных сосудов для подтверждения или исключения May-Thurner syndrome.
ЛИТЕРАТУРА
1. Santorini GD Observationes anatomicae. Venice: Giovanni Battista Recurti, 1724; X: 193-194.
2. Gooch R. In: An Account of Some of the Most Important Diseases Peculiar to Women. Murray J, editor. London: Murrayю 1831: 1829 p.
3. Walsh P.C., Donker PJ. Impotence following radical prostatectomy: Insight into etiology and prevention. J Urol 1982;128(3):492-497.
4. Инасаридзе Г.З. Экспериментальные данные перевязки основных вен мочевого пузыря и клинические наблюдения аналогичных изменений у больных при патологии в системе мочеполового венозного сплетения. Тезисы украинского съезда урологов, Киев, 1939. С.78-79, 212-230.
5. Инасаридзе Г.З. Крайние типы изменчивости мочеполового венозного сплетения и их клиническое значение: дисс. д-ра мед. наук. М. 1940.
6. Куренной Н.В. Детали макроскопического строения мочеполового венозного сплетения и их возможное значение. Сб. «Вопросы урологии». Киев, 1964. С. 28-53.
7. Райнигер О.С. Роль анатомического строения мочеполового сплетения в патогенезе кровотечений после аденомэктомии. Тезисы докладов IV Пленума Всероссийского научного общества урологов.- М,-1973,- С. 67-68.
8. Капто А.А., Жуков О.Б. Варикозная болезнь малого таза у мужчин (обзор литературы). Андрология и генитальная хирургия. 2016; 17(2):10-19.
9. Sakamoto H, Ogawa Y. Is varicocele associated with underlying venous abnormalities? Varicocele and the prostatic venous plexus. J Urol 2008; 180(4):1427-1431. doi: 10.1016/j.juro.2008.06.048.
10. Gat Y, Gornish M. Reversal of Benign Prostate Hyperplasia by Super-selective Intraprostatic Androgen Deprivation Therapy. Eur Urol Rev 2009; 4(1):10-14.
11. Gat Y, Joshua S, Gornish MG. Prostate cancer: a newly discovered route for testosterone to reach the prostate: Treatment by super-selective intraprostatic androgen deprivation. Andrologia 2009; 41(5):305-315. doi: 10.1111/j.1439-0272.2009.00972.x.
12. Неймарк А.И., Попов И.С., Газаматов А.В. Особенности микроциркуляции предстательной железы и гонад у юношей, страдающих изолированным варикоцеле и варикоцеле в сочетании с тазовой конгестией. Экспериментальная и клиническая урология 2013; (2): 56-60.
13. Капто А.А. Феномен варикоза простаты у пациентов с варикоцеле. Сборник тезисов 11-го Конгресса Профессиональной Ассоциации Андрологов России. 25-28 мая 2016, Сочи, Дагомыс. С.15-16.
14. Капто А.А. Клинические аспекты сосудистой анатомии у пациентов с варикоцеле (лекция). Экспериментальная и клиническая урология 2006; (2):70-79.
15. Gat Y, Gornish M, Heiblum M, Joshua S. Reversal of benign prostate hyperplasia by selective occlusion of impaired venous drainage in the male reproductive system: novel mechanism, new treatment. Andrologia. 2008;40(5):273-81.
16. Осипов Н.Г., Теплинская Н.П., Соболенко Ю.А., Алексейчук Г.И. Изменения архитектоники вен, дренирующих лозовидное сплетение, и показателей сперматогенеза у больных с впервые выявленным и рецидивным варикоцеле. Андрология и генитальная хирургия 2014; (2):30-36.
17. Kapto AA.Value assessment of prostate tone in the complex treatment of patients with chronic prostatitis. Int Jmmunorehabilitation 2002; 4(2):316-317.
18. Beard RW, Highman JH, Pearce S, Reginald PW. Diagnosis of pelvic varicosities in women with chronic pelvic pain. Lancet 1984; 2:946-949.
19. Ignacio EA, Dua R, Sarin S, Harper AS, Yim D, Mathur V, et al. Pelvic congestion syndrome: diagnosis and treatment. Semin Intervent Radiol 2008; 25(4):361-8. doi: 10.1055/s-0028-1102998.
20. Inal M, Karadeniz Bilgili MY, Sahin S. Nutcracker syndrome accompanying pelvic congestion syndrome; color doppler sonography and multislice CT findings: A case report. Iran JRadiol 2014;11(2):e11075 doi: 10.5812/iranjradiol.11075.
21. Ganeshan A, Upponi S, Hon LQ, Uthappa MC, Warakaulle DR, Uberoi R.Chronic pelvic pain due to pelvic congestion syndrome: the role of diagnostic and interventional radiology. Cardiovasc Inervent Radiol 2007; 30(6):1105-1111.
22. Leal Monedero J, Ezpeleta SZ, Castro FC, Senosiain LDC. Recidiva varicosa de etiologia pelvica. In: Thomaz JB, Belczack CEQ. Tratado de flebologia e lin-fologia. Rio de Janeiro: Livraria Rubio; 2006. P. 301-322.
23. Barros FS, Perez JMG, Zandonade E, Salles-Cunha SX, Monedero JL, Hilel ABS, et al. Evaluation of pelvic varicose veins using color Doppler ultrasound: comparison of results obtained with ultrasound of the lower limbs, transvaginal ultrasound, and phlebography. J Vasc Bras 2010; 9(2):15-20.
24. Black CM, Thorpe K, Nielsen R. Diagnosis and Endovascular Management of PVI. Pelvic venous insufficiency remains an underdiagnosed but treatable cause of chronic pelvic pain. Endovascular today. 2009. P. 67-71. Available from: http://evtoday.com/2009/07/EVT0709_08.php
25. Kim HS, Malhotra AD, Rowe PC, Lee JM, Venbrux AC. Embolotherapy for pelvic congestion syndrome: long-term results. J Vasc Intervent Radiol 2006;17(2, Pt 1):289-297. DOI:10.1097/01 .RVI .00001948 70.11980.F8
26. Park SJ, Lim JW, Ko YT, Lee DH, Yoon Y, Oh JH, et al. Diagnosis of pelvic congestion syndrome using transabdominal and transvaginal sonography. AJR Am J Roentgenol 2004;182(3):683-688. DOI:10.2214/ajr.182.3.1820683
27. Beard RW, Highman JH, Pearce S, Reginald PW. Diagnosis of pelvic varicosities in women with chronic pelvic pain. Lancet 1984; 2(8409):946-949.
28. Kennedy A, Hemingway A. Radiology of ovarian varices. Br J Hosp Med 1990;44(1):38-43.
29. Coakley FV, Varghese SL, Hricak H. CT and MRI of pelvic varices in women. J Comput Assist Tomogr 1999; 23(3):429-434.
30. Цуканов А.Ю., Ляшев Р.В. Нарушение венозного кровотока как причина хронического абактериального простатита (синдрома хронической тазовой боли). Урология 2014; (4):37-42.
www.uroweb.ru
| Венозный стаз предстательной железы — патологическое изменение кровообращения, возникающее при нарушении оттока венозной крови. Источники кровоснабжения у предстательной железы и мочевого пузыря общие. К простате идут ветви нижних пузырных артерий, проходящих в околопузырной клетчатке. Небольшие ветви, отходящие от средней прямокишечной артерии, тянутся к задней поверхности железы. Кроме того, от внутренней срамной артерии отходит ветвь, носящая название arteria prostatica. Артериальные сосуды обеих сторон предстательной железы анастомозируют. Вены предстательной железы образуют сплетение (plexus venosus prostaticus), расположенное между капсулой и фасцией железы. Простатическое венозное сплетение является нижним отделом большого мочепузырного венозного сплетения (plexus venosus vesicopudendalis). В него впадают дорсальные вены полового члена и задние мошоночные вены. Это сплетение анастомозирует с геморроидальными венами и мочепузырным сплетением, расположенными по боковым стенкам и в области дна мочевого пузыря. Кровоснабжение предстательной железы, ее венозная сеть предрасполагают к возникновению венозного застоя в простате.<?xml:namespace prefix = o ns = "urn:schemas-microsoft-com:office:office" /> Этиология и патогенез. К факторам, обусловливающим данное заболевание относят застой секрета и эякулята в предстательной железе и венозный застой, связанный с депонированием крови в венах таза, с которыми простата связана анастомозами. Причины, застоя секрета и венозный стаз в предстательной железе, кроются в различных дисритмиях половой жизни (прерванное половое сношение, длительное воздержание, отсутствие регулярности и ритма в половой жизни, половая абстиненция). В тазу венозный стаз может быть вызван расширением вен, проктитом и другими воспалительными процессами. Обильные анастомозы между венами таза и предстательной железы способствуют тому, что малейший венозный застой в тазу приводит к венозному стазу в железе, что становится предрасполагающим фактором к появлению застойного (конгестивного) или инфекционного простатита, обусловливает стойкий воспалительный процесс. Нарушение гемодинамики предстательной железы приводит к резкому снижению обменных процессов в ней, что сопровождается нарушением барьерной, секреторной, инкреторной и моторной функций. В связи с расстройством гемодинамики происходят нарушения в интерстициальной ткани простаты: она разрыхляется, уменьшается количество клеточных элементов в строме. Одновременно происходит нарушение функции гладкомышечных элементов, приводящее к снижению моторной функции предстательной железы, что в свою очередь способствует застою секрета в ацинусах и усугубляет уже имеющиеся нарушения гемодинамики. Клинические проявления. В период половой зрелости и особенно активной половой жизни отмечаются: ноющие неприятные ощущения в области промежности, особенно после длительного пребывания на ногах, после работы стоя; выделение большей части суточного количества мочи ночью, а не днем, иногда наблюдается болезненное затруднение мочеиспускания. В ряде случаев эти симптомы выражены незначительно и мало беспокоят больных. Длительное половое воздержание или половые излишества, прием алкоголя, нарушающие гемодинамику предстательной железы усиливают клинические проявления. Варикозное расширение вен нижних конечностей, геморроидальных вен, особенно при предрасположенности к тромбофлебитам, может обусловливать конгестивный простатит. Выраженный веностаз предстательной железы является предрасполагающим патогенетическим фактором кровотечений, особенно во время и после аденомэктомии. Диагностика включает осмотр нижних конечностей и геморроидальных вен; пальпацию воспалительных инфильтратов по ходу расширенных вен; исследование свертывающей и антисвертывающей систем крови. Лечение направлено на ликвидацию варикозной болезни консервативным (ношение эластических чулок, трудотерапия, лечебная физкультура и др.) или оперативным путем. При возникновении застойного простатита лечебно-профилактические мероприятия направлены на устранение дисрит-мии половой жизни, причин венозного застоя в малом тазу, воспалительных и застойных заболеваний органов таза.
|
www.medicus.ru
лечение хронического мужского заболевание и риск бесплодия
Взаимосвязаны ли варикоцеле и простатит? На первый взгляд никакой взаимосвязи не прослеживается, ведь варикоцеле – это варикозное расширение вен яичковой вены, а простатит – это воспаление предстательной железы.
Однако, урологи утверждают, что взаимосвязь между этими патологиями все же есть. Какая именно? При варикоцеле возникают венозные застои в малом тазу. Нарушения кровообращения чреваты развитием застойного простатита.
Бывает и другая ситуация. Как известно, при простатите нарушается ток крови в малом тазу. Это может привести к дегенеративным нарушениям в работе вен, вследствие чего вены в яичковых венах начнут постепенно расширяться.
Этиология и причины варикоцеле
Варикоцеле – это патология, при которой вены семенного канатика начинают расширяться. Если не лечить данную болезнь своевременно, но развивается нарушение сперматогенеза. Как результат – мужчина становится бесплодным.
Обычно варикоцеле развивается вследствие врожденного отсутствия клапанов яичковой вены. Причем особенностью является тот факт, что варикоцеле поражает значительно чаще левое яичко. Этому способствует тот факт, что внутренняя семенная вена впадает в почечную вену.
У некоторых мужчин данная патология является приобретенной. Причиной развития варикоцеле могут быть:
- Погрешности в питании.
- Травмы паховой зоны.
- Орхит.
- Хронический простатит.
- Гормональный дисбаланс.
- Интенсивная физическая нагрузка.
- Сидячий образ жизни.
При развитии варикозного расширения вен семенного канатика мужчина начинает испытывать боли в области мошонки. Как правило, интенсивность болевого синдрома зависит от степени тяжести патологии. Всего выделяют 3 стадии варикоцеле.
Еще при развитии дегенеративных процессов в венах мужчина начинает жаловаться на боли в области мошонки при половом контакте. В тяжелых случаях происходит опущение мошонки и заметное расширение вен в области пораженного участка.
При 2-3 степени тяжести варикоцеле часто изменяется структура пораженного яичка. К примеру. При пальпации могут чувствоваться уплотнения.
Этиология и причины возникновения простатита
Причиной хронического простатита варикоцеле может быть. Но существуют и другие факторы, которые способны привести к прогрессированию воспалительных процессов в предстательной железе.
Бактериальный простатит является следствием проникновения патогенных микроорганизмов в предстательную железу. Спровоцировать недуг способны практически все грамотрицательные микроорганизмы.
Вероятность прогрессирования бактериального простатита повышается в случаях, когда у мужчины есть ЗППП, например, кандидоз, сифилис, гонорея.
Застойный простатит зачастую является следствием изменения гормонального фона, хронических заболеваний сосудов, малоподвижного образа жизни. Достаточно часто простатит является следствием того, что мужчина прощает себе слабости, то есть курит, употребляет алкогольные напитки и несбалансированно питается.
Острый простатит может быть следствием венозного застоя крови вследствие малоподвижного образа жизни.
Какие симптомы появляются при наличии воспалительных процессов в предстательной железе? Тяжесть и интенсивность клинических проявлений будет зависеть от степени тяжести патологии. К примеру, при остром простатите мужчину беспокоят учащенное мочеиспускание, боли и рези в уретре при мочеиспускании, жжение в промежности.
Еще недуг проявляет себя повышенной температурой тела, слабой потенцией, гнойными выделениями из уретры. Если причиной развития простатита стали грамотрицательные микроорганизмы, то в моче появляются белесые хлопья.
Хронический простатит имеет более слабовыраженную симптоматику. Он проявляет себя лишь болями в промежности, синдромом вялой струи, слабой потенцией. Если болезнь не купировать своевременно, то развиваются застои мочи и чувство неполного опорожнения мочевого пузыря.
Лечить простатит нужно своевременно, так как на фоне патологии может возникнуть почечная недостаточность или варикоцеле.
Как лечат болезни?
Простатит и варикоцеле лечат различными методами. Бывают случаи, что после лечения простатита варикоцеле исчезает. Но такие случаи на практике встречаются редко. Как правило, пациенту нужно пройти комплексное лечение, и избавиться от двух патологий.
Простатит лечат преимущественно медикаментозно. Если болезнь стала следствием попадания в простату бактерий, больному назначаются антибиотики широкого спектра действия, например, Доксициклин или Норфлоксацин.
Лечение дополняется:
- Использованием альфа-адреноблокаторов.
- Применением спазмолитических средств.
- Диетой. Сбалансированное питание при простатите позволит нормализовать гормональный фон.
- Приемом обезболивающих средств.
- Физиотерапевтическими процедурами.
Чтобы вылечить простатит на ранних стадиях, и в будущем избежать рецидива патологии можно использовать биологически активные добавки. Препараты данного сегмента являются полностью безопасными, и не имеют побочных эффектов.
Лучшей биодобавкой считается китайский урологический пластырь ZB Prostatic Navel Plasters. Средство очень удобно в применении. Пластырь необходимо просто клеить на пупок, а через сутки снимать, и клеить следующий.
Как лечат варикоцеле? Принципы лечения данного заболевания иные. Как правило, болезнь лечат хирургическим путем. Для этих целей медики прибегают к следующим процедурам:
[maxbutton]- Операция по Иваниссевичу. Она предусматривает изолированную перевязку вен яичка.
- Эмболизация варикоцеле. В ходе этой процедуры в пораженную вену вводят склерозант, который способствует образованию искусственного тромба. Вследствие манипуляции кровь прекращает поступать к пораженному участку, и состояние больного стабилизируется.
Медикаментозно варикоцеле вылечить возможно. Но, к сожалению, большинство синтетических средств дают лишь временный эффект.
Тем не менее, медиками был разработан препарат, который поможет предотвратить изменения в венах, и стабилизировать кровоток в области яичка. Таким инновационным медикаментом является гель Вариус.
ЗАДАТЬ ВОПРОС ДОКТОРУprointim.info