Лечение коклюша медикаментозными средствами. Лекарства от коклюша
лечение у взрослых и ребенка, ингаляции, гомеопатия и способы терапии
Коклюш – очень заразная болезнь, чаще всего заболеванию подвергаются дети дошкольного возраста. Лечение коклюша длительное, и до полного выздоровления может пройти 6-8 недель. А остаточный кашель, в редких случаях, остается до полугода.
Как лечить коклюш у взрослых и детей, какими средствами, и как избежать осложнений подскажет лечащий врач – педиатр, терапевт, пульмонолог или инфекционист.
Терапия коклюша
Лечение коклюша должно быть начато сразу после установки диагноза, чтобы предотвратить развитие тяжелой степени заболевания. При контакте с больными необходим профилактический прием антибактериальных и иммуностимулирующих препаратов.
Так как это заболевание очень тяжело переносится, оставляя неприятные последствия, желательна госпитализация в инфекционное отделение больницы.
В каких случаях необходимо лечение в стационаре:

- При среднем и тяжелом протекание болезни.
- Когда развиваются сопутствующие заболевания.
- Пациенты с хроническими заболеваниями.
- Обязательно помещают в стационар детей проживающих в домах ребенка, чтобы избежать массового заражения.
Вылечить коклюш можно только комплексной терапией. Для успешного выздоровления следует соблюдать все назначения врача.
В схему лечения коклюша входят следующие группы лекарств:
- Антибиотики.
- Муколитики, отхаркивающие препараты:
- Бронхорасширяющие средства.
- Антигистаминные.
- Спазмолитики.
При легкой форме заболевания используют группу макролидов или пенициллинов. Для детей Суммамед, Азитрус, Амоксициллин, Аугментин. Взрослым и детям с 8 лет назначают прием Эритромицина, Левомицитина. С 12-летнего возраста возможен прием тетрациклиновой группы антибиотиков.
к оглавлению ↑Лечение антибиотиками
При более тяжелом развитии болезни, и когда коклюш сопровождается бронхитом или пневмонией, предпочтение отдают цефалоспориновой группе: детям суспензии Супракс, Панцеф, Зиннат, Иксим Люпин, при состоянии, когда ребенок не может употреблять лекарства внутрь и взрослым назначают уколы Цефазолин и Цефотаксим.
Антибиотики используют только для начальной терапии, дальнейшее лечение напроавлено на облегчение симптомов и поддержание иммунитета. Антибактериальная терапия может сопровождаться введением противококлюшевого иммуноглобулина.
Лечение без антибиотиков происходит при слабовыраженной форме коклюша, например у детей, получивших вакцину.
к оглавлению ↑Муколитические и отхаркивающие лекарства
Для отхождения мокроты назначают муколитические и отхаркивающие лекарства: для самых маленьких Геделикс, Гербион, сухие микстуры, ингаляции. Для детей постарше и взрослых: таблетки с термопсисом, Бромгексин, при сильном воспалении – Эриспал, Аскорил.
Сколько бы ни было лет пациенту, при сильных спазмах назначают Эуфиллин, который способен не только вывести мокроту, но и снять обструкцию в дыхательных путях.
Обязателен прием успокоительных средств на основе валерианы и пустырника, иногда требуются более сильные средства: Реланиум, Седуксен, Сибазон.
к оглавлению ↑
Антигистаминные препараты
Во время лечения обязателен прием антигистаминных препаратов: Супрастин, Зиртек, Зодак, Цетрин, Цетиризин. Для поддержания иммунитета назначают средства на основе интерферона: Эргоферон, Анаферон, Виферон, и другие поддерживающие лекарства: Эхинацею, Афлубин, детям – гомеопатические гранулы Агри.
Для восстановления сил и поддержания организма необходим прием витаминных комплексов с большим содержанием витаминов С, В, А, Р. Во время исследований было замечено, что пациенты, с первого дня принимающие повышенную дозу витамина С, выздоравливали на 2-3 недели раньше остальных.
к оглавлению ↑Ингаляции
Основным лечением коклюша является антибиотикотерапия, именно поэтому ингаляции с антибиотиками часто назначаются для лечения, особенно когда дело касается ребенка.
Ингаляции небулайзером можно проводить с первых дней жизни, и именно этот способ позволяет использовать не только антибактериальные препараты для лечения коклюша, но и муколитические, гормональные, иммуностимулирующие средства.
Лекарства для ингаляций при коклюше:
- Антибактериальные ингаляции позволяют предотвратить воспаление по дыхательным путям и подавляют бактериальные возбудители болезни. Для ингаляций используют следующие антибиотики: Флуимуцил-антибиотик ИТ, Тобрамицин, Гентамицин, Диокседин.
- Муколитические и отхаркивающие препараты: Амбробене, Лазолван, Мукалтин, АЦЦ, Пульмозим. Местное воздействие лекарств ускоряет вывод мокроты.
 При приступах удушья и сильных спазмах назначают ингаляции с гормональными препаратами: Пульмикорт, Гидрокортизон, Дексаметазон. Эти препараты применяются с осторожностью, особенно в детском возрасте.
При приступах удушья и сильных спазмах назначают ингаляции с гормональными препаратами: Пульмикорт, Гидрокортизон, Дексаметазон. Эти препараты применяются с осторожностью, особенно в детском возрасте.- Ингаляции с Интерфероном повышают сопротивляемость организма к инфекциям, повышают иммунитет, ускоряют выздоровление.
- Для смягчения слизистой оболочки полезно дышать физраствором и минеральными водами.
- Для снятия спазмов и расширения бронхиальных путей назначают ингаляции с бронхоспазмолитиками: Эуфиллин, Беродуал, Атровент, Беротек.
- Для снятия воспаления в носоглотке применяют следующие препараты: Хлорофиллипт, Мирамистин, Настойку календулы или эвкалипта, раствор Фурациллина, Ротокан.
Длительность ингаляционных процедур при коклюше для детей 5-7 минут, для взрослых дозировку и срок курса определяет лечащий врач, в зависимости от возраста пациента.
Ингаляции обязательно назначают, если развивается коклюш у ребенка до года. Это самый безопасный метод лечения, не влияющий на внутренние органы, и, практически, без побочных эффектов.
к оглавлению ↑Лечение в домашних условиях
Традиционное лечение коклюша может быть дополнено гомеопатическими препаратами и народными средствами. Подбор гомеопатических препаратов индивидуален и зависит от степени и тяжести заболевания. Следует помнить, что их применение возможно только с разрешения врача.
к оглавлению ↑Гомеопатические средства
Прежде, чем начать принимать эти средства, необходимо проконсультироваться со специалистом, который подскажет, как вылечить коклюш гомеопатией.
Гомеопатические средства от коклюша:
- Нукс Вомика 3 и Пульсатилла используются при сухом кашле, сопровождающемся посинением лица, частых приступах во время сна.
- Белладонна – при усилении кашля в ночное время, длительных приступах без отхождения слизи.
- Аконит – оказывает жаропонижающее действие, снимает головную боль и чувство жажды. Поднимает общее самочувствие.
- Дулькамару 6 принимают при мокром кашле и коротких приступах.
 При внезапном повышении температуры, сильной отдышке, отрывистом кашле используют Брионию 3. Также помогает от расстройства ЖТК, снимает привкус горечи во рту.
При внезапном повышении температуры, сильной отдышке, отрывистом кашле используют Брионию 3. Также помогает от расстройства ЖТК, снимает привкус горечи во рту.- Дрозера 6 применяется при длительных, напряженных приступах с удушьем.
- Арсеник 3 часто назначают детям, у которых начало приближение приступа вызывает панику и страх. Также поднимает тонус организма.
- Гельпар Сульфур 6 уместен при сильных хрипах, которые слышны даже на расстоянии от больного. Снимает отеки слизистой оболочки дыхательных путей.
- При кашле с рвотой используют Купрум Ацетикум 3, также назначают при приступах с потерей сознания.
- Под конец болезни, когда кашель становится продуктивным, с хорошо отходящей мокротой, используют Ипекакуану 3.
- Для восстановления организма и улучшения аппетита после болезни принимают Хину 3.
Гомеопатия при коклюше используется не только в качестве лечебных средств, но и для профилактики. Например, гомеопатический препарат Пертуссинум используют, если был контакт с заболевшим человеком. Это средство позволяет избежать инфицирования или перенести коклюш в легкой форме.
Народные средства
Вылечить коклюш возможно только с помощью лекарственных препаратов, но используя средства нетрадиционной медицины, можно поддержать иммунитет и снизить риск осложнений.
Рецепты:
- Три раза в день выпивать по стакану бузинного настоя: для приготовления в стакане кипятка настоять 3 ложки сухих цветов.
- Взять 200 гр. измельченного корня солодки, залить 500 мл воды и кипятить на водяной бане 10 минут. Принимать внутрь по столовой ложке 3-4 раза в день.
 Две небольших луковицы мелко нарезать или натереть на терке, перемешать с 2 ложками сахара и поставить на ночь в холодильник. Полученный сироп принимать по чайной ложке каждые 1,5-2 часа. Если нет аллергии, то сахар можно заменить медом.
Две небольших луковицы мелко нарезать или натереть на терке, перемешать с 2 ложками сахара и поставить на ночь в холодильник. Полученный сироп принимать по чайной ложке каждые 1,5-2 часа. Если нет аллергии, то сахар можно заменить медом.- Взять по столовой ложке листьев мать-и-мачехи и подорожника, 2 чайных ложки сосновых почек заварить в двух стаканах кипятка, настаивать в течение часа. Пить по две столовых ложки 4 раза в день.
- Мелко нарезать или натереть свеклу и капусту. Стакан сырья перемешать с ложкой 6% уксуса. Поставить в темное место на два часа, потом отжать. Для приема внутрь смешивать сироп с теплой водой в пропорциях 1:1. Пить три раза в день по чайной ложке. Это средство можно использовать для полоскания гола, чтобы снять воспаление.
Детям до 3 лет нежелательно давать травяные настои и отвары без назначения врача, чтобы избежать аллергических реакций. Их состояние можно облегчить теплым молоком с медом и сливочным маслом. Обязательно частое теплое питье морсов, компотов, чаев. В период лечения и после выздоровления следует включить в рацион натуральные соки из цитрусовых фруктов, смородины, ежевики.
В течение года после выздоровления следует проходить осмотры у пульмонолога, инфекциониста и невролога.
Необходим прием витаминно-минеральных комплексов и пребиотиков. После тяжелой формы коклюша у ребенка, часто назначают препараты для улучшения мозгового кровообращения: Пантогам, Пирацетам, Ноотропил, Энцефабол.
 Реабилитационный период должен включать в себя:
Реабилитационный период должен включать в себя:
- дыхательную гимнастику;
- общеукрепляющий массаж.
Детям особенно полезно плаванье, прогулки на свежем воздухе, лучше всего в хвойных лесах. Следует исключить из рациона вредную пищу и сделать уклон на свежие овощи, фрукты и продукты с высоким содержанием белка.
Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать - поставьте оценку
Загрузка...opnevmonii.ru
лечение у детей и взрослых
Продолжительный мучительный кашель, сложно поддающийся излечению, – основной симптом инфекционного заболевания. Коклюш принято считать детской инфекцией, но и взрослые нередко страдают от ее проявлений. Как развивается эта болезнь, какими признаками характеризуется, почему трудно поддается лечению? Важно знать ответы на вопросы, чтобы вовремя обратившись к врачу, справиться с недугом на ранней стадии.
Что такое коклюш
Инфекция, которой чаще болеют дети, носит бактериальный характер. Коклюш – заболевание, вызванное аэробным грамотрицательным кокком Bordetella pertussis (коклюшной палочкой), протекает в острой форме. Для микроорганизма характерна низкая устойчивость к внешнему воздействию. Патогенная бактерия:
- не переносит температуру выше 56 градусов;
- погибает при использовании дезинфицирующих средств;
- в течение часа теряет жизнеспособность от прямых солнечных лучей, действия ультрафиолета;
- погибает при низких температурах.
Коклюшная палочка, попадая на слизистые оболочки верхних дыхательных путей, распространяется на бронхи, гортань, трахею. Этим ограничивается зона ее действия – разнесение бактерий в глубокие ткани и по организму не происходит благодаря специальным ворсинкам, помогающим удержаться на эпителии. Bordetella pertussis вырабатывает эндотоксин, который:
- раздражающе действует на блуждающий нерв;
- провоцирует прохождение сигнала в дыхательный центр продолговатого мозга;
- формирует в нем очаг возбуждения;
- вызывает ответ на раздражение – рефлекторный кашель.
После процесса возбуждения в нервном центре происходит воздействие на соседние области мозга, что провоцирует рвоту, сосудистые спазмы, судороги. Проблема этого инфекционного заболевания в том, что:
- кашлевой рефлекс надолго закрепляется в мозгу;
- трудно поддается лечению;
- сохраняется несколько недель после гибели бактерий;
- продукты жизнедеятельности микроорганизмов приводят к общей интоксикации;
- эндотоксин снижает защитные силы организма.
Инкубационный период коклюша имеет продолжительность от 3 до 14 дней. Иммунитет от инфекции вырабатывается только у переболевшего человека. Заболевание передается воздушно-капельным путем. Необходимо учесть:
- источник инфекции – больной с выраженными клиническими признаками коклюша;
- возбудитель распространяется при кашле, чихании, разговоре на расстояние не больше двух метров – заражение происходит только при тесном общении;
- чаще болеют дети;
- контактный путь заражения невозможен – возбудитель не сохраняет жизнеспособность во внешней среде.
Инфекция опасна своими осложнениями. В детском возрасте несвоевременно оказанная помощь может закончиться летальным исходом. К тяжелым последствиям коклюша относят:
- кровоизлияния в мозг;
- повреждение внутренних органов – печени, почек;
- заболевания легких;
- эпилептические припадки;
- разрыв барабанной перепонки;
- остановку дыхания;
- воспаление среднего уха.
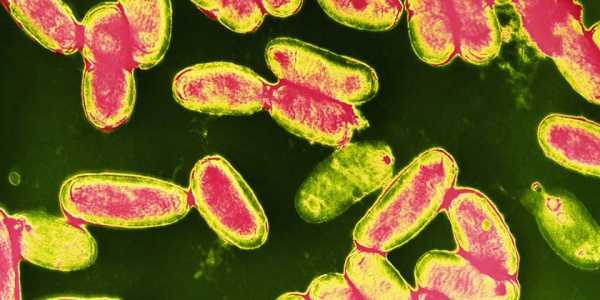
Симптомы
В самом начале болезни коклюш похож на простуду, имеет аналогичные признаки – слабость, головную боль, озноб и только потом начинается сухой кашель. Опытный врач может заподозрить инфекцию по тому, что привычные противокашлевые средства не дают результатов. Заболевание проходит несколько периодов, которые отличаются по симптомам. Катаральный этап характеризует:
- насморк;
- умеренный кашель;
- ухудшение аппетита;
- субфебрильная температура;
- изменение давления;
- слабость;
- раздражительность;
- слезотечение;
- боль в горле;
- приступы кашля по ночам;
- недомогание.
Примерно через две недели наступает спазматический этап, который отличается судорожным кашлем. Приступы становятся частыми, интенсивными, происходит спастическое (вызванное спазмом) сужение голосовой щели, что порождает свистящий звук перед вдохом. Период может продолжаться до месяца, характеризуется симптомами:
- першение в горле;
- беспокойство перед приступом кашля;
- кровоизлияния на слизистой носоглотки, коже лица, конъюнктиве;
- учащение приступов ночью, утром;
- гиперемия лица;
- головокружение;
- отечность;
- тошнота;
- обморок;
- судороги;
- рвота.
Постепенно инфекция переходит в стадию разрешения (выздоровления). Снижается частота приступов, они теряют спазматический характер. Основные симптомы стихают, но сохраняется нервная возбудимость, состояние слабости, усталости. У пациентов отмечается:
- появление слизистой мокроты;
- возможность ее отхаркивания;
- постепенное прекращение приступов;
- покашливания, которые остаются на длительное время.
Лечение взрослых
Ранняя диагностика инфекции помогает избежать развития сильных приступов кашля. Лечение коклюша у взрослых проводят амбулаторно. Заболевание проходит в легкой форме, если проведена вакцинация. Обязательные требования – соблюдение режима, употребление большого количества жидкости для выведения токсинов. Врачи рекомендуют:
- дышать влажным воздухом, обогащенным кислородом;
- совершать прогулки на природе, около водоемов;
- питаться полноценно, часто, но небольшими порциями;
- высыпаться;
- исключить физические нагрузки;
- принимать витамины.
Специалисты считают важным формирование положительных эмоций, которые стимулируют выработку эндорфина. Выброс гормона снижает частоту приступов кашля. При лечении коклюша необходимо:
- ограничить нервные впечатления – слуховые, зрительные – не смотреть телевизор, не пользоваться компьютером;
- выполнять комплекс дыхательной гимнастики;
- проводить массаж для лучшего отхождения мокроты.
Лечение начинается с приема антибиотиков, которые врач подбирает индивидуально. В первые дни недуга вводят специфический противококлюшный гамма-глобулин. Схема терапии при инфекционном заболевании включает средства:
- разжижающие мокроту для уменьшения вязкости, лучшего выведения слизи;
- противокашлевые, снижающие частоту приступов;
- противоаллергические – для устранения отечности;
- кортикостероиды – при сильном воспалении.
При лечении коклюша муколитические, отхаркивающие средства обладают небольшим эффектом. Для устранения симптомов инфекции назначают:
- спазмолитики, при тяжелых приступах – нейролептики;
- антигистаминные препараты с седативным действием;
- оксигенотерапию – насыщение тканей кислородом;
- при осложнениях со стороны центральной нервной системы – средства, улучшающие мозговое кровообращение;
- ингаляции с протеолитическими ферментами, лишающими микробов питания, разжижающими мокроту;
- сосудорасширяющие препараты, предотвращающие кислородное голодание мозга

Медикаментозная терапия
Лечение коклюша на ранней стадии заболевания начинают с приема антибиотиков. Если вовремя уничтожить бактерии, можно исключить развитие кашля. Длительность курса терапии определяет врач, учитывая состояние пациента. При коклюше назначают антибиотики для профилактических целей:
- если в семье есть заболевший;
- в детском, медицинском учреждении всем, кто контактировал с инфицированным человеком.
Антибиотикотерапия при коклюше не допускает самолечения. Одновременно с препаратами назначаются пробиотики Хилак Форте, Линекс, чтобы исключить нарушения микрофлоры кишечника. Схема лечения включает применение:
- в первые дни – пенициллинов – Флемоклав, Амоксиклав;
- в последующие – антибиотиков группы макролидов – Рокситромицин, Кларитромицин, Мидекамицин;
- при воспалительных процессах в легких, тяжелой форме инфекции: цефалоспорины – Цефтриаксон, Цефалексин, аминогликозиды – Канамицин, Гентамицин.
Терапия при коклюше предполагает использование нескольких групп противокашлевых препаратов, направленных на устранение тяжелых симптомов. Для лечения назначают лекарственные средства:
- муколитики – разжижают мокроту, облегчают ее отхождение, – Амбробене, Амброксол;
- бронхолитики – уменьшают спазмы – Эуфиллин, Бронхолитин;
- противотревожные – при тяжелых приступах кашля – Седуксен, Реланиум;
- отхаркивающие – увеличивают секрецию мокроты, улучшают выведение – Туссин, Бронхикум, Стоптуссин;
- подавляют приступы, влияя на кашлевой центр головного мозга,– Синекод, Либексин.
При лечении коклюша у взрослых врачи назначают лекарственные препараты, улучшающие состояние пациента, снимающие симптомы инфицирования. Среди часто используемых медикаментозных средств:
- Аминазин – устраняет беспокойство, тревогу, рвотный рефлекс;
- Преднизолон – глюкокортикостероид – предотвращает отек легких;
- Химопсин – протеолитический фермент, разжижает мокроту.
Лекарственные препараты при лечении коклюша применяют в форме таблеток, инъекций, аэрозольных баллончиков, средств для ингаляций. Врачи назначают:
- Эуфиллин – сосудорасширяющее средство, восстанавливает процесс дыхания, улучшает мозговое кровообращение;
- Лоратадин – антигистаминный препарат, противодействует аллергическим реакциям;
- Винпоцетин – служит профилактикой гипоксии при тяжелых приступах кашля.
Средство Синекод подавляет кашлевой рефлекс, воздействуя на центральную нервную систему. Препарат расширяет просвет бронхов, способствует насыщению крови кислородом. Синекод отличают:
- действующее вещество – бутамират;
- показания – подавление кашля при болезнях, диагностических процедурах;
- дозировка – устанавливает врач, зависит от формы выпуска, возраста пациента;
- особые условия – не применяют вместе с муколитическими, отхаркивающими средствами;
- противопоказания – чувствительность к компонентам, беременность;
- побочные эффекты – сонливость, тошнота.
Препарат на растительной основе Бронхикум обладает отхаркивающим, противомикробным действием. Выпускается в форме раствора для приема внутрь. Лекарство имеет:
- активные вещества – экстракт травы тимьяна, корней первоцвета;
- показания для применения – кашель с трудноотделяемой мокротой;
- дозировку – чайная ложка до 6 раз в день;
- противопоказания – сердечная недостаточность, патологии печени, почек, чувствительность к компонентам, период грудного вскармливания, беременность;
- побочные эффекты – аллергические реакции, тошнота.
Антибиотик Мидекамицин входит в группу макролидов, останавливает синтез белков в бактериях, содержит одноименное действующее вещество. Препарат выпускают в форме таблеток, порошка для изготовления суспензии. Мидекамицин характеризуют:
- показания для применения – инфекционные заболевания;
- дозировка взрослым – максимум 1,6 грамма в сутки;
- противопоказания – патологии почек, печени, аллергия в анамнезе;
- побочные эффекты – тяжесть в эпигастрии, повышенные печеночные пробы, анорексия.

Лечение коклюша у детей
Если малышу сделали прививку, то при инфицировании он болеет атипичной формой коклюша. Болезнь протекает без выраженных симптомов, что затрудняет диагностику и откладывает начало лечения. В грудничковом возрасте:
- болезнь развивается стремительно;
- требует немедленной госпитализации;
- врачи рекомендуют увеличить количество кормлений грудью, уменьшив порцию молока;
- отсутствие своевременной помощи может закончиться летальным исходом.
Лечение при коклюше у детей постарше, если отсутствуют осложнения, остановка дыхания во время приступа, проводят амбулаторно. Родителям требуется создать дома благоприятные условия:
- исключить волнение, испуг;
- отвлечь от приступа игрушками, мультфильмами – мозг переключается, снижается чувствительность к раздражению кашлевого центра;
- снизить температуру в комнате до 16 градусов;
- увлажнить воздух специальным прибором или разбрызгивателем;
- кормить ребенка жидкой пищей, чтобы жевательными движениями не вызвать кашель;
- совершать прогулки на воздухе около воды.
Для выведения токсинов рекомендуется давать малышу обильное питье – щелочную минералку, морсы, компоты, соки, молоко. Лечение коклюша у детей антибиотиками эффективно на ранней стадии, пока не начались приступы кашля. Профилактический прием препаратов по назначению врача предупредит развитие инфекции, если болеет кто-то из членов в семьи. Лечение детей начинают с введения иммуноглобулина. Для устранения симптомов используют:
- спазмолитики, нейролептики, уменьшающие количество приступов;
- антигистаминные средства для снятия отека гортани;
- препараты от насморка.
Популярностью пользуется лечение коклюша у детей народными средствами, но оно применяется как дополнение к основному курсу терапии. Для улучшения состояния при инфекции используют:
- успокаивающие средства для снятия нервного возбуждения;
- препараты для разжижения, выведения мокроты;
- антигистаминные лекарства для устранения аллергических реакций;
- оксигенотерапию;
- витаминные комплексы;
- дыхательную гимнастику;
- иглорефлексотерапию;
- массаж.
Лечение коклюша у детей в домашних условиях
Для ускорения выздоровления ребенка родителям необходимо строго выполнять все предписания педиатра. Чтобы справиться с инфекцией, врачи рекомендуют соблюдение режима дня, реализацию несложных правил. В домашних условиях требуется:
- исключить контакты с другими детьми для предотвращения заражения;
- регулярно проветривать помещение;
- проводить влажную уборку;
- организовать питание, исключающее раздражение горла.
При лечении коклюша у детей необходимо создать дома спокойную обстановку, не допускать стрессов, нервного напряжения, плача. Педиатры рекомендуют:
- ежедневно гулять при температуре не ниже минус 15 градусов;
- избегать физической активности, чтобы не провоцировать приступы кашля;
- обеспечить обильное питье для выведения токсических продуктов жизнедеятельности коклюшной палочки;
- выполнять назначения врача по приему медикаментозных препаратов.

Лекарства
Чтобы повысить сопротивляемость организма, при начале заболевания ребенку вводят Гамма-глобулин. Инфекцию вызывает не размножение бактерий, а их действие на кашлевой центр головного мозга. Применение антибиотиков детям:
- выполняют только по назначению педиатра;
- результативно в самом начале болезни, но тогда диагноз еще точно не поставлен;
- назначают в катаральный период развития коклюша;
- проводят короткими курсами препаратами Эритромицин, Азитромицин;
- выполняют при развитии гнойного бронхита, пневмонии средствами Супракс, Амоксиклав, Цефтриаксон.
Поскольку противокашлевые препараты при коклюше малоэффективны, при сильных приступах врачи назначают лекарства в детских дозировках, устраняющие отдельные симптомы:
- Лазолван, Амброксол – муколитики, разжижают мокроту;
- Бромгексин – стимулирует выведение слизи;
- Синекод – снижает возбуждение активности кашлевого центра;
- Реланиум – седативное средство, действует успокаивающе;
- Бронхолитин – бронхолитик, купирует спазмы;
- Тавегил – антигистаминный препарат, устраняет аллергические проявления;
- Эуфиллин – сосудорасширяющее, восстанавливает дыхание.
Препарат Лазолван применяется как муколитическое средство – разжижает мокроту, улучшает отхождение слизи. Выпускается в форме раствора для ингаляций и приема внутрь. Лазолван имеет:
- действующее вещество – амброксол;
- показания для применения – заболевания органов дыхания, сопровождающиеся появлением вязкой мокроты;
- дозировку – зависит от возраста ребенка, формы использования препарата;
- противопоказания – почечная, печеночная недостаточность, чувствительность к компонентам;
- побочные эффекты – редко сыпь, крапивница, тошнота.
Бромгексин обладает муколитическим и отхаркивающим действием. Применяется при лечении заболеваний, которые сопровождаются трудноотделяемой слизью. Препарат выпускается в таблетках, в виде сиропа, раствора для инъекций, его отличает:
- действующее вещество – бромгексина гидрохлорид;
- дозировка с 6 лет – по таблетке трижды в сутки;
- противопоказания – гиперчувствительность к Бромгексину, лактация, беременность;
- побочные эффекты – головная боль, высыпания, повышенное потоотделение.
Лечение народными средствами
Применение рецептов с лекарственными растениями допустимо только при согласовании с врачом. Это связано с возможным развитием аллергических реакций, усугубляющих симптомы коклюша. Народные целители рекомендуют:
- для облегчения дыхания у взрослых делать компресс на грудь из равных частей уксуса, эвкалиптового, камфорного масла;
- при мучительном кашле пить отвар шелухи 10 луковиц в литре воды – необходимо выпарить раствор наполовину, процедить, принимать по 100 мл трижды в день.
Для лечения коклюша рекомендуют проводить сеансы ароматерапии с эфирным маслом пихты. Несколько капель наносят на горячую сковороду, дышат парами. Для устранения кашля, облегчения состояния, применяют домашние лекарственные средства:
- чесночное масло – 4 зубчика измельчают, добавляют стакан растительного масла, нагревают 5 минут, охлаждают, пьют трижды в сутки по чайной ложке;
- состав из растворенного в 50 мл воды 0,1 г мумие, принимают утром, натощак в течение 10 дней;
- сок редьки или чеснока, пихтовое масло – используют для проведения массажа спины.

Профилактика
Основное мероприятие по исключению инфицирования коклюшем – вакцинация, которая носит плановый характер, начинается с трехмесячного возраста. Вводят вакцину АКДС три раза с полуторамесячным интервалом. К сожалению, вакцинация не дает полной гарантии от заражения, но болезнь в этом случае протекает в легкой форме. Профилактические мероприятия включают:
- раннее выявление инфицированных больных;
- контроль состояния здоровья лиц, находившихся в контакте;
- ограничение пребывания малышей в местах скопления большого количества людей.
Необходимо проводить профилактические обследования детей и взрослых, работающих, находящихся в медучреждениях, детских коллективах (садиках, школах), при выявлении случаев продолжительного кашля. В этой ситуации для исключения заболевания:
- проводят профилактическое лечение антибиотиками;
- выполняют анализы для подтверждения инфекции;
- взрослым ставят иммуноглобулин, имеющий антитела к коклюшной палочке;
- родители сообщают в детсад, школу о болезни ребенка;
- медработников с подтвержденным диагнозом коклюш изолируют от контактов с посетителями.
Видео
vrachmedik.ru
Чем лечить коклюш у детей: список препаратов и лекарств
Коклюш – это инфекционное заболевание, которое широко распространено среди детей. Возбудитель передается воздушно-капельным путем. Главный симптом болезни – приступообразный спастический кашель, который с трудом поддается терапии. Многочисленные муколитические средства не приносят желаемого результата. Поэтому актуальным остается вопрос, чем лечить коклюш у ребенка.
Специфические методы лечения
Для успешного лечения кашля нужно понимать его происхождение. Часто родители думают, что ребенок кашляет из-за обструкции дыхательных путей – сужение просвета за счет скопления большого количества слизи. Но это ошибочное мнение.
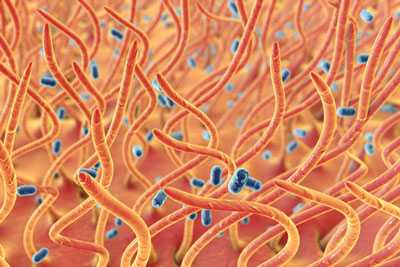 Коклюшная палочка проникает в головной мозг и раздражает кашлевой центр, что становится причиной постоянного кашля. Кашель носит спастический характер и может длиться 2-3 месяца. Для младенцев первого года жизни он крайне опасен, так как провоцирует остановку дыхания от нескольких секунд до минуты и более. Поэтому этот признак заболевания нужно купировать.
Коклюшная палочка проникает в головной мозг и раздражает кашлевой центр, что становится причиной постоянного кашля. Кашель носит спастический характер и может длиться 2-3 месяца. Для младенцев первого года жизни он крайне опасен, так как провоцирует остановку дыхания от нескольких секунд до минуты и более. Поэтому этот признак заболевания нужно купировать.
Лекарство от коклюша для детей до 1,5 лет – противококлюшный гаммаглобулин. Препарат вводят внутримышечно, объем ампулы рассчитан для однократного применения. Если заболевание протекает в тяжелой форме, что инъекцию могут повторить через 12-14 часов. Фармакологическое действие сыворотки – нейтрализация токсинов коклюшной палочки и повышение устойчивости организма к инфекции. Гаммаглобулин детьми переносится хорошо, в редких случаях проявляются кожные аллергические реакции.
У детей дошкольного возраста и старше заболевание протекает в более легкой форме. Им не назначают специфическую сыворотку. Для облегчения дыхания и проходимости бронхов рекомендуют соблюдать режим, который направлен на разжижение слизи и устранение гипоксии (дефицит кислорода в тканях):
- соблюдение питьевого режима;
- обеспечение необходимой влажности и температуры воздуха в детской комнате;
- частые и продолжительные прогулки на свежем воздухе.
Антибактериальная терапия
Сам коклюш не является опасной болезнью. Но он может привести к тяжелым осложнениям, особенно у маленьких детей – воспаление легких, судороги, остановка дыхания, ателектаз (сжатие легкого). Поэтому антибиотики при коклюше у детей назначают.
 Коклюшная палочка с легкостью поддается лечению. Она не способна приспосабливаться к антибактериальным препаратам, не вырабатывает к ним устойчивости. В среднем курс лечения составляет 3-4 дня.
Коклюшная палочка с легкостью поддается лечению. Она не способна приспосабливаться к антибактериальным препаратам, не вырабатывает к ним устойчивости. В среднем курс лечения составляет 3-4 дня.
Антибиотики на начальном этапе заболевания снижают частоту и интенсивность приступов кашля, заболевание протекает с менее выраженными симптомами.
Если коклюш уже в острой стадии и у ребенка выраженный кашель, то антибактериальная терапия не окажет моментального эффекта, и приступы еще будут продолжаться какое-то время. Также препараты делают маленького пациента не заразным для окружающих.
Если у ребенка нет осложнений, то коклюш лечат Эритромицином. Лекарственное средство не имеет противопоказаний для применения в педиатрической практике. А его побочные эффекты минимальны и проявляются в виде диспепсических расстройств – тошнота, рвота, диарея.
Также детям назначают Сумамед. Действующее вещество – азитромицин. Это препарат из группы макролидных антибиотиков, которые являются наименее токсичными, концентрируются в тканях, не вызывают перекрестную аллергию.
Сумамед при коклюше назначают курсом от 3 до 5 дней, в зависимости от тяжести заболевания. Доза за один прием составляет 10 мг на 1 кг веса.
Гомеопатические лекарственные средства
 Для эффективного лечения коклюша важен комплексный подход. В начальном периоде заболевания с выраженным кашлевым синдромом хорошо зарекомендовали себя такие гомеопатические препараты:
Для эффективного лечения коклюша важен комплексный подход. В начальном периоде заболевания с выраженным кашлевым синдромом хорошо зарекомендовали себя такие гомеопатические препараты:
- Белладонна. Лекарство облегчает состояние ребенка при судорожном кашле в ночное время суток, которое сопровождается хрипами и затруднительным отхождением мокроты. После систематического приема лекарства у малышей улучшается сон, снимается раздражительность, успокаивается нервная система. Своевременный прием Белладонны предупреждает развитие тяжелого кашля, который сопровождается рвотой, болями в эпигастральной области, судорогами.
- Аконит. Препарат снимает такие признаки, как свистящий кашель, першение и жжение в гортани. Также лекарство действует как жаропонижающее, снимает головные боли, предупреждает развитие лихорадки.
- Нукс Вомика. Снимает катаральные проявления болезни – насморк, неприятные ощущения в гортани, облегчает состояние слизистой при сухом кашле. После приема препарата отхаркиваемая мокрота становится менее вязкой и легче выводится из дыхательных путей.
Гомеопатия при коклюше в разгар заболевания направлена на поддержание организма и уменьшения выраженности признаков. Заболевание во втором периоде лечат такими препаратами:
- Дрозера. Назначают при длительном кашле, особенно в ночное время, когда ребенок задыхается, синеет, лицо становится отечным. Во время приступа может произойти непроизвольное мочеиспускание.
- Купрум Ацетикум. Назначают детям, у которых кашель сопровождается сильной тошнотой и рвотой. Препарат успокаивает раздражение нервных сплетений и окончаний в желудке, снимает спастические боли. Купрум показан при судорогах и конвульсиях.
- Бриония. Средство эффективно при прерывистом кашле, с одышкой и высокой температурой. Его назначают при проявлениях со стороны ЖКТ – налет на языке, тошнота, рвота, жидкий стул, чувство горечи во рту.
Физиотерапевтическое лечение
Физиотерапевтические процедуры назначают в период выздоровления, когда острая фаза заболевания пошла на спад. В это время полезно тепловое воздействие в область грудной клетки. Ставить горчичники при коклюше рекомендуют детям, у которых болезнь проходит с воспалительными осложнениями (ОРВИ, бронхит, пневмония).
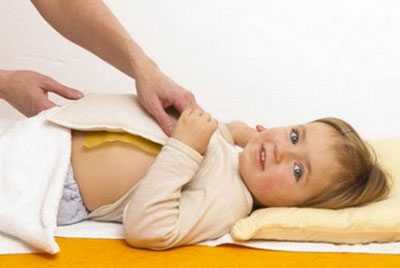 Эфиры горчичного масла путем раздражения оказывают воздействие на кожные рецепторы. Так расширяются сосуды, усиливается кровообращение.
Эфиры горчичного масла путем раздражения оказывают воздействие на кожные рецепторы. Так расширяются сосуды, усиливается кровообращение.
Свойства горчичников:
- противовоспалительное;
- болеутоляющее;
- рассасывающее.
Процедура противопоказана, если у ребенка высокая температура, кожные заболевания или повреждения, подозрение на легочное кровотечение.
Последовательность постановки горчичников:
- Малыша уложить, осмотреть кожу.
- Горчичник опустить в емкость с теплой водой (40 °C) на 5-10 секунд, отряхнуть и приложить к грудной клетке горчичной стороной. Если у ребенка повышена чувствительность кожи, процедуру можно делать через марлевую салфетку.
- Накрыть полотенцем и одеялом.
- Длительность согревания не должна превышать 15 минут. Грудным младенцам горчичники держат до покраснения (не более 5 мин).
- После снятия кожу нужно протереть влажной тканью, ватным тампоном, затем насухо вытереть. При правильно проведенной процедуре кожа грудной клетки красная (гиперемированная).
- Чтобы не спровоцировать раздражение, место наложения горчичников смазывают вазелиновым маслом. По окончании лечения ребенок должен лежать в кровати 40-60 мин.
При своевременной диагностике и адекватной терапии вылечить коклюш не составляет труда. Чтобы защитить ребенка от возможного заражений, необходимо вовремя делать вакцинацию согласно календаря прививок.
pulmono.ru
Какие есть эффективные лекарства от коклюша: названия, рейтинг, отзывы
 Организм человека, как показывают медицинские исследования, весьма восприимчив к различным инфекционным недугам. Довольно часто врачи диагностируют как взрослым, так и детям довольно серьезное заболевание под названием «коклюш».
Организм человека, как показывают медицинские исследования, весьма восприимчив к различным инфекционным недугам. Довольно часто врачи диагностируют как взрослым, так и детям довольно серьезное заболевание под названием «коклюш».
Рассматриваемая патология опасна тяжелым течением, серьезными осложнениями и быстрым распространением «по воздуху». Чтобы не допустить массового заражения, нужно в первую очередь своевременно опознать заболевание, оградить общение больного со здоровыми людьми и как можно быстрее обратиться за врачебной помощью.
Читайте также: Как и чем можно лечить сухой приступообразный кашель у ребенка
Для борьбы с коварной патологией специалист назначает комплексную терапию, основанную на приеме антибиотиков. В дополнении доктор назначает прием дополнительных препаратов, учитывая при этом стадию развития коклюша, возраст пациента и его общее состояние здоровья.
Несмотря на то что от коклюша можно купить многие лекарства в обычной аптеке без специального рецепта, не стоит заниматься самолечением, чтобы неуместными деяниями не ухудшить состояние собственного здоровья. Какие симптомы присущи коклюшу, и на каких препаратах основано лечение недуга, проанализируем далее в статье.
Признаки патологии
Коварный недуг развивается очень медленно, примерно на протяжении 14 дней. Поэтому как у взрослых, так и у детей довольно проблематично распознать патологию на начальном этапе развития. Более того, носитель инфекционной палочки после полного избавления от болезни может заразить людей на протяжении 7-10 дней.
 Первичные симптомы коклюша следующие:
Первичные симптомы коклюша следующие:
- сильные выделения из носа;
- практически не прекращающееся чихание;
- приступы кашля, больше всего беспокоящие в ночное время суток.
Так как первые признаки недуга весьма схожи с обычным простудным заболеванием, немногие пациенты спешат обратиться к врачу, что, естественно, в корне неверное решение. По мере своего развития приступы сухого кашля становятся более продолжительными, в среднем количество толчков может варьироваться от 15 до 20 на протяжении одного приступа. В скором времени больной начинает ощущать болезненные ощущения в области грудной клетки, да и общее его состояние начинает ухудшаться.
У детей, особенно младенческого возраста, запущенная патология способна вызвать даже остановку дыхания или стать причиной удушья. Если комплексное лечение не будет назначено своевременно, инфекционная патология может стать причиной летального исхода или вызвать развитие весьма серьезных осложнений, к примеру, неврологических заболеваний или пневмонии.
Все же от простуды коклюш можно отличить, если проанализировать характеристики рассматриваемых заболеваний:
- После простудного кашля у больного не повышается температура тела и не пропадает аппетит.
- Между приступами кашля, вызванного коклюшем, у больного часто наблюдается сильная рвота, аппетит полностью пропадает и быстро поднимается температура тела до критических показателей.
Заподозрив развитие серьезного инфекционного заболевания, не следует откладывать посещение медицинского учреждения, ведь только врач сможет назначить от коклюша эффективные средства, которые действительно начнут вести борьбу с опасной патологией.
Медикаментозная терапия
Рассмотрим, какие именно лекарства от коклюша, по мнению специалистов и обычных пользователей в Сети, являются наиболее эффективными. Выбор медикаментозного состав для лечения инфекционного недуга в первую очередь зависит от стадии его развития.
То есть если коклюш перейдет в сложную форму, лечение основывается на антибиотиках. А вот на начальном этапе развития врачи рекомендуют начать вести борьбу с болезнью при помощи противомикробных медикаментозных составов. Проанализируем самые востребованные медикаменты для лечения:
- Прием антибиотиков назначают всем членам семьи, которые контактировали с больным, чтобы предотвратить массовое заражение. Данные проперты разделяют на несколько категорий, а назначение зависит от длительности патологии, к примеру:
- если заболевание длится максимум 10 дней, доктор может назначить прием Мидекамицина или Кларитромицина;
- если с момента развития патологии прошло не более недели, специалист назначает прием Амоксиклава или Оксациллина;
- заболевание, перешедшее в катаральный период развития, эффективно лечится Вильпрафеном или Сумамедом.
Медикаментозная терапия запушенной стадии развития коклюша не основывается на антибиотиках, так как данные препараты способны негативно отобразиться на работе иммунной системы больного. А через ослабленный иммунитет намного проще попасть внутрь организма вторичной флоре, что и станет причиной развития серьезных осложнений.
Антибиотики для лечения запущенной стадии коклюша может назначить врач, если при осмотре выяснится, что в организме человека развивается бронхит или пневмония. Для борьбы с запущенной стадией коклюша доктор зачастую назначает внутримышечное введение противококлюшного у-глобулина одновременно с терапией, основанной на антимикробных лекарственных составах.
- Для облегчения приступов кашля в медикаментозную терапию вводят следующие эффективные составы:
- Лазолван;
- Амброксол;
- Колдрекс;
- Бромгексин;
- Синекод;
- Стоптуссин.
Какой вид противокашлевого препарата лучше всего ввести в комплексную терапию, решает врач, учитывая как стадию развития недуга, так и возраст пациента.
- Чтобы больные не распространяли инфекцию, чаще всего доктор назначает прием Эритромицина.
Как ранее мы уже отметили, коклюш следует рассматривать как одно из самых серьезных инфекционных заболеваний, которое несет опасность не только здоровью носителя, но и окружающих его людей. Чтобы не допустить развития весьма серьезных осложнений, при первых признаках патологии следует записаться на прием к врачу и ни в коем случае не задействовать для лечения самостоятельно выбранные лекарственные составы.
legkievnorme.ru
отхаркивающее лекарство и сиропы, лекарственная терапия
Человек очень восприимчив к инфекционным заболеваниям. Одной из таких патологий является коклюш. Заболевание опасно еще и потому, что легко передается от зараженного человека здоровому. Важно быстро обнаружить коклюшную палочку в закрытом многолюдном помещении и предотвратить вспышку массового заражения.
Если у больного возникли подозрение на коклюшную инфекцию, необходимо срочно обратиться за компетентным лечением к специалисту.
Полностью избавиться от недуга возможно только при приеме антибиотиков. Чтобы понять, как правильно лечить заболевание, необходимо ознакомиться с его клинической картиной.
Симптомы
Инкубационный период коклюшной палочки составляет до 14 дней, поэтому сразу заподозрить недуг сложно. Зараженный человек даже после полного выздоровления представляет угрозу для окружающих еще несколько недель.
 В начале болезни отмечаются следующие симптомы:
В начале болезни отмечаются следующие симптомы:
- обильные слизистые выделения из носа;
- чихание;
- кашель, усиливающийся в ночное время.
Первоначальные признаки заболевания очень схожи с обычной простудой. Но через несколько дней сухой кашель становится приступообразным. Обычно приступ состоит из 10-15 толчков. В это время больной может ощущать спазмы и боль в грудной клетке. Чем больше времени проходит с момента заражения, тем ярче проявляются симптомы патологии.
Недуг особенно тяжело протекает у малышей, вызывая остановку дыхания и удушье. При несвоевременно оказанной медицинской помощи инфекция может стать причиной летального исхода или серьезных осложнений:
- эпилепсии;
- пневмонии;
- неврологических расстройств.
 Отличить коклюш от простуды возможно по некоторым характеристикам – при простуде человек чувствует себя удовлетворительно между приступами кашля, у него не повешена температура тела и нормальный аппетит. При инфекционной патологии между приступами у больного наблюдается рвота и потеря аппетита.
Отличить коклюш от простуды возможно по некоторым характеристикам – при простуде человек чувствует себя удовлетворительно между приступами кашля, у него не повешена температура тела и нормальный аппетит. При инфекционной патологии между приступами у больного наблюдается рвота и потеря аппетита.
Чтобы облегчить состояние больного, который проходит лечение, следует обеспечить ему:
к оглавлению ↑Способы лечения
Наиболее эффективные препараты при заражении коклюшем – антибиотики. Вылечить заболевание в запущенной степени с помощью одних только противомикробных средств вряд ли получится. Но их применение целесообразно для профилактики заболевания и его терапии на ранней стадии развития.
Специалисты рекомендует принимать Эритромицин для предотвращения распространения коклюшной палочки среди населения.
Препарат считается наиболее оптимальным за счет своей низкой цены и безопасности. Он не оказывает негативного влияния на органы пищеварительной системы.
к оглавлению ↑Антибиотики
Средство прописывают всем членам семьи, если один из них заразился инфекцией. Ведь коклюш имеет 100% вероятность заражения. В первую очередь противомикробные препараты назначают больным, у которых прошел срок действия вакцин. Применяемые антибиотики подразделяются на несколько категорий.
-
Макролиды – их необходимо использовать только первые 10 дней с момента начала болезни. К данной группе препаратов помимо Эритромицина относятся:
- Кларитромицин;
- Мидекамицин;
- Рокситромицин;
- Азитромицин.
- Препараты пенициллинового ряда: Оксациллин, Амоксиклав. Их назначают только, если с момента заболевания прошло не более 7 дней.
- Цефалоспорины: Цефазолин, Цефтриаксон, Цефалексин.
При тяжелой форме коклюшного недуга предпочтение отдают макролидам или цефалоспоринам последних поколений.
С коклюшкой палочкой в катаральном периоде развития быстро справляются современные антибактериальные препараты: Сумамед и Вильпрофен.
Назначение антибиотиков на поздних этапах коклюша бессмысленно. Противомикробные препараты в это время не только бесполезны, но и опасны. Ведь, угнетая собственный иммунитет, они облегчат прохождение в организм вторичной флоры.
 В запущенных стадиях заболевания прием антибактериальных препаратов осуществляется только при вероятности развития пневмонии или бронхита. Антибиотики не назначаются в случае проявления спазматического кашля. Они будут отрицательно влиять на микрофлору дыхательной системы.
В запущенных стадиях заболевания прием антибактериальных препаратов осуществляется только при вероятности развития пневмонии или бронхита. Антибиотики не назначаются в случае проявления спазматического кашля. Они будут отрицательно влиять на микрофлору дыхательной системы.
В начале заболевания пациентам могут быть назначены противококлюшевые y-глобулины. Они помогут облегчить течение патологии и снизить риск осложнений после нее. Противококлюшевый y-глобулин вводится внутримышечно во время терапии антимикробными препаратами.
к оглавлению ↑Сиропы и микстуры
Для устранения приступов применяют противокашлевые средства, выпускаемые в форме таблеток, сиропов и микстур. Их эффективность при коклюше не доказана, но некоторые из них облегчают мучительные симптомы. Лекарства, обладающие противокашлевым действием, разделяют на несколько категорий:
- Отхаркивающие средства или муколитики: Амброксол, Бронхикум, микстура Лазолван или Амбробене. Лекарства помогают разжижить слизистый секрет и снизить ее вязкость. Благодаря этому мокрота скорее выводится из дыхательных путей.
 Препараты-муколитики, стимулирующие моторику дыхательных путей: Туссин, Колдрекс, Синетос, Бромгексин.
Препараты-муколитики, стимулирующие моторику дыхательных путей: Туссин, Колдрекс, Синетос, Бромгексин.-
Противокашлевые средства: Стоптуссин, Синекод. Блокируют рецепторы в головном мозге. Назначаются только при сильных приступах, которые мешают полноценному сну и отдыху.
Препараты от кашля нельзя принимать без указаний врача. Ведь посредством кашля организм пытается избавиться от патогенных микроорганизмов, находящихся в органах дыхания. Для удаления коклюшных параксизмов назначают Кодеин или Либексин.
Муколитики желательно принимать с помощью небулайзера. Благодаря аппаратному введению лекарство проникает глубоко в бронхи и легкие. Однако пользоваться таким методом нельзя детям до 3 лет.
При коклюше кашель наблюдается продолжительное время.
Поэтому через каждые 10-14 дней рекомендуется менять препарат, чтобы не возникло привыкания. На второй неделе недуга к приему препаратов подключают дыхательную гимнастику и массаж.
к оглавлению ↑Препараты от аллергии
При тяжелом течении недуга обязательно назначаются антигистаминные препараты. Коклюшный токсин вызывает аллергические реакции в организме, как детей, так и взрослых.
 Среди антигистаминных средств следует выделить:
Среди антигистаминных средств следует выделить:
- Пипольфен;
- Тавегил;
- Димедрол;
- Супрастин.
Также назначаются лекарства, содержащие кальций, которые обладают антигистаминным свойством. Наиболее простой препарат – глюконат кальция.
При обструкции в легких показан Эуфиллинил, который сочетает в себе спазмолитический и бронходилатирующий эффект. Таблетка в сочетании с йодовыми компонентами оказывает сильное отхаркивающее действие. Если имеется аллергия на компоненты лекарства, то его заменяют Лазолваном, Амбробене или Амброксолом.
Продукты жизнедеятельности коклюшной палочки повышают уровень циклического аденозинмонофосфата (цАМФ) в организме больного. Вещество отвечает за ряд регуляторных процессов. Из-за возросшего количества цАМФ в клетках блокируется активность и поглотительное свойство макрофагов. Предотвратить накопление циклического аденозинмонофосфата помогает Эуфиллин.
 Лекарства, не используемые при коклюше – Атропин, Адреналин или Эфедрин. Они оказывают негативное влияние на работу нервной системы и увеличивают давление в малом круге кровотока.
Лекарства, не используемые при коклюше – Атропин, Адреналин или Эфедрин. Они оказывают негативное влияние на работу нервной системы и увеличивают давление в малом круге кровотока.
Для лечения коклюша полезно проводить ингаляции. Дышат распыленной влагой увлажнителя или воздухом в ванной при включенной теплой воде. Облегчить симптомы недуга помогут ингаляции с минеральной водой через небулайзер.
Обязательно убирают все раздражающие факторы – жвачки, леденцы, подвижные игры или физические нагрузки. Любые негативные эмоции – крик, плач, тревога – увеличивают риск возникновения кашля.
Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать - поставьте оценку
Загрузка...opnevmonii.ru
Препараты при коклюше
АСКОРИЛ ЭКСПЕКТОРАНТ
Препарат относится к отхаркивающим средствам.
Форма выпуска
Препарат выпускается в виде сиропа во флаконах по 100 и 200 мл.
Действие препарата
Препарат оказывает отхаркивающее действие. Расширяет бронхи, разжижает мокроту и способствует ее отхождению.
Показания к применению
• Коклюш.
• Бронхиальная астма.
• Ателетаз и эмфизема легких.
• Пневмония.
• Туберкулез легких.
• Бронхит.
Противопоказания
• Индивидуальная непереносимость препарата.
• Аритмия.
• Учащение сердцебиения.
Побочные действия
Нервная система: головная боль и головокружение, дрожание рук.
Сердечно-сосудистая система: учащение сердцебиения.
Кости и мышцы: мышечные судороги.
Аллергические реакции: кожный зуд, сыпь, крапивница.
Дозировка препарата для детей
Детям до 6 лет назначается по 5 мл препарата 3 раза в сутки.
Детям от 6 до 12 лет — по 5-10 мл 3 раза в сутки.
Использование препарата во время беременности и в период кормления грудью
Препарат запрещен к использованию во время беременности и в период кормления грудью.
BPOHXOЦИH
Препарат относится к отхаркивающим средствам.
Форма выпуска
Препарат выпускается в виде сиропа.
Действие препарата
Препарат оказывает противокашлевое, противовоспалительное, обезболивающее и отхаркивающее действие. Снимает спазм бронхов.
Показания к применению
• Трахеит.
• Бронхит.
• Коклюш.
• Бронхиальная астма.
Противопоказания
• Индивидуальная непереносимость препарата.
• Гипертиреоз.
• Ишемическая болезнь сердца.
Побочные действия
Желудочно-кишечный тракт: снижение аппетита.
Нервная система: головная боль и головокружение, повышенная возбудимость.
Сердечно-сосудистая система: повышение артериального давления, учащение сердцебиения.
Мочевыделительная система: затруднение мочеиспускания.
Повышенная потливость.
Аллергические реакции: кожный зуд, сыпь, крапивница.
Дозировка препарата для детей
Детям от 3 до 10 лет назначается по 1 чайной ложке препарата 3 раза в сутки. Детям старше 10 лет — по 2 чайных ложки препарата 3 раза в сутки.
Использование препарата во время беременности и в период кормления грудью
Препарат запрещен к использованию во время беременности и в период кормления грудью.
МУКОДИН
Препарат относится к муколитикам — средствам, разжижающим мокроту.
Форма выпуска
Препарат выпускается в виде капсул, 2,5 и 5%-ного раствора для детей.
Действие препарата
Препарат разжижает мокроту, способствуя ее отхождению.
Показания к применению
• Коклюш.
• Бронхиальная астма.
• Бронхит.
• Подготовка к бронхоскопии.
Противопоказания
• Индивидуальная непереносимость препарата.
• Острый гломерулонефрит.
• Острый цистит.
• Язвенная болезнь желудка и двенадцатиперстной кишки в стадии обострения.
• Нарушения функции почек.
Побочные действия
Желудочно-кишечный тракт: тошнота, понос.
Нервная система: головная боль и головокружение.
Аллергические реакции: кожный зуд, сыпь, крапивница.
Дозировка препарата для взрослых
Назначается по 750 мг препарата 3 раза в сутки. После наступления улучшения дозу можно несколько снизить — до 375 мг препарата также 3 раза в сутки.
Дозировка препарата для детей
Детям от 2 до 5 лет назначается по 2,5-5 мл 2,5%-ного сиропа 4 раза в сутки.
Детям от 5 до 12 лет — по 10 мл 2,5%-ного сиропа или по 5 мл 5%-ного сиропа 4 раза в сутки.
Использование препарата во время беременности и в период кормления грудью
Препарат запрещен к использованию во время беременности и в период кормления грудью.
СУПРИМА-БРОНХО
Препарат относится к растительным средствам с отхаркивающим и противовоспалительным действием.
Форма выпуска
Препарат выпускается в виде сиропа.
Действие препарата
Препарат оказывает отхаркивающее и противовоспалительное действие. Снимает спазм бронхов, разжижает мокроту, оказывает антисептический, противоаллергический и жаропонижающий эффект.
Показания к применению
• Коклюш.
• Грипп.
• ОРВИ.
• Бронхит.
• Пневмония.
• Заболевания лор-органов (фарингит, ларингит, трахеит).
Противопоказания
• Индивидуальная непереносимость препарата.
Побочные действия
Аллергические реакции: кожный зуд, сыпь, крапивница.
Дозировка препарата для взрослых
Назначается по 1-2 чайных ложки 3 раза в сутки. Продолжительность курса лечения составляет 14-21 день.
Дозировка препарата для детей
Препарат запрещен к использованию у детей до 3 лет.
Детям от 3 до 5 лет назначается по 2,5 мл 3 раза в сутки.
Детям от 6 до 14 лет назначается по 2,5-5 мл препарата 3 раза в сутки. Продолжительность курса лечения составляет 14-21 день.
Использование препарата во время беременности и в период кормления грудью
Препарат разрешен к осторожному использованию во время беременности. Не рекомендуется применять средство в период кормления грудью.
ВИЛЬПРАФЕН
Препарат относится к антибактериальным средствам, группа макролидов.
Форма выпуска
Препарат выпускается в виде таблеток по 500 мг.
Действие препарата
Препарат оказывает противовоспалительное действие.
Показания к применению
• Коклюш.
• Инфекции органов дыхания и лор-органов (фарингит, отит, синусит, тонзиллит, бронхит, пневмония).
• Инфекции полости рта.
• Инфекции мочевыводящих путей.
• Инфекции кожи и мягких тканей.
• Инфекции глаз.
Противопоказания
• Индивидуальная непереносимость препарата.
• Нарушения функции печени.
Побочные действия
Желудочно-кишечный тракт: тошнота, рвота, изжога, снижение аппетита, понос, дисбактериоз, желтуха.
Нервная система: головная боль и головокружение, снижение слуха.
Аллергические реакции: кожный зуд, сыпь, крапивница.
Дозировка препарата для взрослых
Назначается по 1-2 г препарата в сутки, разделенные на 2-3 приема.
Дозировка препарата для детей
Препарат запрещен к использованию у детей до 14 лет.
Использование препарата во время беременности и в период кормления грудью
Препарат разрешен к осторожному использованию под контролем врача во время беременности и в период кормления грудью.
СИНЕКОД
Препарат относится к противокашлевым средствам.
Форма выпуска
Препарат выпускается в виде сиропа и капель для детей для приема внутрь.
Действие препарата
Препарат оказывает отхаркивающее, противовоспалительное и противокашлевое действие. Умеренно расширяет бронхи.
Показания к применению
• Коклюш.
• Сухой кашель.
• Хирургические вмешательства (с целью подавления кашлевого рефлекса).
Противопоказания
• Индивидуальная непереносимость препарата.
Побочные действия
Желудочно-кишечный тракт: тошнота, понос.
Нервная система: головная боль и головокружение.
Аллергические реакции: кожный зуд, сыпь, крапивница.
Дозировка препарата для взрослых
Назначается по 15 мл сиропа 3 раза в сутки.
Дозировка препарата для детей
Рекомендуется принимать этот препарат перед едой.
Детям от 2 месяцев до 1 года назначается по 10 капель 4 раза в сутки. Детям от 1 года до 3 лет — по 15 капель 4 раза в сутки.
Детям, старше 3 лет — по 25 капель 4 раза в сутки.
Что касается сиропа, то дозировка его следующая.
Детям от 3 до 6 лет назначается по 5 мл сиропа 3 раза в сутки.
Детям 6-12 лет — по 10 мл 3 раза в сутки. Детям старше 12 лет — по 15 мл 3 раза в сутки.
Использование препарата во время беременности и в период кормления грудью
Препарат не рекомендован к использованию во время беременности и в период кормления грудью.
Похожие статьи
medn.ru
Лечение коклюша медикаментозными и народными методами
Содержание статьи
Коклюш у взрослого обычно протекает атипично или со слабо выраженными симптомами, что часто становится причиной ошибочной диагностики. Заболевание нередко путают с ОРВИ, потому очень важным является своевременное обращение к специалисту для постановки более точного диагноза и определения дальнейшего лечения. С этой целью проводится лабораторное исследование на наличие антител против коклюша в крови больного, а также определение возбудителя в слизи носа и горла. Лечение коклюша у взрослых обычно проводится в домашних условиях, госпитализация необходима лишь в случае присутствия тяжелого приступа кашля, за которым следует потеря сознания.
Схема терапевтических действий
Существует два этапа принятия терапевтических мер для борьбы с коклюшем. Первый подразумевает под собой максимальное снятие опасных симптомов, характерных для болезни — остановки дыхания, предотвращения возникновения судорожного синдрома, закупорки воздухоносных путей секретом. Как правило, назначают антибиотики и диету, которая помогает восстановить потерянные с рвотой питательные вещества.
Вторым этапом является предотвращение возникновения осложнений и опасных последствий болезни. В зависимости от результатов лабораторного исследования, формы заболевания и состояния больного, назначается соответствующее лечение коклюша.
Медикаментозное лечение коклюша у взрослых
Макролиды применяются против микробовЛегкая форма коклюша требует лечения препаратами группы макролидов (Суммамед, Рокситромицин, Азитромицин). На ранней стадии, лечение заболевания проводится с помощью спазмолитиков (исключение спазмов, расслабление), витаминной терапии, антигистаминов (купирование симптомов аллергии).
При коклюше средней тяжести, также показана терапия антибиотиками, но к приему макролидов добавляют использование цефалоспоринов для того, чтобы купировать воспаление органов бронхолегочной системы. Все терапевтические мероприятия сосредоточены на активизации транспортировки слизи и секрета бронхов, уменьшении отека слизистых бронхиальных оболочек. Лечение проводится бронхолитическими лекарствами — Бромгексином, Эуфилином, Синекодом и Лазолваном в соответствующих возрасту дозировках.
Лечить тяжелую форму коклюша следует в условиях стационара, при данной форме заболевания также используют комплекс лекарственных препаратов, состоящий из цефалоспоринов и макролидов. Применяется оксигенотерапия и средства, которые улучшают кровоснабжение головного мозга при возникновении осложнений ЦНС.
Правильный уход за больным коклюшем
Коклюш у взрослогоЛечение коклюша у взрослых в домашних условиях требует особого режима по уходу за больным. На предполагаемый период лечения больному рекомендуется снижение физических нагрузок и психоэмоционального напряжения. Комната, в которой находится больной коклюшем, должна часто проветриваться, воздух в ней должен быть свежим и умеренно увлажненным. Также, не лишними будут прогулки, длительностью не более 2 часов при температуре окружающей среды не ниже 10-12 градусов. Гулять на свежем воздухе можно при условиях нормальной температуры тела больного.
Поддержать иммунитет организма при коклюше поможет витаминизированная диета. Врач может, также, назначить прием специальных витаминных комплексов. При тяжелой форме коклюша, питание больного должно быть дробным: частые приемы пищи маленькими порциями. Если при кашле у больного случается рвота, то порции уменьшают, при этом увеличивая количество приемов еды.
Использование народных средств в лечении коклюша у взрослых
Лечение коклюша народными средствами получило широкое распространение. Известно множество рецептов из народа для лечения данного заболевания, начиная с использования различных трав до применения меда, чеснока, прополиса. Последний из которых, является довольно эффективным при коклюше и разнообразных легочных болезнях. Чтобы лечить коклюш прополисом, принимают по 1-3 ст.л вещества 3-5 раз в день перед едой.
Чеснок и мед — хороший способ лечения коклюшаМожно лечить болезнь при помощи чеснока с медом. Для этого чеснок натирают на терку, затем кипятят в 1 ст воды. Принимают процедив и добавив по вкусу мед от 2-4 раза в день по 1ст ложке. Также, чеснок используют в сочетании с молоком. С этой целью подавленный чеснок доводят до кипения в 1ст молока (пастеризованного), дают настояться 30 мин. Принимают горячим 4-5 раз в сутки.
Известен народный метод, при котором, лечение коклюша у взрослых производится с использованием керосина. Смоченный веществом платок, кладут у изголовья кровати больного на ночь и до утра он вдыхает пары керосина — после 3-4 процедур происходит значительное уменьшение кашля.
Очень известным средством борьбы с сильным кашлем при коклюше является сок редьки с медом. Данное средство рекомендуют, когда речь идет о лечении коклюша у взрослых или даже у детей. Принимают сок несколько раз (5-6) по 1 чл до еды при разнообразных легочных болезнях. Неплохо помогает при коклюше эмульсия из ядер абрикоса, а также смесь меда и лука. Для приготовления последней смешивают 50г меда, сахар и измельченный лук (400г) и варят на медленном огне 3 часа. Принимают средство по 4-7 ст ложек в сутки.
Коклюш — лечение травами и сборами
Лечение коклюша народными средствами производиться с помощью специального сбора, включающего в себя шесть разных составляющих: чабрец, укроп, спорыш, плоды аниса, сосновые почки и корень солодки. Ложку смеси нужно залить 1 стаканом воды, после настаивать 2 часа, пьют настой по 1/2 стакана за 30 мин до приема пищи. Также широко применяется чай на основе чабреца — его заваривают по типу чайной заварки, настаивают около 1 часа, добавляют мед, выпивают в течение суток.
Настой из фиалки готовят заваривая 45г цветков фиалки в 500г кипяченой воды. По истечении 8 часов процедить и пить 150-200г настоя (можно также с медом).
Лечение коклюша у взрослых возможно с помощью сбора лечебных трав — фенхеля, мелиссы, подорожника, мать-и-мачехи, тимьяна. Берут по 1 ложке каждой из трав, затем заливают кипятком и оставляют на пару часов. После процеживают, добавляют мед и пьют по 1 ст 4-6 раз в сутки.
Применяют для лечения болезни в домашних условиях настой синеголовника, черной бузины, сосновых почек. Лечение коклюша народными средствами рекомендуется совмещать с медикаментозным лечением.
Гомеопатия — как один из методов профилактики и лечения коклюша у взрослых
Инфекция коклюшИнтересным фактом является то, что для профилактики и лечения данного заболевания врачом могут быть назначены гомеопатические препараты, например Пертуссин 30 (или Пертуссинум). Это лекарственное средство является гомеопатическим нозодом и используется также при лечении коклюша у взрослых после предварительной консультации с лечащим врачом.
Цель таких лекарств — повышать и активизировать жизненные силы организма, при этом препарат подбирается индивидуально, учитывая особенности течения болезни у данного больного. Лечение гомеопатией оказывает благоприятное воздействие на организм, помогая перенести заболевание в легкой форме, скорее выздороветь и снизить риск возникновения осложнений.
Препараты гомеопатии принимают в течение 4 дней в неделю для профилактики в очаге вспышки коклюша.
Для того, чтобы оградить себя от коклюша и других болезней инфекционно-воспалительного характера, необходимо соблюдать проведение профилактических мероприятий, необходимых для борьбы с данным заболеванием. Самым надежным и эффективным средством профилактики коклюша является вакцинация — она защищает организм от опасной инфекции в течение 10 лет. Проведение вакцинации возможно в абсолютно любом возрасте, начиная с 4 лет и заканчивая 64 годами. Если заражению коклюшем предшествовала вакцинация, то болезнь протекает максимально легко и лечиться в течение нескольких дней.
vysypanie.ru