Чем может быть вызван инфаркта миокарда. Инфаркт миокарда как происходит
Инфаркт миокарда - причины, симптомы, диагностика и лечение
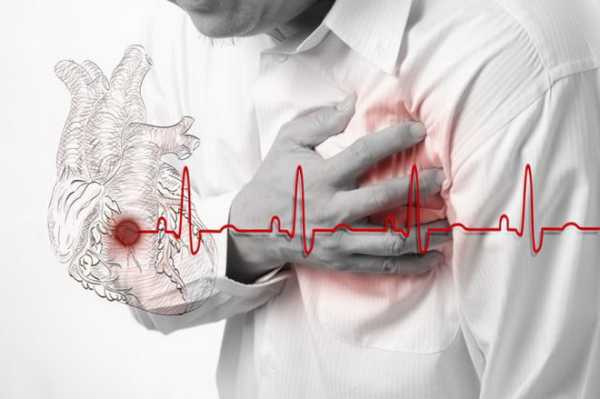
Инфаркт миокарда – очаг ишемического некроза сердечной мышцы, развивающийся в результате острого нарушения коронарного кровообращения. Клинически проявляется жгущими, давящими или сжимающими болями за грудиной, отдающими в левую руку, ключицу, лопатку, челюсть, одышкой, чувством страха, холодным потом. Развившийся инфаркт миокарда служит показанием к экстренной госпитализации в кардиологическую реанимацию. При неоказании своевременной помощи возможен летальный исход.
В возрасте 40-60 лет инфаркт миокарда в 3–5 раз чаще наблюдается у мужчин в связи с более ранним (на 10 лет раньше, чем у женщин) развитием атеросклероза. После 55-60 лет заболеваемость среди лиц обоего пола приблизительно одинакова. Показатель летальности при инфаркте миокарда составляет 30—35%. Статистически 15—20% внезапных смертей обусловлены инфарктом миокарда.
Нарушение кровоснабжения миокарда на 15-20 и более минут приводит к развитию необратимых изменений в сердечной мышце и расстройству сердечной деятельности. Острая ишемия вызывает гибель части функциональных мышечных клеток (некроз) и последующее их замещение волокнами соединительной ткани, т. е. формирование постинфарктного рубца.
В клиническом течении инфаркта миокарда выделяют пять периодов:
- 1 период – предынфарктный (продромальный): учащение и усиление приступов стенокардии, может продолжаться несколько часов, суток, недель;
- 2 период – острейший: от развития ишемии до появления некроза миокарда, продолжается от 20 минут до 2 часов;
- 3 период – острый: от образования некроза до миомаляции (ферментативного расплавления некротизированной мышечной ткани), длительность от 2 до 14 суток;
- 4 период – подострый: начальные процессы организации рубца, развитие грануляционной ткани на месте некротической, продолжительность 4-8 недель;
- 5 период – постинфарктный: созревание рубца, адаптация миокарда к новым условиям функционирования.
Причины инфаркта миокарда
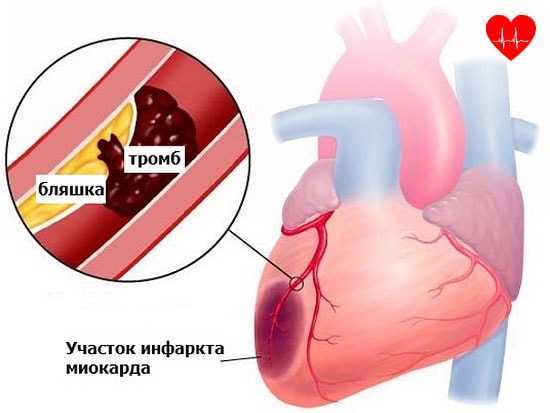
Инфаркт миокарда является острой формой ИБС. В 97—98% случаев основой для развития инфаркта миокарда служит атеросклеротическое поражение венечных артерий, вызывающее сужение их просвета. Нередко к атеросклерозу артерий присоединяется острый тромбоз пораженного участка сосуда, вызывающий полное или частичное прекращение кровоснабжения соответствующей области сердечной мышцы. Тромбообразованию способствует повышенная вязкость крови, наблюдаемая у пациентов с ИБС. В ряде случаев инфаркт миокарда возникает на фоне спазма ветвей венечных артерий.
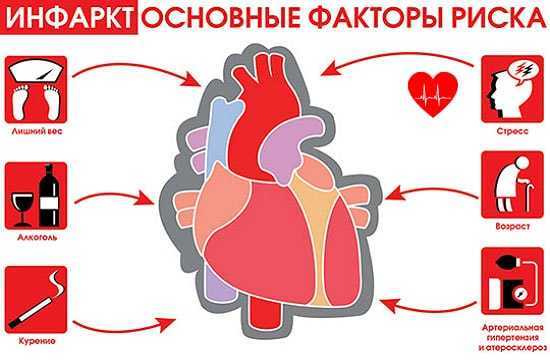
Развитию инфаркта миокарда способствуют сахарный диабет, гипертоничесая болезнь, ожирение, нервно-психическое напряжение, увлечение алкоголем, курение. Резкое физическое или эмоциональное напряжение на фоне ИБС и стенокардии может спровоцировать развитие инфаркта миокарда. Чаще развивается инфаркт миокарда левого желудочка.
Классификация инфаркта миокарда
В соответствии с размерами очагового поражения сердечной мышцы выделяют инфаркт миокарда:
- крупноочаговый
- мелкоочаговый
В зависимости от глубины некротического поражения сердечной мышцы выделяют инфаркт миокарда:
- трансмуральный - с некрозом всей толщи мышечной стенки сердца (чаще крупноочаговый)
- интрамуральный – с некрозом в толще миокарда
- субэндокардиальный – с некрозом миокарда в зоне прилегания к эндокарду
- субэпикардиальный - с некрозом миокарда в зоне прилегания к эпикарду
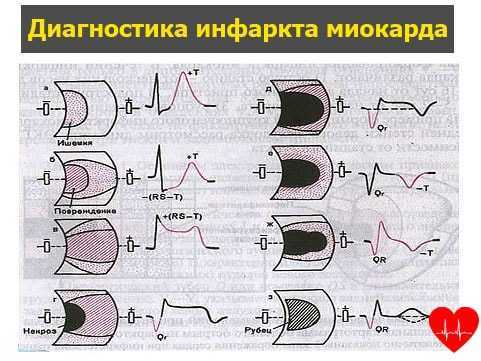
По изменениям, фиксируемым на ЭКГ, различают:
- «Q-инфаркт» - с формированием патологического зубца Q, иногда желудочкового комплекса QS (чаще крупноочаговый трансмуральный инфаркт миокарда)
- «не Q-инфаркт» – не сопровождается появлением зубца Q, проявляется отрицательными Т-зубцами (чаще мелкоочаговый инфаркт миокарда)
По топографии и в зависимости от поражения определенных ветвей коронарных артерий инфаркт миокарда делится на:
- правожелудочковый
- левожелудочковый: передней, боковой и задней стенок, межжелудочковой перегородки
По кратности возникновения различают инфаркт миокарда:
- первичный
- рецидивирующий (развивается в срок 8 недель после первичного)
- повторный (развивается спустя 8 недель после предыдущего)
По развитию осложнений инфаркт миокарда подразделяется на:
- осложненный
- неосложненный
выделяют формы инфаркта миокарда:
- типичную – с локализацией боли за грудиной или в прекардиальной области
- атипичные - с атипичными болевыми проявлениями:
- периферические: леволопаточная, леворучная, гортанно-глоточная, нижнечелюстная, верхнепозвоночная, гастралгическая (абдоминальная)
- безболевые: коллаптоидная, астматическая, отечная, аритмическая, церебральная
- малосимптомную (стертую)
- комбинированную
В соответствии с периодом и динамикой развития инфаркта миокарда выделяют:
- стадию ишемии (острейший период)
- стадию некроза (острый период)
- стадию организации (подострый период)
- стадию рубцевания (постинфарктный период)
Симптомы инфаркта миокарда
Предынфарктный (продромальный) период
Около 43% пациентов отмечают внезапное развитие инфаркта миокарда, у большей же части больных наблюдается различный по продолжительности период нестабильной прогрессирующей стенокардии.
Острейший период
Типичные случаи инфаркта миокарда характеризуются чрезвычайно интенсивным болевым синдромом с локализацией болей в грудной клетке и иррадиацией в левое плечо, шею, зубы, ухо, ключицу, нижнюю челюсть, межлопаточную зону. Характер болей может быть сжимающим, распирающим, жгучим, давящим, острым («кинжальным»). Чем больше зона поражения миокарда, тем более выражена боль.
Болевой приступ протекает волнообразно (то усиливаясь, то ослабевая), продолжается от 30 минут до нескольких часов, а иногда и суток, не купируется повторным приемом нитроглицерина. Боль сопряжена с резкой слабостью, возбуждением, чувством страха, одышкой.
Возможно атипичное течение острейшего периода инфаркта миокарда.
У пациентов отмечается резкая бледность кожных покровов, липкий холодный пот, акроцианоз, беспокойство. Артериальное давление в период приступа повышено, затем умеренно или резко снижается по сравнению с исходным (систолическое тахикардия, аритмия.
В этот период может развиться острая левожелудочковая недостаточность (сердечная астма, отек легких).
Острый период
В остром периоде инфаркта миокарда болевой синдром, как правило, исчезает. Сохранение болей бывает вызвано выраженной степенью ишемии околоинфарктной зоны или присоединением перикардита.
В результате процессов некроза, миомаляции и перифокального воспаления развивается лихорадка (от 3-5 до 10 и более дней). Длительность и высота подъема температуры при лихорадке зависят от площади некроза. Артериальная гипотензия и признаки сердечной недостаточности сохраняются и нарастают.
Подострый период
Болевые ощущения отсутствуют, состояние пациента улучшается, нормализуется температура тела. Симптомы острой сердечной недостаточности становятся менее выраженными. Исчезает тахикардия, систолический шум.
Постинфарктный период
В постинфарктном периоде клинические проявления отсутствуют, лабораторные и физикальные данные практически без отклонений.
Атипичные формы инфаркта миокарда
Иногда встречается атипичное течение инфаркта миокарда с локализацией болей в нетипичных местах (в области горла, пальцах левой руки, в зоне левой лопатки или шейно-грудного отдела позвоночника, в эпигастрии, в нижней челюсти) или безболевые формы, ведущими симптомами которых могут быть кашель и тяжелое удушье, коллапс, отеки, аритмии, головокружение и помрачение сознания.
Атипичные формы инфаркта миокарда чаще встречаются у пожилых пациентов с выраженными признаками кардиосклероза, недостаточностью кровообращения, на фоне повторного инфаркта миокарда.
Однако атипично протекает обычно только острейший период, дальнейшее развитие инфаркта миокарда становится типичным.
Стертое течение инфаркта миокарда бывает безболевым и случайно обнаруживается на ЭКГ.
Осложнения инфаркта миокарда
Нередко осложнения возникают уже в первые часы и дни инфаркта миокарда, утяжеляя его течение. У большинства пациентов в первые трое суток наблюдаются различные виды аритмий: экстрасистолия, синусовая или пароксизмальная тахикардия, мерцательная аритмия, полная внутрижелудочковая блокада. Наиболее опасно мерцание желудочков, которое может перейти в фибрилляцию и привести к гибели пациента.
Левожелудочковая сердечная недостаточность характеризуется застойными хрипами, явлениями сердечной астмы, отека легких и нередко развивается в острейший период инфаркта миокарда. Крайне тяжелой степенью левожелудочковой недостаточности является кардиогенный шок, развивающийся при обширном инфаркте и обычно приводящий к летальному исходу. Признаками кардиогенного шока служит падение систолического АД ниже 80 мм рт. ст., нарушение сознания, тахикардия, цианоз, уменьшение диуреза.
Разрыв мышечных волокон в зоне некроза может вызывать тампонаду сердца - кровоизлияние в полость перикарда. У 2-3% пациентов инфаркт миокарда осложняется тромбоэмболиями системы легочной артерии (могут стать причиной инфаркта легких или внезапной смерти) или большого круга кровообращения.
Пациенты с обширным трансмуральным инфарктом миокарда в первые 10 суток могут погибнуть от разрыва желудочка вследствие острого прекращения кровообращения. При обширном инфаркте миокарда может возникать несостоятельность рубцовой ткани, ее выбухание с развитием острой аневризмы сердца. Острая аневризма может трансформироваться в хроническую, приводящую к сердечной недостаточности.
Отложение фибрина на стенках эндокарда приводит к развитию пристеночного тромбоэндокардита, опасного возможностью эмболии сосудов легких, мозга, почек оторвавшимися тромботическими массами. В более позднем периоде может развиться постинфарктный синдром, проявляющийся перикардитом, плевритом, артралгиями, эозинофилией.
Диагностика инфаркта миокарда
К характерным изменениям ЭКГ относятся формирование отрицательного зубца Т (при мелкоочаговом субэндокардиальном или интрамуральном инфаркте миокарда), патологического комплекса QRS или зубца Q (при крупноочаговом трансмуральном инфаркте миокарда). При ЭхоКГ выявляется нарушение локально сократимости желудочка, истончение его стенки.
В первые 4-6 часов после болевого приступа в крови определяется повышение миоглобина - белка, осуществляющего транспорт кислорода внутрь клеток.Повышение активности креатинфосфокиназы (КФК) в крови более чем на 50% наблюдается спустя 8—10 ч от развития инфаркта миокарда и снижается до нормы через двое суток. Определение уровня КФК проводят через каждые 6-8 часов. Инфаркт миокарда исключается при трех отрицательных результатах.
Для диагностики инфаркта миокарда на более поздних сроках прибегают к определению фермента лактатдегидрогеназы (ЛДГ), активность которой повышается позже КФК – спустя 1-2 суток после формирования некроза и приходит к нормальным значениям через 7-14 дней. Высокоспецифичным для инфаркта миокарда является повышение изоформ миокардиального сократительного белка тропонина - тропонина-Т и тропонина-1, увеличивающихся также при нестабильной стенокардии. В крови определяется увеличение СОЭ, лейкоцитов, активности аспартатаминотрансферазы (АсАт) и аланинаминотрансферазы (АлАт).
Коронарная ангиография (коронарография) позволяет установить тромботическую окклюзию коронарной артерии и снижение желудочковой сократимости, а также оценить возможности проведения аортокоронарного шунтирования или ангиопластики - операций, способствующих восстановлению кровотока в сердце.
Лечение инфаркта миокарда
При инфаркте миокарда показана экстренная госпитализация в кардиологическую реанимацию. В остром периоде пациенту предписывается постельный режим и психический покой, дробное, ограниченное по объему и калорийности питание. В подостром периоде больной переводится из реанимации в отделение кардиологии, где продолжается лечение инфаркта миокарда и осуществляется постепенное расширение режима.
Купирование болевого синдрома проводится сочетанием наркотических анальгетиков (фентанила) с нейролептиками (дроперидолом), внутривенным введением нитроглицерина.
Терапия при инфаркте миокарда направлена на предупреждение и устранение аритмий, сердечной недостаточности, кардиогенного шока. Назначают антиаритмические средства (лидокаин), ß-адреноблокаторы (атенолол), тромболитики (гепарин, ацетилсалициловая к-та), антогонисты Са (верапамил), магнезию, нитраты, спазмолитики и т. д.
В первые 24 часа после развития инфаркта миокарда можно произвести восстановление перфузии путем тромболизиса или экстренной баллонной коронарной ангиопластики.
Прогноз при инфаркте миокарда
Инфаркт миокарда является тяжелым, сопряженным с опасными осложнениями заболеванием. Большая часть летальных исходов развивается в первые сутки после инфаркта миокарда. Насосная способность сердца связана с локализацией и объемом зоны инфаркта. При повреждении более 50% миокарда, как правило, сердце функционировать не может, что вызывает кардиогенный шок и гибель пациента. Даже при менее обширном повреждении сердце не всегда справляется нагрузками, в результате чего развивается сердечная недостаточность.
По истечении острого периода прогноз на выздоровление хороший. Неблагоприятные перспективы у пациентов с осложненным течением инфаркта миокарда.
Профилактика инфаркта миокарда
Необходимыми условиями профилактики инфаркта миокарда являются ведение здорового и активного образа жизни, отказ от алкоголя и курения, сбалансированное питание, исключение физического и нервного перенапряжения, контроль АД и уровня холестерина крови.
www.krasotaimedicina.ru
Что такое инфаркт миокарда из за чего он происходит
Что такое инфаркт миокарда из-за чего он происходит?
 Инфаркт миокарда – это процесс омертвления сердечной мышцы. Возникает он из-за нарушения целостности потока крови по хотя бы одной из ветвей коронарных артерий сердца. В основном причиной, ведущей к засорению артерий, является атеросклероз – болезнь, накапливающая жиры на стенках крупных артерий. Инфаркт миокарда может быть обнаружен на любой стороне сердца, хотя чаще всего он поражает левую часть, так как она испытывает большую нагрузку при работе с кровью. Существует 5 периодов инфаркта миокарда:
Инфаркт миокарда – это процесс омертвления сердечной мышцы. Возникает он из-за нарушения целостности потока крови по хотя бы одной из ветвей коронарных артерий сердца. В основном причиной, ведущей к засорению артерий, является атеросклероз – болезнь, накапливающая жиры на стенках крупных артерий. Инфаркт миокарда может быть обнаружен на любой стороне сердца, хотя чаще всего он поражает левую часть, так как она испытывает большую нагрузку при работе с кровью. Существует 5 периодов инфаркта миокарда:
1. Прединфарктный период. Продолжительность составляет до 1,5 месяцев. В это время возможны приступы стенокардии, которые происходят все чаще и чаще. В этот момент главное вовремя обратиться к врачу и начать лечение, ведь на этой стадии инфаркта можно избежать.
2. Острейший период. На этом этапе начинают прочно формироваться симптомы инфаркта. Самый частый симптом – болевой. Человек чувствует острую боль в груди, которая распространяется на всю левую верхнюю половину тела. Также инфаркт может начинаться с одышки и болей в животе.
3. Острый период длится примерно 10 дней. За это время образуется погибшая зона сердечной мышцы и на этом месте начинает появляться рубец.
4. 8 недель происходит полное формирование рубца. Этот период называется подострым.
5. И конечным итогом всего этого кошмара является постинфарктный период,в течение которого происходит улучшение состояния больного. Но тут же существует вероятность повторного инфаркта миокарда из-за нервных перенапряжений или сердечной недостаточности.
Лечение инфаркта миокарда ведется обязательно в специальном стационаре, но еще до попадания туда больного необходимо заняться борьбой с первыми симптомами инфаркта. Обычно, первое от чего стараются избавиться – это острейшая боль. Ее уменьшают при помощи нитроглицерина. Но это не всегда срабатывает. В этом случае используют различные наркотические средства.
my-znahar.com
Инфаркт миокарда — Признаки и первая помощь при инфаркте, методы лечения, советы врачей
Согласно статистике всё чаще инфаркт сердца, мышцы, так называемого миокарда встречается у людей молодого возраста. Если ранее к группе риска причисляли людей, достигших 50 лет, то теперь и в 25-30 нередко приходится врачам сталкиваться с этой проблемой.
Характеризуется инфаркт миокарда резким ухудшением самочувствия, остановкой жизненно важной функции, высоким уровнем смертности. Помощь должна быть оказана как можно быстрее. Только в этом случае удастся спасти жизнь, избежать осложнений.
Инфаркт миокарда, его симптомы, лечение, способы профилактики в наше время должен знать каждый человек.
Причины появления патологии
Что такое инфаркт?
Инфарктом миокарда называют нарушение поступления крови к сердечной мышце, некроз тканей.
Причины развития этого состояния немногочисленны. Оно тесно связано с ухудшением состояния сердечно-сосудистой системы в целом, возникает в связи с тромбозом коронарной артерии или на фоне атеросклеротических поражений. Сгустки крови могут появляться, прежде всего, из-за сужения стенок кровеносных сосудов – временного или постоянного.
На фоне усталости, при нарушениях терморегуляции происходит патологическое сужение, развиваются деформации. В процессе жизнедеятельности ткани организма изнашиваются, снижается способность к регенерации, может появиться болезнь. Это естественно и всё же не считается нормой.
При гипертонии, гипотонии наблюдаются отклонения скорости движения крови, а значит, и риск образования тромбов увеличивается. Помимо этого, тромбы могут появляться при врождённой патологии свёртываемости. Часто инфаркт развивается на фоне ишемической болезни. Виной всему холестерин, который поступает в кровь в слишком большом количестве, накапливается на внутренних стенках артерий, препятствует проникновению полезных веществ и кислорода в ткани.
Не менее важный фактор — противоестественное утолщение стенок сосудов, которое тоже наблюдается при ишемической болезни. Причины таких деформаций кроются в нарушении регенерации клеток, старении организма – своевременном и преждевременном. Иногда изменения стенок сосудов — это наследственная склонность, постепенно прогрессирующая. При наличии некоторых врождённых структурных патологий страдает миокард и увеличивается риск того, что произойдёт инфаркт рано или поздно.
Иногда страдает миокард, случается инфаркт из-за инфекционного заболевания, обладающего определённой спецификой. Операции на коронарной артерии могут сопровождаться осложнениями, в том числе и инфарктом, но чаще всего проходят удачно.
Спазм стенок – одна из причин развития ишемической болезни и инфаркта миокарда, как её наиболее острой формы. Гладкой мускулатурой кровеносных сосудов управляет головной мозг, вегетативная нервная система. Их сокращение является частью защитной реакции на внешние факторы.
В патологический процесс, причину инфаркта миокарда, спазм коронарных артерий может превратиться, если есть другие заболевания, наблюдаются необратимые изменения, старение организма, износ. Сокращение происходит, хотя внешних причин для этого нет. Они внутри человека.
Первые симптомы

Можно ли распознать угрозу, обнаружить её приближение, изменить ситуацию?
Такое заболевание, как инфаркт миокарда отличается внезапностью, неожиданностью именно из-за небольшого количества признаков. Согласно статистике люди, у которых наблюдается тяжёлое его течение, до момента поступления в отделение больницы доживают лишь в половине случаев.
Своевременная помощь может это изменить. Лечение, которое потребуется при инфаркте тоже будет более простым, если с самого начала не дать симптомам проявить свою разрушительную силу в полной мере.
Предынфарктное состояние – часто можно услышать этот термин.
Что же имеется в виду при этом?
Случается инфаркт чаще всего в ночное время, ближе к рассвету, хотя известно много случаев, когда он случался днём. Он не возникает просто так, есть факторы, его провоцирующие. В частности, стресс, эмоциональное напряжение, физическая нагрузка могут ему предшествовать, привести к сердечному приступу. Каждый из сердечных приступов может закончиться развитием этого состояния.
При инфаркте миокарда могут учащаться приступы ишемии, стенокардии, симптомы сердечной недостаточности. Появляются нарушения сердечного ритма. Своевременное обращение к врачу в этом случае снизит риски, поможет избежать угрозы.
Предынфарктное состояние будет вовремя диагностировано, актуальная терапия назначена.
По некоторым признакам можно также распознать непосредственно начало инфаркта. Начинается патологический процесс с резких болей в области сердца, отголоски которой ощущаются в левой части тела — под лопаткой, в руке, иногда в шее. Она называется ангиозной. Ощущения такие же, как и при приступе стенокардии. Могут быть знакомы человеку.
Но при инфаркте миокарда эту боль невозможно устранить — стандартные анальгетики не действуют. Признаком, отличительной особенностью является снижение эффективности лекарственных препаратов от проблем с сердечной деятельностью. Продолжаются боли в некоторых случаях 15 минут, в других — нескольких часов. Это симптом классического инфаркта миокарда, стандартная его разновидность, ангинозная. Она встречается чаще всего. Но в некоторых случаях всё идёт по другому сценарию.
Нетипичный сценарий
В зависимости от симптоматики различают ангинозный инфаркт, астматический, с синдромом кардиогенного шока, аритмический, церебральный, абдоминальный или гастралгический. Каждый из них характеризуется своей, специфической симптоматикой.
При астматическом наблюдается отёчность лёгких и в связи с этим человек чувствует удушье, ангинозная боль тоже беспокоит, но самым чётким признаком не является. Человек жалуется на отдышку. Ритм дыхания нарушается настолько, что и окружающие начинают это замечать. Меняется цвет лица: в области подбородка, губы, носа. Кожа приобретает пурпурный оттенок.
При инфаркте миокарда иногда развивается кардиогенный шок. В этом случае присутствует ангинозная боль.
Помимо этого, может проступать холодный пот, наблюдаться сильное нарушение циркуляции крови в конечностях — появляются покраснения, кожа приобретает синюшный оттенок. Давление в артериях резко снижается.
При аритмической форме появляются нарушения сердечного ритма. В первую очередь можно заметить именно их.
При церебральной форме голова кружится, координация движений нарушается, может пропадать зрение. Эти симптомы связаны с тем, что кровь поступает в недостаточном количестве не только к миокарду, но и к головному мозгу. Есть риск осложнений в виде одновременного инфаркта миокарда и инфаркта головного мозга.
При абдоминальной форме, известной также как гастралгическая, человек обращается в больницу с жалобами на боли в области желудка, тошноту, рвоту, вздутие. Во время пальпации обнаруживается болезненная реакция, напряжение мышц, однако, первые подозрения не подтверждаются при дальнейшей диагностике.
Оказание доврачебной помощи

Распознав инфаркт, его симптомы, важно помочь себе или близкому человеку. Лечить патологию будут врачи, но их приезда необходимо дождаться, до больницы надо успеть доехать. Следует учесть, что видимые признаки инфаркта миокарда не дают обычно полное представление о происходящих процессах. Желательно, чтобы у врача было время на диагностику. Вот почему так важно участие, вмешательство в биологический процесс самого человека и окружающих.
Первая помощь при инфаркте миокарда любой формы сводится к несложным манипуляциям, каждый может это сделать. Человек должен принять горизонтальное положение. Ему следует помочь в этом. Вещи, которые могут мешать дыханию, повышать температуру тела, следует убрать – расстегнуть рубашку, блузку, снять свитер или галстук.
Если человек давно страдает нарушениями в работе сердца, возможно, у него с собой есть лекарства, которые надо ему дать. Таблетка нитроглицерина, например, может пригодиться. Такие препараты замедлят процессы, помогут. Их применение с виду не эффективно, но на самом деле результат есть.
Если нитроглицерина нет, пригодится аспирин или ацетилсалициловая кислота, которая способствует исчезновению тромбов, устраняет боль. В том случае, если произошла остановка сердца, необходим непрямой массаж, искусственной дыхание.
Симптомы и лечение могут быть разными, а вот реакция должна быть быстрой.
Физиологические основы
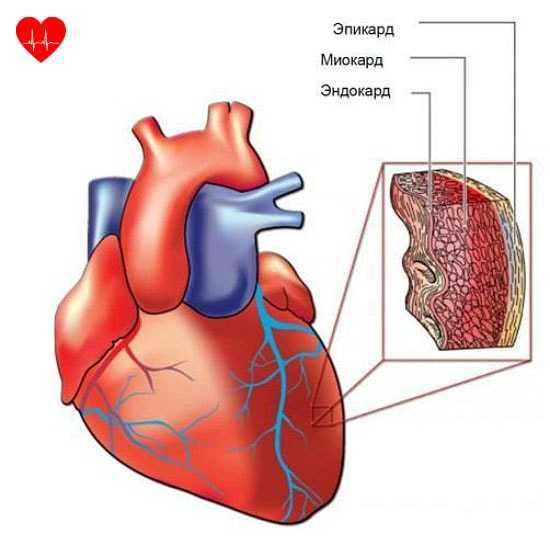
Коронарные артерии обеспечивают поступление крови к сердцу.
Миокард – это большая его часть, основная его масса. Эта мышца обеспечивает сокращение каждого из желудочков, четырёх камер сердца, которые проталкивают кровь, заставляют её циркулировать по телу. Если миокард остановил своё движение, велики шансы, что человек умрёт.
Патологическое состояние наступает резко, но этому предшествует период образования тромбов, изменения стенок сосудов, формирования холестериновых отложений, снижение объёмов поступающей крови, питания тканей.
Сколько длится этот период – никогда точно неизвестно, ведь он протекает обычно без ярко выраженных, серьёзных симптомов, на которые можно было бы обратить внимание.
Человек курит, питается как обычно, употребляет алкоголь, наркотические вещества, стимуляторы, не занимается спортом – ведёт обычный для себя, способствующий износу всех систем органов и сердца в частности, образ жизни.
Сердце, выполняющее ежедневно тяжёлую работу, не успевает отдыхать при паузах в сокращении, повреждается. В медицине существует такое понятие, как точка невозврата – это условная величина, момент, после которого полное восстановление здоровья невозможно.
Но инфаркт практически всегда можно предотвратить.
Понять физиологию патологического процесса, корректировать поведение в соответствии с обстоятельствами – не проблема. Можно избежать его развития или сгладить его последствия. Если инфаркт случился, длился от 20 минут и более, наступает стадия необратимых изменений. Поражённые некротическими процессами участки замещаются соединительной тканью.
Принято выделять 5 стадии инфаркта миокарда:
- предынфарктная стадия (продромальная) длится от пары часов до нескольких недель, характеризуется учащением проявления симптомов, частыми приступами стенокардии;
- острейшая стадия – развитие ишемии, некрозов, которая наступает вслед за предынфарктной, может длиться от 20 минут до 2 часов;
- острая стадия – длится от 2 дней до двух недель, характеризуется появлением некротических изменений и так называемой миомаляцией, суть которой сводится к устранению погибших клеток иммунной системой, её ферментами;
- подострая – начинается замещение поражённых участков грануляционной тканью, длится от 4 недель до 8;
- постинфарктная стадия – формирование рубца из соединительной ткани на миокарде, привыкание органа к новой своей структуре, возобновление стандартного функционирования.
Эти стадии могут быть выражены в разной степени. Динамика, особенности их течения зависит от ситуации.
Методы диагностики
Основным методом диагностики является ЭКГ.
Именно кардиограмма даёт максимум информации. С её помощью определяется стадия течения патологического процесса, вероятные причины.
Коронография позволяет определить, в каком состоянии коронарная артерия. Применяется также компьютерная коронография, если в больнице есть соответствующее оборудование.
Анализ крови – один из методов диагностики. Он позволяет получить максимально подробную информацию о процессах в организме, составить общее представление, увидеть картину в целом.
Терапия инфаркта миокарда должна быть комплексной. Это всегда сложный, длительный процесс – лечение некрозов при инфаркте, последствий. Необходимо возобновить нормальное кровообращение в первую очередь, затем продолжить борьбу за жизнь. Без своевременного восстановления питания тканей лечение как таковое при инфаркте невозможно, оно не даст результатов.
Врачам предстоит устранить причины, вызвавшие ухудшение состояния и уменьшить последствия. Чтобы гарантировать выздоровление, нужно как можно быстрее остановить некроз и замещение стандартных тканей на соединительную. Теоретически это реально, если кровь, питательные вещества, кислород поступает в нормальном количестве, а продукты распады выводятся из организма. На практике, к сожалению, получается не всегда.
Изначально может наблюдаться мелкоочаговый инфаркт, небольшие по площади поражения, но в дальнейшем ситуация иногда ухудшается. Часто лечение проходит с попеременным успехом при инфаркте. Мелкоочаговый превращается в крупноочаговый. Иммунная система стремится остановить разрушение органа. Увы, механизм не эффективен, становится причиной утраты сердцем способности к выполнению функций на прежнем уровне.
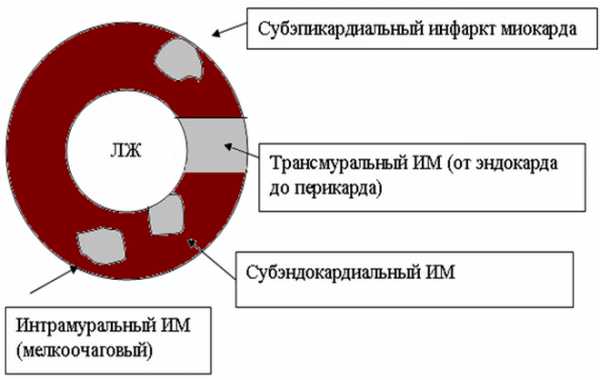
По признаку серьёзности некротических поражений, глубины деформации, различают трансмуральный инфаркт, при котором вся толщина сердечной мышцы поражается некрозом. Может наблюдаться инфаркт интрамуральный, при котором деформация также направлена в глубину стенок сердечной мышцы, но в меньшей степени, чем при трансмуральном.
Ещё одна разновидность – субэндокардиальный инфаркт, для которого характерно развитие некроза в области эндокарда. Субэпикардиальный отличается тем, что поражаются ткани в районе эпикарда.
Данная патология предсказуема. Шансы на выздоровление можно значительно увеличить, как и предвидеть вероятные осложнения. Предотвратить их развитие удаётся не всегда, к сожалению. Решающее значение имеет возраст, общее состояние здоровья. Возможны такие осложнения, как сердечная недостаточность на фоне кардиосклероза, артериальная гипертония и увеличение площади поражённых участков, разрыв межжелудочковой перегородки, развитие болевого синдрома, а также синдрома Дресслера и не только.
Профилактика инфаркта

Профилактика может вызывать внутреннее сопротивление у человека, ведь повелевать своему телу, жить, пока живётся, рисковать, получать удовольствие – мечта каждого. Но лечение стоит дороже при инфаркте. Проще потратить психическую энергию, измениться раз и навсегда, простится с мечтой о вседозволенности, независимости от естественных законов мироздания, биологии, физики, химии.
По статистике инфаркт чаще всего встречается у мужчин. В то же время показатель смертности среди женщин выше.
Эта закономерность легко объясняется тем, что мужчины чаще курят, употребляют алкоголь, ведут неразмеренный образ жизни, постоянно подвержены влиянию стрессов. Женщины же уходят в декрет, наслаждаются радостью материнства, отдыхают от стрессов и перенапряжения, занимаясь хозяйством.
Правда, на занятия спортом обычно внимание не обращается. Женщины могут полнеть, уделять внимание только супругу и детям, семье. В период менопаузы риск инфаркта тоже увеличивается. Профилактика сводится к нормализации активности, режима дня, питания, смене философии, взгляда на жизнь.
Важно укреплять тело, ведь оно разрушается с годами. Только так можно противостоять силе, называемой старение, прожить много лет и не болеть.
kardiodok.ru
Что такое инфаркт миокарда? Признаки и методы лечения
Инфаркт миокарда является одним из наиболее серьезных осложнений, вызванных ишемической болезнью сердца, при которой отмечается нарушение кровоснабжения сердечной мышцы вследствие снижения уровня проходимости коронарных артерий атеросклеротическими бляшками. Последние выступают основным признаком атеросклероза. Сами бляшки образуются из холестерина и кальция. В течение жизни они откладываются на стенках сосудов и артерий, в том числе сердечных.
В настоящее время ишемическая болезнь сердца лидирует среди причин смертности в развитых странах, а в развивающихся находится на третьем месте после СПИДа и инфекций нижних дыхательных путей.
 Факторы, ведущие к развитию острого инфаркта миокарда:
Факторы, ведущие к развитию острого инфаркта миокарда:
- болезни сердечнососудистой системы;
- ранее перенесенный инфаркт;
- сердечная аритмия;
- вредные привычки;
- сахарный диабет;
- гипертония;
- ожирение;
- стрессы.
В повышенной зоне риска находятся люди в возрасте старше 40 лет и женщины, принимающие комбинированные оральные контрацептивы, а также, согласно недавним исследованиям, люди работающие в ночную смену.
Признаки инфаркта миокарда
У человека появляется выраженная загрудная боль и одышка. К основным признакам добавляются повышенное потоотделение, учащенное сердцебиение, тошнота, рвота, беспокойство и страх. Может появиться общая слабость и повышенная утомляемость. Однако встречаются случаи, когда инфаркт миокарда проходит бессимптомно.
Что происходит в организме?
Во время острого инфаркта из-за атеросклеротических бляшек происходит резкая закупорка просвета коронарной артерии. По этой причине к отдельному участку сердца перестает поступать кровь. В результате происходит некроз недоступной для поступления крови зоны. Данный процесс и вызывает болевые ощущения в загрудной области.
Основным методом исследования при диагностировании инфаркта миокарда является ЭКГ (электрокардиограмма). Данный способ является наиболее объективным, потому что благодаря нему появляется возможность максимально точно определить локализацию поражения миокарда.
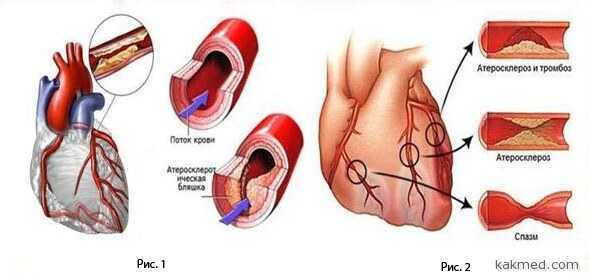
Рис. 1 Формирование атеросклероза в коронарной артерииРис. 2 Механизм развития ишемии мышцы сердца
В чем опасность инфаркта миокарда?
Когда происходит закупорка артерии и как следствие – некроз, обратный процесс невозможен. Через время омертвевшие клетки замещаются соединительной тканью, а она в отличие от миокарда не обладает возможностью сокращаться. По этой причине сердце утрачивает возможность нормальной работы. В результате кровь качается по сосудам с меньшей интенсивностью, а позднее развивается сердечная недостаточность. Если миокард был поражен слишком глубоко, есть вероятность, что сердечная мышца перестанет адекватно перекачивать кровь. Это в свою очередь может привести к недостаточному обогащению кислородом головного мозга и даже к летальному исходу. Чем глубже пораженное место, тем опаснее может быть прогноз.
Лечение
По наблюдению врачей, от того как человек, перенесший инфаркт, относится к своему состоянию и насколько четко следует предписаниям врачей, нередко зависит его дальнейшая возможность жить полноценной жизнью. Статистические данные свидетельствуют о том, что именно психологические факторы гораздо чаще иных становятся причиной, замедляющей процесс выздоровления.

Во время лечения инфаркта миокарда действие врачей направлено на устранение причин, которые привели к закупориванию коронарной артерии. С этой целью применяется ряд методов. В частности:
Тромболитическая терапия, при которой вводится препарат, способствующий растворению тромба и расширению просвета сосуда.
Эндоваскулярная хирургия, смысл которой заключается во введении катетера непосредственно в коронарную артерию. Благодаря катетеру устраняется бляшка, из-за которой произошла закупорка.
Аортокоронарное шунтирование. В данном случае для закупоренного участка сосуда специально создается обходной путь.
Наряду с вышеназванными методами лечения принято применять и медикаментозную терапию, при которой в организм пациента вводятся препараты, способствующие разжижению крови. Немаловажную роль в лечении инфаркта миокарда играет профилактика роста тромба и действия, направленные на сокращение площади, затронутой инфарктом. Также больным назначают обезболивающие препараты.
kakmed.com
medekocentr.ru
Инфаркт миокарда. Причины, симптомы, первая помощь
Инфаркт миокарда. Сердце является насосом, который проталкивает кровь по сосудам в замкнутом пространстве, которое называется большой и малый круг кровообращения. С самого рождения человека его сердце непрерывно, 24 часа в день, 7 дней в неделю работает. Страшно подумать, что будет, если оно остановится передохнуть минут на 5…
Что такое инфаркт миокарда?
Кровь продвигается благодаря сердцу снизу вверх, против силы тяжести, и происходит этот процесс потому, что давление в артериях и венах разное. Кровь, выходящая из сердца, имеет давление 100 мм рт.ст., а возвращаясь в него – 0 мм рт.ст.
Помимо общей кровеносной сети, у сердца есть свои собственные сосуды, которые питают сердечную мышцу и называются коронарными. Если просвет стенок сердечных артерий склерозируется, артерии становятся уже, и возникает ишемическая болезнь сердца.
Иногда возникает тромбоз сосудов сердца, в результате чего прекращается питание клеток. Как правило, клетки не могут жить без питания и кислорода долго, и если через 30 минут не нормализуется питание и доставка кислорода, наступает гибель клеток.
Логическим концом ишемической болезни может стать инфаркт миокарда, или попросту говоря, смерть клеток сердечной мышцы в результате нехватки кислорода и питательных веществ. Медицинское определение термина «инфаркт миокарда это» означает, что произошло полное или частичное повреждение сердца (некроз тканей), причиной которого стало нарушение кровоснабжения.
Причины появления
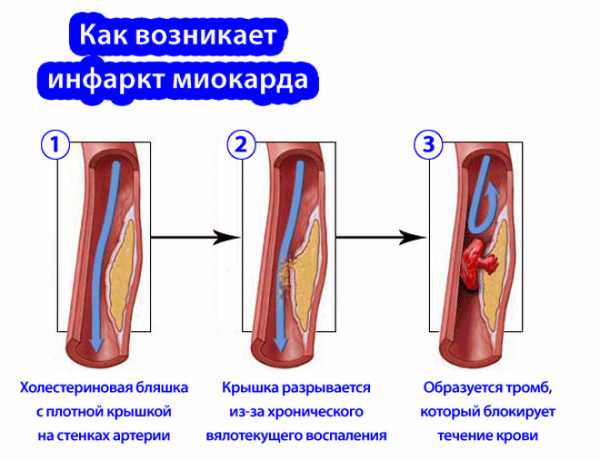
Основной причиной возникшего инфаркта миокарда считается атеросклероз сосудов. Атеросклеротическая бляшка состоит из твердого холестерина, и может существенно сужать просвет сосуда и быть причиной нарушения кровообращения. По мере увеличения и роста бляшки она может надорвать стенку сосуда, куда тут же устремляются тромбоциты и образуют кровяной сгусток.
Время, за которое образуется кровяной сгусток (тромб), может составлять несколько дней или даже недель. Для того чтобы перекрыть крупный сосуд, могут потребоваться годы. Если тромб станет занимать весь просвет сосуда, то кровоток в этом месте прекращается. Причем отмечено, что величина сосуда, перекрытого тромбом, влияет на площадь поражения при инфаркте. Другими словами говоря, чем больше размер тромба, тем обширнее инфаркт.
Кроме причин, вызывающих инфаркт, есть факторы, наличие которых может спровоцировать появление атеросклероза и тромбоза сосудов. К ним относятся:
- Фактор наследственности.
- Содержание в крови холестерина свыше 5,5 ммоль/л.
- Наличие вредной привычки – курения.
- Малоподвижный образ жизни.
- Избыточный вес тела.
- Высокое артериальное давление – свыше 140/90 мм рт.ст.
- Сахарный диабет.
- Многочисленные стрессы и состояние аффективного напряжения.
- Возраст мужчин старше 40 лет.
У человека могут встречаться не один, а несколько факторов риска, и тогда многократно увеличивается возможность появления инфаркта миокарда.
Симптомы
По статистике ВОЗ, смертность по причине сердечно-сосудистых заболеваний стоит на первом месте среди всех остальных причин. Средний возраст, когда случается инфаркт, 40-60 лет, но в последнее время все чаше появляются случаи, когда диагноз ставится совсем молодым людям. Мужчины подвержены заболеванию вдвое чаще, чем женщины, так как женский гормон эстроген защищает сосуды.
Симптомы заболевания в большинстве случаев проявляются ярко, но у 25% больных признаки болезни скрытые или вообще не проявляются.
Самыми часто встречающимися симптомами инфаркта миокарда являются:
- Боли в области сердца или за грудиной, отдающие в левую лопатку. Боли бывают давящими, жгучими, сжимающими, раздирающими, ломящими.
- Боли в левой руке (иногда бывают в правой руке).
- Бледность кожных покровов.
- Чувство страха, тревоги и нехватки дыхания.
- Потливость, слабость.
- Обморочное состояние.
- Резкое снижение давления.
Кроме классической картины заболевания, инфаркт миокарда может «маскироваться» под другие заболевания, от которых смертность наступает чаще всего:
- Абдоминальная форма, где основными симптомами становятся тошнота, рвота, не приносящая облегчения, сильные боли в животе. Картина напоминает острое отравление, и смерть наступает при попытке промыть желудок.
- Церебральная форма, когда на первый план выходят симптомы поражения нервной системы или инсульта, а на МРТ нет признаков кровоизлияния или ишемии головного мозга.
- Астматическая форма, когда налицо все симптомы бронхиальной астмы – нарастают одышка, чувство нехватки воздуха, но ингаляторы не снимают приступ.
- Аритмическая форма, где главным признаком является нарушение ритма сердца, при этом может не быть болевого синдрома.
- Атипичная форма, когда боли могут возникнуть в любом месте – в области головы, шеи, рук, позвоночника и даже челюсти, но обезболивающие препараты не снимают боль.
- Безболевая форма, при которой человек не испытывает никаких симптомов и внезапно умирает. Чаще всего причиной становится сильный стресс.
По стадиям развития заболевание делится на следующие стадии:
- Острейшая фаза (фаза повреждения сердечной мышцы). Обычно эта фаза длится от нескольких часов до нескольких суток. В эту фазу происходит отмирание клеток сердечной мышцы, и происходит большинство тяжелых осложнений заболевания. На этот период приходится самый большой процент смертности, так как вовремя не оказывается первая медицинская помощь. Но, с другой стороны, проведенные в этот период лечебные мероприятия, значительно снижают риск осложнений и обеспечивают скорое выздоровление больного.
- Острая фаза, в которой происходит формирование участка некроза. Если инфаркт миокарда протекает бессимптомно, в этой зоне начинается воспаление, приводящее к появлению других симптомов (повышение температуры, отек в зоне некроза). И конечно, если в этот период не оказывается врачебная помощь, отечный участок мышцы начинает давить на соседние, здоровые участки мышцы, ухудшая состояние больного.
- Подострая фаза, в которой участок некротизированной ткани замещается рубцом, состоящим из соединительной ткани.
- Хроническая фаза или стадия рубца.
Диагноз инфаркт миокарда ставится обычно на основании триады симптомов:
- Болевой синдром, не поддающийся терапии.
- Изменения на кардиограмме.
- Биохимические анализы крови.
- Осложнения инфаркта миокарда
Несвоевременная диагностика инфаркта может привести к появлению следующих осложнений:
- Разрыв сердца, при котором происходит разрыв стенки сердца. Это может произойти вследствие большого давления в зоне поражения, что вызывает так называемую тампонаду сердца. При тампонаде происходит скопление крови в околосердечной сумке и увеличивается давление на сердце. Клинически это проявляется тем, что у больного внезапно останавливается пульс и наступает смерть.
- Острая сердечная недостаточность, которая вызывает кардиогенный (болевой) шок. Клиника такого осложнения выражается в том, что у больного резко падает давление, ниже 90 мм рт.ст., что вызывает такие симптомы как одышка и отек легких. Предвестниками такого осложнения становится одышка, которая начинается в положении лежа и проходит в положении сидя.
- Нарушение сердечного ритма.
- Аневризма сердца, при которой мышечная стенка под давлением крови начинает растягиваться и образует грыжу сердца. Обычно такое осложнение бывает при обширном поражении миокарда.
Инфаркт и осложнения, вызванные им, требуют безотлагательной медицинской помощи и лечения в стационаре.
Лечение
Специалисты считают, что важно оказать первую помощь и начать медикаментозную терапию при инфаркте в первые 5-6 часов после начала болезни. Это значительно снижает риск появления осложнений и увеличивает шансы больного на выздоровление.

Эффект лечения инфаркта миокарда во многом зависит от величины очага поражения. Различают мелкоочаговый, крупноочаговый (обширный) и трансмуральный инфаркты. Последний возникает в том случае, если область инфаркта занимает всю площадь сердечной мышцы, и обычно несовместим с жизнью пациента.
Инфаркт может располагаться на задней, передней и боковой стенках сердца. Тяжелее всего протекает инфаркт, если поражена передняя стенка миокарда, а некроз тканей в боковой и задней стенках миокарда протекает легче. После инфаркта в области некроза тканей остается рубец.
Неотложная помощь при инфаркте миокарда
Каждый человек, независимо от рода занятий, должен уметь оказывать первую доврачебную помощь, в том числе и при инфаркте миокарда. В обычных условиях жизни умение оказывать первую помощь может иногда спасти жизнь больному.
Первая помощь – это ряд простых и нужных мер по охране здоровья человека в случае внезапной болезни. Если первую помощь человеку оказать правильно, это значительно сократит время его пребывания в стационаре.
Если вы заметили у человека некоторые симптомы инфаркта, главное, что вы должны сделать – положить больного в горизонтальное положение, а если это невозможно сделать, то нужно удобно его усадить. Необходимо помнить о том, что в ранние часы заболевания даже малейшее движение может ухудшить состояние больного. Именно поэтому необходимо не только уложить или усадить человека, но и не позволять ему двигаться.

Необходимо обеспечить больному доступ свежего воздуха, а также запретить ему курить. В этом периоде нельзя оставлять больного без присмотра. Если вы можете измерить человеку пульс и артериальное давление, то необходимо это сделать. При повышенном давлении можно дать человеку гипотензивное средство (Папазол, Адельфан, Клофелин).
Можно дать больному препараты, снимающие боли в сердце – Корвалол, Валидол, Нитроглицерин (рассасывается под языком), а также Аспирин, который надо разжевать. Эти средства для оказания первой помощи обычно имеются в аптечке пожилых людей или людей с заболеваниями сердечно-сосудистой системы.
Следующий шаг – вызов скорой помощи. Обычно к больным с болями в области сердца выезжает кардиологическая бригада, которая оснащена современной аппаратурой.
В задачи скорой помощи входят следующие мероприятия:
- Ранняя диагностика инфаркта миокарда (с помощью ЭКГ) и профилактика осложнений.
- Проведение противоболевой терапии.
- Проведение антиаритмической терапии.
- При необходимости – реанимационные мероприятия (дыхание «рот в рот», непрямой массаж сердца).
- Транспортировка и госпитализация больного в стационар.
- Ведение документации для дальнейшего лечения (фиксирование времени и места инфаркта миокарда).
Если вы не дозвонились до станции скорой помощи или находитесь вблизи любого стационара, можно доставить больного в стационар самим. При этом нужно соблюдать важнейшее правило транспортировки больного – ему нельзя ни в коем случае двигаться или ходить.
В этом случае обычно раскладывают переднее сиденье машины, чтобы больной мог ехать в полулежащем положении и медленно, не превышая скорости больше чем 60-70 км/час, доставить больного в стационар. В стационаре нужно также обратиться за помощью, чтобы больного от машины до реанимационного отделения несли на носилках.
Оказание врачебной помощи
В клинических условиях обязательно проводят полное обследование с целью выяснить состояние сердечной мышцы и ее резервные возможности. Терапия обычно проводится в реанимационном отделении и включает в себя:
- Обезболивающие препараты.
- Антикоагулянты (препараты, снижающие свертываемость крови).
- Средства, рассасывающие тромбы.
- Гипотензивные препараты.
- Средства, уменьшающие объем циркулирующей крови.
- Антиаритмические препараты.
- Средства, понижающие частоту сердцебиения.
- Препараты, снижающие потребность сердца в кислороде.
Одним словом, вся терапия направлена на обеспечение «экономичного» режима работы сердца.
Самым важным пунктом в лечении медикаментами являются противоболевая и рассасывающая тромб терапия. Для растворения тромба вводятся препараты, растворяющие его и активирующие плазминоген крови. Но самым оптимальным временем для такой терапии являются первые два часа после инфаркта. Поэтому так важно доставить в реанимационное отделение и оказать помощь.

В это время больному проводятся следующие мероприятия:
- Проводится мониторинг работы сердца и других показателей.
- Проводится лечение и профилактика нарушений ритма сердечной деятельности.
- Проводится симптоматическая терапия.
- Проводятся реабилитационные мероприятия.
Одним из условий лечения является соблюдение диеты, при которой исключаются все острые, жирные, жареные и соленые блюда. Диета обязательно включает в себя больше свежих продуктов, овощей, фруктов, свежевыжатых соков, блюд, приготовленных из диетических продуктов на пару или в духовке.
В последнее время широко применяется метод ангиопластики коронарных сосудов, при котором с помощью специальных катетеров делают пластику тех сосудов, которые стали причиной возникновения инфаркта. По показаниям можно провести аортокоронарное шунтирование. Эти методы относятся к немедикаментозным (инвазивным) методам лечения.
Профилактика
Профилактика – это комплекс мер, направленных на предупреждение возникновения заболеваний. В случае профилактики инфаркта миокарда это приобретает особую актуальность, так как инфаркт гораздо легче предупредить, чем лечить. Меры профилактики после заболевания могут быть первичными, а также вторичными, после перенесенного однажды инфаркта. В любом случае, правила профилактики от этого не меняются, за исключением того, что после инфаркта надо принимать прописанные лекарства.
Меры профилактики, которые применяются для предупреждения инфаркта:
- Физические занятия и упражнения.
- Употребление чистой питьевой воды не менее 1,5 литра в день.
- Рацион питания, включающий только натуральные продукты.
- Отказ от употребления алкоголя и курения.
- Отсутствие стрессов и больше положительных эмоций.
- Регулярное профилактическое посещение участкового кардиолога.
Сердечная мышца – это такая же мышца, как и все остальные, а мышцы необходимо тренировать. Причем начинать физические упражнения надо начинать делать постепенно, особенно если у вас не было опыта спортивных тренировок. Можно начинать в виде пеших прогулок на расстояние не меньше 5 км, а также занятий плаванием или легким бегом. Если вы решите пойти заниматься в спортзал, то лучше всего будет обратиться к специалисту за консультацией. В любом случае, физические нагрузки должны носить характер поступательный, то есть от простых упражнений надо переходить к сложным.
Кроме мышц, также тренируются и сосуды, а для этого надо закаливать организм. Для этого нужно обливаться или обтираться холодной водой, посещать сауну или баню, где можно принимать контрастный душ. «Побочным» явлением таких нагрузок является снижение избыточного веса, а также уменьшение эмоциональных нагрузок.
Употреблять чистую воду в достаточном количестве необходимо для того, чтобы кровь имела достаточный объем, и не была густой. В расчет не берутся жидкости, содержащие воду – кофе, чай, компоты, соки.
Что касается правильного питания, но это не значит, что надо себя ограничивать в каких-то продуктах. Если пища натуральная и в ней нет всяких пищевых добавок вроде консервантов и стабилизаторов, то начинать вводить в рацион надо все небольшими порциями, даже если врач по какой-то причине не рекомендует вам это есть.

Старайтесь уменьшить количество жиров животного происхождения, и ешьте лучше натуральные растительные масла холодного отжима. И вообще, в рационе должно быть соотношение мясных продуктов к растительным 30:70. То есть на 1 часть мяса должно приходиться не менее 2 частей овощей, фруктов или зелени. Говядину можно убрать из рациона вообще, так как этот продукт долго расщепляется, и заменить говядину на мясо кролика, рыбы, птицы.
Ради своего здоровья лучше всего отказаться от вредных привычек, особенно если вы употребляете много спиртных напитков или выкуриваете больше 1 пачки сигарет в день. Алкоголь вредит печени, которая в свою очередь плохо расщепляет холестерин, а холестерин, в свою очередь, откладывается на стенках сосудов. Никотин содержит канцерогенные вещества, снижающие потребление кислорода и вызывают ишемию сердечной мышцы.
И последнее – в современном мире, где количество стрессов на душу населения превышает все нормы, лучше всего научиться быть уравновешенным, доброжелательным, невозмутимым человеком. Именно у нервно-возбудимых людей и людей с низкой стрессоустойчивостью инфаркт миокарда возникает чаще всего.
Для того чтобы нервная система была лабильной, надо регулярно отдыхать, окружать себя положительными людьми и эмоциями, а лучше всего будет заняться новыми видами хобби. К таким увлечениям можно отнести уход за домашним питомцем (кошка или собака), увлечение поделками, сделанными своими руками и так далее.
Посещать кардиолога нужно для того, чтобы периодически сдавать анализ ЭКГ и другие анализы, получать советы о том, какие медикаменты лучше принимать и когда, а также для того чтобы не попасть в достаточно печальную статистику.
А статистика говорит о следующем:
- Около 20% больных с диагнозом инфаркт умирают, не доезжая больницы или до приезда скорой помощи.
- 15% всех больных, которые госпитализированы в стационар, умирают в стенах больницы, даже при самом хорошем уходе.
- Смертность от инфаркта занимает лидирующее положение в списке всех причин смертности и составляет 30-35%. Другими словами говоря, каждый третий из нас имеет риск заболеть инфарктом миокарда.
Всем тем, кому за 40 лет, необходимо посещать кардиолога и сдавать периодически все анализы, даже если нет никаких жалоб. И помните – ваше сердце бьется не только ради вас!
www.goagetaway.com
Инфаркт миокарда - что это такое и последствия, как лечить, способы профилактики
Каждый человек понимает, что инфаркт миокарда – самое тяжелое сердечное заболевание, приводящее к инвалидности или смерти больного. Но далеко не все имеют представление о причинах острого инфаркта миокарда, его точных симптомах и порядке развития. Стоит подробнее рассмотреть эти вопросы, чтобы не допустить столь серьезных проблем с сердцем.
Инфаркт миокарда – что за болезнь?
В такой науке, как кардиология, инфаркт миокарда признается неотложным состоянием, связанным с острым сбоем кровотока в сосудах сердца. Заболевание является одной из форм ИБС – ишемической болезни сердца, а такой диагноз имеет половина мужчин и треть женщин старшего возраста. Если стенокардические боли при ИБС – знакомый многим признак, справиться с которым можно при помощи таблеток, то при инфаркте без экстренной госпитализации дело может окончиться летальным исходом.
Так что такое инфаркт миокарда, когда он может случиться? Заболевание возникает при нарушении кровоснабжения сердечной мышцы, в участок которой перестает поступать кислород. Обратимым такой сбой является лишь в первые 10-15 минут, далее клетки миокарда отмирают – возникает собственно инфаркт. Риск гибели больного наиболее высок во время первых двух часов, когда некроз (отмирание) миокарда прогрессирует. Если человек вовремя поступает на лечение в отделение реанимации, за ним ведется интенсивное наблюдение и своевременное введение препаратов, физиотерапия, опасность смертельного исхода быстро снижается.
Как часто возникает инфаркт миокарда?
Актуальность проблемы, исходя из данных по статистике ИБС, очень велика. В последние годы острый инфаркт миокарда (ОИМ) случается даже на четвертом десятке жизни, преимущественно, у мужчин. Причина такова: у лиц сильного пола чаще возникает атеросклероз, причем в более молодом возрасте (женщин до менопаузы от патологии защищают гормоны). К возрасту 60 лет заболеваемость по инфарктам становится одинаковой вне зависимости от пола (примерно 3-6 случаев на 1 тыс. населения).
При обширной зоне некроза умирает большинство пациентов, половина – до приезда в больницу. 1/3 выживших больных гибнет от повторных инфарктов, которые случаются в период от нескольких дней до года, а также от осложнений заболевания. Средний показатель летальности составляет около 30-35%, из них 15% — внезапная сердечная смерть. Только проживание в некоторых странах (Япония, страны Средиземноморья) из-за особенностей питания гарантирует менее печальную статистику.
Причины инфаркта миокарда
Этиология инфаркта миокарда на 97% обусловлена наличием атеросклероза артерий. Закупорка сосудов вызывает прогрессирующую недостаточность кровоснабжения – со временем у человека развивается ИБС. Острая форма ИБС, когда миокард поражает инфаркт, возникает при резком нарушении кровотока по одной из веток сердечных (коронарных) артерий. Это имеет место при отрыве атеросклеротической бляшки и последующем ее перемещении в сердце.
Намного реже этиология и патогенез при инфаркте бывают связаны с другими сердечными патологиями. Они вызывают длительный спазм сосудов с развитием участка некроза. Такими причинами могут стать:
- Эндокардит
- Артериит
- Порок сердца
- Травма органа
Как развивается данное заболевание?
Патогенез инфаркта миокарда связан непосредственно с запущенными формами атеросклероза. При этой патологии на стенках больших сосудов появляются бляшки из холестерина и прочих липидов. Когда на бляшке откладывается кальций, она как бы закрепляется, и риск ее отрыва снижается. Жировые бляшки, не крепко держащиеся на стенках, могут оторваться в любой момент и превратиться в «путешествующий» эмбол.
Бляшка внутри коронарного сосуда может не оторваться, а повредиться, вызывая воспалительный процесс и травмирование стенки артерии. Место повреждения сосуда сразу запаивается кровяным сгустком – возникает тромб. Таким образом, закупорить сосуд при инфаркте миокарда может и тромб (закрывает просвет коронарного сосуда), и эмбол – оторвавшаяся из любого другого участка организма атеросклеротическая бляшка.
В дальнейшем при инфаркте протекает следующее:
- Сгусток крови или жировая бляшка закрывает сосуд
- В артерии полностью прекращается или частично нарушается кровоток
- Снабжение миокарда кислородом резко падает
- Начинается гибель клеток миокарда
Нередко патологию называют «ишемический инфаркт в сердце», ведь ишемия – это кислородное голодание тканей. Чем крупнее нефункционирующая ветвь артерии, тем обширнее будет зона инфаркта миокарда.
Факторы риска развития заболевания
Все о возможном инфаркте нужно знать каждому, но у некоторых людей риск развития патологии более высок. Так, целостность атеросклеротических бляшек чаще нарушается у тех, кто страдает гипертонией и аритмией. Такая болезнь, как инфаркт миокарда, может случаться на фоне сильного стресса, затяжных нервных потрясений, эмоциональных переживаний и депрессии (при наличии атеросклероза).
Считается, что инфаркт с большей вероятностью может произойти утром, когда отдых сменяется активностью. Излишние физические нагрузки также признаются фактором риска по развитию патологии. Многократно возрастает опасность инфаркта при наличии следующих факторов, особенно, двух и больше:
- Курение
- Повышенный холестерин в крови
- Пассивный образ жизни
- Сахарный диабет
- Ишемическая болезнь
- Неблагоприятная наследственность (инфаркты у родственников)
- Ожирение
- Неэффективное лечение болезней сердца, отказ от таблеток
- Ранее перенесенный инфаркт
- Нестабильная стенокардия
- Злоупотребление алкоголем
- Гормональные колебания
В медицине сложился своеобразный «стандарт» больного, поступающего на лечение со случившимся инфарктом миокарда – мужчина старше 55 лет, курящий, имеющий лишний вес, гипертонию и ряд хронических болезней сердца и сосудов. Но это определение, конечно, не исчерпывающее. Кстати, риск инфаркта сохраняется в течение 3 лет после отказа от курения, а самая опасная гипертония – та, что вызывает повышение давления сверх 150/90 мм.рт.ст.
Формы заболевания
Существует несколько классификаций при инфаркте миокарда. Проведение детальной диагностики и постановка точного диагноза очень важны для подбора схемы лечения (операция, физиотерапия, препараты) и определения прогноза. По величине пораженной зоны миокарда все инфаркты подразделяются на:
- Крупноочаговые. Некроз клеток распространяется на всю толщу миокарда.
- Мелкоочаговые. Некроз охватывает не весь слой сердечной мышцы.
У трети больных происходящий мелкоочаговый инфаркт трансформируется в крупноочаговый, лечение которого более сложное, а риск разрыва сердца, острой сердечной недостаточности намного выше. Есть еще одна классификация инфарктов по глубине некроза миокарда:
- Трансмуральный – охватывает миокард на всю глубину.
- Интрамуральный – поражает внутреннюю часть мышцы.
- Субэпикардиальный – развивается в том слое миокарда, что прилегает к наружному.
- Субэндокардиальный – распространяется на внутреннюю оболочку органа.
По времени появления заболевание бывает первичным, рецидивирующим (в течение 2 месяцев после первичного), повторным (через 2 месяца и позже от первичного). Инфаркт может быть неосложненным, осложненным. Комплекс симптомов, или синдромы инфаркта миокарда, тоже могут быть разными, поэтому классификация включает такие его формы:
- Типичная (с болевым синдромом обычной локализации)
- Атипичная (легочная, церебральная, абдоминальная, связанная с аритмией, безболевая, стертая)
По нахождению области некроза при инфаркте его дифференцируют на левожелудочковый, правожелудочковый, комбинированный.
Периоды инфаркта
Стандарт лечения инфаркта миокарда меняется не только от вида и тяжести болезни, но и от срока, в который больной поступил в отделение больницы. Выделяют 5 периодов, согласно которым развивается патология:
- Продромальный, или предынфарктное состояние. Длится от часа до недели и более, у некоторых больных отсутствует. Формируются мелкие очаги ишемии, которые позже преобразуются в зоны некроза.
- Острейший (20 минут – 2 часа). Кислородное голодание нарастает, появляются очаги некроза.
- Острый (2-10 суток). Зона некроза частично рассасывается, но могут присоединяться новые участки поражения миокарда.
- Подострый (4-8 недель). На месте некроза появляется рубец – участок грануляции.
- Постинфарктный (до полугода). Сердце «учится» работать в новых условиях, рубец уплотняется.
Симптомы инфаркта миокарда
Лишь у 40% больных патология развивается стремительно, без предварительных проявлений и тревожных признаков. У остальных пациентов подозрение на инфаркт возникает раньше – усиливаются и учащаются боли при стенокардии, они плохо купируются приемом Нитроглицерина. На данном этапе важно, чтобы сын, родственник доставил больного в кардиологический стационар. Проведенное медикаментозное или физиолечение поможет предотвратить приближающийся инфаркт.
Каковы симптомы инфаркта миокарда в острый период? Типичное течение патологии включает такой симптомокомплекс:
- Сильная боль в грудной клетке – пронзающая, режущая, колющая, распирающая, жгучая
- Иррадиация боли в шею, левое плечо, руку, ключицу, ухо, челюсть, между лопатками
- Страх смерти, паническое состояние
- Одышка, ощущение сдавливания груди
- Слабость, иногда – потеря сознания
- Бледность, холодный пот
- Посинение носогубного треугольника
- Повышение давления, затем – его падение
- Аритмия, тахикардия

Приступ боли от инфаркта тем сильнее, чем обширнее зона поражения. Длительность болевого синдрома различная, порой достигает нескольких суток. Основной стандарт отличия инфарктной боли от боли стенокардической – отсутствие эффекта от приема нитратов. Все указанные симптомы характерны для острейшего периода. В остром периоде боль стихает (иногда она сохраняется – если развиваются осложнения), но присоединяется лихорадка, сбои кровяного давления, признаки сердечной недостаточности. В подстром периоде все симптомы утихают, шумы в сердце не появляются, состояние стабилизируется.
Атипичный инфаркт – симптомы
Актуальной проблемой в последнее время являются атипично развивающиеся формы патологии, которые сложно диагностировать и вовремя назначать лечение. Они могут маскироваться под разнообразные заболевания, при этом более характерны для женщин, диабетиков и для людей старше 75 лет с запущенными формами атеросклероза. Нередко боль от инфаркта локализуется в эпигастрии, напоминая обострение гастрита. Живот при этом вздувается, болезненный при ощупывании, мышцы брюшины напряжены.
У некоторых людей инфаркт начинается с сухого кашля, заложенности в груди, одышки, что более характерно для хронических легочных патологий. Иногда боль при поражении сердца появляется не в груди, а в шейном отделе позвоночника, в пальцах левой руки. Инфаркт способен проявляться отеками, аритмией, головокружением при отсутствии типичной боли в сердце. Безболевой инфаркт может включать только легкий дискомфорт в груди и потливость и порой случайно выявляется по ЭКГ.
Возможные последствия патологии
Что ждет человека, если у него случился инфаркт миокарда – что это такое, и каковы последствия? Вероятность развития осложнений высока, если первая помощь, медикаментозное лечение, физиотерапия, операция или другие методики не были своевременными. Опасность болезни – в ее непредсказуемости, поэтому точный прогноз на выживание дать трудно. Чаще всего осложнения развиваются при:
- Большой площади и глубине поражения сердечной мышцы
- Локализации на передней стенке желудочков
- Слишком позднем восстановлении коронарного кровотока
После инфаркта часть миокарда преобразуется в соединительную ткань, поэтому сократительная способность органа падает, возникает сердечная недостаточность. В результате могут развиваться аритмии, некоторые из которых смертельно опасны и вызывают остановку сердца. Из-за роста потребности в кислороде при учете плохой работы сердца появляется артериальная гипертония.
У части больных после инфаркта возникает воспалительный процесс в сердечной сумке. Практически не имеют шансов на выживание без срочной операции больные с такими осложнениями, как аневризма сердца, разрыв перегородки между желудочками. Погибнуть человек может и от тромбоэмболии легочной артерии – она случается в 2% ситуаций после инфаркта. Самое раннее тяжелое осложнение – кардиогенный шок, он диагностируется при поражении более 50% миокарда. Инфаркт миокарда без осложнений имеет благоприятный прогноз, пациенты, по большей части, выздоравливают.
cardioplanet.ru
Инфаркт миокарда: причины, признаки, симптомы, лечение
Вы здесь: Инфаркт миокарда У вас в браузере отключен java script, вам надо его включить или вы не сможете получить всю информацию по статье «Инфаркт миокарда и симптомы проявления». Категория: Сердце, сосуды, кровь Просмотров: 56023Инфаркт миокарда - основные симптомы:
Отмирание участка сердечной мышцы, приводящее к формированию тромбоза коронарной артерии, называется инфарктом миокарда. Этот процесс приводит к тому, что нарушается кровообращение этого участка. Инфаркт миокарда носит преимущественно смертельный характер, так как закупоривается основная сердечная артерия. Если при первых признаках не принимать соответствующих мер по госпитализации пациента, то летальный исход гарантирован в 99,9%.
В медицинском учреждении приступают к немедленному растворению тромба, чтобы восстановить нормальное кровообращение на этом участке. В силу того, что это заболевание возникает достаточно часто и от него страдают как пожилые люди, так и молодёжь, то стоит уделить внимание и рассмотреть все нюансы протекания недуга. Начнём с углублённого рассмотрения вопроса, что же такое инфаркт сердца.
Описание заболевания
Инфаркт миокарда — острое проявление ишемической болезни сердца. Преимущественно заболевание зачастую поражает женщин, в редких случаях встречается и у мужчин. Если на протяжении определённого промежутка времени не происходит поступления к участку сердечной мышцы кровоснабжения, то начинается процесс отмирания этой части сердца. Участок, который собственно начинает погибать в результате отсутствия кислорода, называется инфарктом миокарда. Нарушение притока крови к отделу мышцы происходит вследствие разрушения в артерии атеросклеротической бляшки. Эта бляшка в нормальном состоянии находится в просвете одного из сосудов, но при воздействии на неё какой-либо нагрузки возникает её разрушение. На её месте начинает нарастать тромб, который может, как постепенно закупоривать сосуд, в результате чего человеку свойственно периодическое ощущение острой боли в области сердца, так и быстро. Быстрая закупорка обуславливает острый инфаркт миокарда, в результате которого требуется госпитализация пациента.
Статистика смертности от инфаркта миокарда достаточно велика. Большинство пациентов умирают, не дождавшись скорой помощи. Ещё половина погибает в дороге, если не оказываются срочные реанимационные мероприятия. Даже те люди, которым провели лечебные реанимационные мероприятия, также умирают по причине развития осложнений. Как видно, заболевание настолько серьёзное, что выжить после его проявления практически невозможно. Лишь в 1–2% случаев удаётся спасти людей от смерти, но после этого не исключается повторение рецидива.
Ежегодно прослеживается динамика стремительного роста заболевания среди молодёжи. Причём это люди в возрасте от 25–30 лет и старше. У женщин в возрасте до 40–50 лет это заболевание встречается реже, но с моментом наступления климакса, инфаркт встречается гораздо чаще. Причинами таковой динамики являются эстрогены. Суть в том, что женские половые органы вырабатывают гормон, который называется эстрогеном. Именно эстроген у женщин и выполняет защитную функцию, не позволяя отрываться атеросклеротической бляшке. У мужчин заболевание встречается реже, чем у женщин, но с каждым годом число поражённых инфарктом миокарда растёт.
Классификация инфарктов миокарда
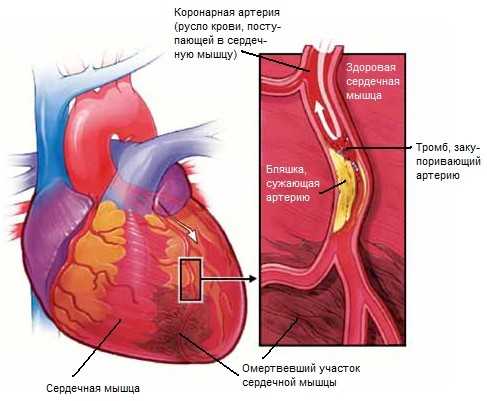
Инфаркт миокарда
Опасное и смертельное заболевание классифицируют по размеру, глубине и локализации очага. Рассмотрим, какие же выделяют классы инфаркта миокарда:
- Крупноочаговый. Имеет характерные признаки острого нарушения коронарного кровотока. Причиной его образования принято считать тромбоз артерии, возникающего в результате спазма или развития некроза. Название говорит о том, что образовывающийся тромб преимущественно имеет значительные размеры. Крупноочаговый также имеет название обширный инфаркт миокарда, так как происходит нарушение кровотока в целом. В итоге развивается рубец, основанный на отмирании клеток.
- Мелкоочаговый. Причинами его образования являются мелкие ишемические повреждения сердечной мышцы. Характеризуется незначительным по размеру формированием тромба и лёгкой формой протекания недуга. В редких случаях мелкоочаговый инфаркт может привести к разрыву сердца или аневризме.
- Атипичные формы инфаркта миокарда. Основной особенностью этого вида является бессимптомное протекание заболевания. Преимущественно выявляется признак заболевания в стационаре на кардиограмме. ЭКГ при инфаркте миокарда этой формы является единственным способом установки диагноза и определения заболевания. В 1–10% случаев возникает именно эта форма недуга.
- Передний инфаркт. Поражается преимущественно передняя стенка левого желудочка.
- Задний инфаркт. Обуславливается формированием тромба в области коронарной аорты. В следствии поражается задняя стенка левого желудочка.
- Нижний или базальный. Характеризуется поражением нижней стенки артерии левого желудочка.
- Трансмуральный инфаркт миокарда носит преимущественно острую форму недуга. Относится к наиболее опасным видам, и характеризуется воздействием на всю стенку желудочка. Происходит поражение эпикарда и эндокарда. Преимущественно трансмуральный инфаркт миокарда всегда имеет крупноочаговую форму проявления. Под влияние попадают зачастую мужчины от 30 лет старше. У женщин данный вид встречается крайне редко. Окончанием этой формы является рубцевание очага и последующее отмирание тканей. Трансмуральный инфаркт миокарда практически не поддаётся лечению и наступает летальный исход.
- Абдоминальный. Формируется в результате развития патологий на задней стенке левого желудочка.
- Интрамуральный. Формируется на основании поражения мышцы по всей толщине.
- Рецидивирующий. Возникает на основании образования тромбов при коронарном склерозе. Характеризуется наличием периодических повторений.
Каждая форма носит опасный и смертельный характер, но стоит выделить трансмуральный обширный инфаркт миокарда, который возникает резко и длится непродолжительно. Конечный исход в большинстве случаев смертельный.
Стадии инфаркта
Стадии инфаркта миокарда
Что такое инфаркт, и какие его виды бывают известно, теперь стоит уделить внимание стадиям развития опасного смертельного заболевания. Стадии формируются на основании продолжительности протекания недуга и по опасности для пациента. Итак, стадии инфаркта носят следующие названия:
- Острейшая стадия. Длительность её примерно составляет около 5–6 часов. Эта стадия поддаётся лечению, но зачастую смерть от инфаркта наступает гораздо ранее, нежели больного доставляют в медицинское учреждение. На фоне острейшей стадии возникают аритмии и тяжёлые осложнения.
- Острая. Как ни странно, но эта стадия является наиболее опасной. Возникает неожиданно и может сопровождаться острыми болями на протяжении 14 дней. Стадия характеризуется формированием рубца.
- Подострая стадия. Продолжительность формирования занимает около месяца. В этот период постепенно формируется рубец, и исчезают признаки некротического синдрома. ЭКГ при инфаркте миокарда подострой стадии отображает признаки нормализации метаболизма заболевания.
- Постинфарктная стадия. Преимущественно формируется со второго месяца заболевания и зависит от очага поражения. Стадия характеризуется адаптацией сердца к новым условиям.
- Стадия рубцевания. Завершающая стадия, которой свойственно образование рубца.
Что же способствует формированию опасного заболевания или какие для этого имеются причины и предпосылки. Рассмотрим подробнее, каковы причины образования инфаркта миокарда.
Причины
Причины инфаркта миокарда самые различные, но прежде всего, стоит выделить, что чаще всего заболевание диагностируется у пожилых или малоактивных людей, страдающих ожирением или малоподвижностью. Если к этому добавить частые психоэмоциональные перегрузки, смена настроений, стрессы и т. п., то в итоге получится 100% синдром инфаркта миокарда.
Иногда инфаркт миокарда поражает и людей с хорошей физической подготовкой, причём как молодых, таки пожилых. Причиной недуга у людей с развитой системой групп мышц являются преимущественно вредные привычки и частые психоэмоциональные расстройства. Любое расстройство приводит к отмиранию клеток. Среди основных причин формирования инфаркта миокарда стоит также выделить следующие факторы:
- Частые переедания. Человек должен питаться 3–4 раза в сутки, но допускается и более, если при этом потребляется пища в малых количествах. Лучше чаще, но небольшими порциями питаться, нежели один/два раза в сутки, но при этом переедать.
- Гипертонические заболевания.
- Низкая двигательная активность. Человек ежедневно должен проходить не менее двух километров, чтобы мышцы имели возможность сокращаться.
- Отсутствие в пище жиров животного происхождения.
- Вредные привычки. К ним относится не только курение и чрезмерное употребление алкоголя, но и приём наркотических и токсических препаратов.
- Высокий уровень холестерина. Холестерин — это основной компонент, который приводит к формированию бляшек на стенках артерий.
- Сахарный диабет. Увеличенный состав сахара в крови приводит к ухудшению транспортировки кислорода кровотоком.
На основании исследований все же было выявлено, что преимущественно синдром возникает у малоподвижных и неактивных людей. В основном это женщины в возрасте от 40–50 лет и мужчины от 30. Особенно часто встречаются рецидивы у мужчин, которые потребляют чрезвычайно много алкогольных напитков. У физически активных людей сердечный инфаркт встречается крайне редко и зачастую его причиной является серьёзный эмоциональный стресс.
На фоне всех вышеперечисленных причин происходит закупорка сосудов сердца тромбом, который представляет собой пробку в артерии. Соответственно кровь со свежим запасом кислорода не поступает к отделам сердца. Без кислорода сердечная мышца может обойтись в течение 10 секунд, если по истечении этого времени не восстанавливается процесс снабжения кислородом, тогда происходит постепенное отмирание мышцы. Около 30 минут после полной закупорки сердечная мышца является жизнеспособной, а после уже развиваются необратимые процессы.
Таким образом, чтобы исключить такое заболевание, необходимо переключить свой организм и сознание на ведение здорового образа жизни и не поддаваться стрессовым ситуациям. Как же проявляется инфаркт сердца у человека?
Симптоматика
Симптомы заболевания в основном проявляются в виде возникновения острой боли в грудной клетке. Но такие симптомы присущи преимущественно для представителей мужского пола. У женщин симптомы проявляются и в другом виде.
Симптомы инфаркта миокарда зависят от степени сложности заболевания, клинических проявлений, поражения миокарда и прочих сопутствующих факторов. Было выявлено, что у женщин и мужчин симптоматика недуга в некотором роде отличается. Рассмотрим основные виды симптомов недуга и нетипичные признаки.
Основные симптомы инфаркта
На фоне вышеупомянутых причин у человека возникает болевой симптом, представляющий собой приступ боли в области груди. Порой достаточно сложно сказать, что болит именно сердце, так как характерным местом локализации болевого ощущения является область ниже сердца. Боль формируется преимущественно во время выполнения физических нагрузок, которые ранее могли не выполняться, при сильных и продолжительных эмоциональных расстройствах.
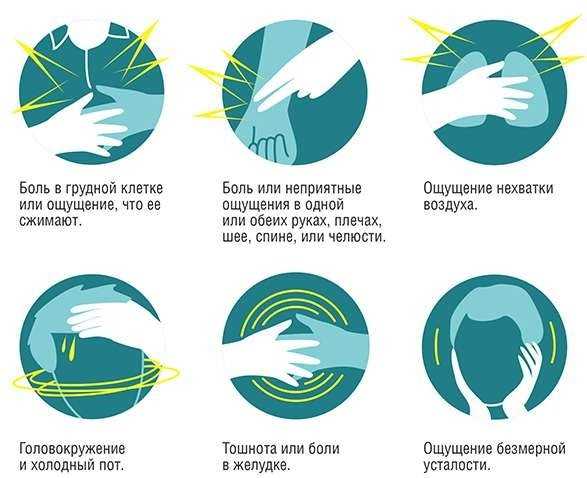
Ранние симптомы инфаркта миокарда
Симптомы инфаркта также имеют следующие характерные особенности:
- Неожиданное возникновение острой боли в области груди преимущественно левой части тела. Продолжительность болевых ощущений занимает до 15–30 минут. Боль порой настолько сильная, что человеку хочется закричать. В случае признаков острого недомогания в области сердца необходимо вызвать неотложную помощь.
- Даже если человек прибегает к приёму нитроглицерина, то боль не исчезает, но может незначительно снизиться.
- Острая боль характеризуется сжимающими, сдавливающими и жгучими признаками.
- Признаки инфаркта миокарда зачастую имеют интенсивную форму проявления, но в редких случаях может быть волнообразной.
- С течением времени симптомы боли нарастают и отдают в область шеи, левой руки и даже челюсти.
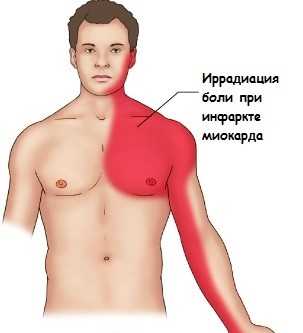
Иррадиация боли при инфаркте миокарда
По первым признакам можно сказать, что у человека начинается сердечный приступ, который обуславливается активацией нервной системы. Также симптомы инфаркта миокарда проявляются в виде повышенного потоотделения, общей слабостью и недомоганием организма. Человек зачастую, находясь в таком состоянии, не может продолжать дальнейшее движение или выполнять какие-либо действия, возникает побледнение кожи, больной становится белым. Пот характеризуется липкостью и холодностью. При острой боли у больного начинается головокружение и при этом он падает на пол, держась за сердце.
Тошнота и рвота — это также признаки инфаркта миокарда. Рвота возникает вследствие снижения давления. В редких случаях наблюдаются симптомы развития кардиогенного шока, которые свойственны преимущественно для острой стадии недуга. Кардиогенный шок характеризуется побледнением тела человека, появления синюшности на губах, конечности становятся белыми с синим оттенком, и пульс при этом не прощупывается.
Важно! Первая помощь при инфаркте миокарда является обязательной, даже если Вы обнаружили человека, который держится за грудь и не может при этом говорить, необходимо немедленно вызвать неотложку и приступить к оказанию первой медпомощи.Если «скорая помощь» приехала вовремя, и удалось спасти пациента, то на следующий день наступает второй период недомогания, которому свойственно, прежде всего, повышение температуры до 38 градусов. Повышение температуры — это реакция организма на прекращение жизнедеятельности миокарда и его дальнейшее отмирание. Если возникает кардиогенный шок, то не исключено поражение внутренних органов, то есть их отмирание или снижение жизнедеятельности. Нередко первым органом, у которого нарушается функционирование, являются почки. При этом происходит накопление мочи в почках, которая практически не выводится. Начинается накопление в организме ненужных продуктов, которые приводят к интоксикации.
Период реабилитации также имеет свои особенности, которым присуще:
- Появление отёчности на верхних и нижних конечностях.
- Частые одышки даже при незначительных нагрузках.
- Происходит увеличение печени и её болезненности.
Нередко на стадии реабилитации развивается такое явление, как аневризма, вызванная причиной истощения сердечной мышцы. Симптоматика инфаркта миокарда — это первые вестники того, что необходимо срочно вызывать неотложку, чтобы спасти человека. Заболевание относится к ряду самых опасных болезней, которые известны. Основные или типичные симптомы отчётливо проявляются у мужчин, а для женщин свойственны нетипичные признаки недуга, о которых стоит поговорить.
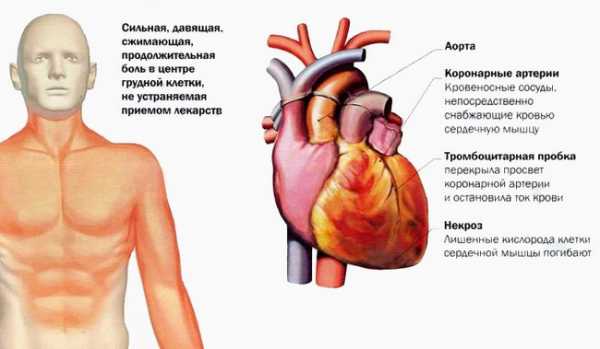
Симптомы случившегося инфаркта миокарда
Нетипичная симптоматика
Нетипичные симптомы инфаркта миокарда, которые присущи для женщин, имеют несколько видов клинических форм.
- Астматическая форма. Характеризуется появлением чувства недостаточности воздуха и одышки. Нередко на фоне одышки начинается паника, что усугубляет ситуацию. Попытки вдохнуть на полную грудь заканчиваются безуспешно. В альвеолах накапливается избыточная жидкость, которая даёт о себе знать в виде появления клокотания во время вдоха. Дальнейшее развитие недуга приводит к формированию отёчности лёгких и развитию пневмонии. Удушье при инфаркте миокарда возникает зачастую во время сна, при этом резкое пробуждение напоминает приступ бронхиальной астмы.
- Гастралгическая форма. Редкое явление, которое характеризуется появлением боли в животе, преимущественно в верхних отделах. По первым признакам очень сложно определить настоящий диагноз, так как симптомы больше похожи на острый аппендицит или отравление. Но на самом деле под симптоматикой в виде рвоты, икоты и отрыжки, скрывается опасный сердечный инфаркт. Определяется только посредством диагностирования в медицинском центре.
- Цереброваскулярная форма. Первые признаки заболевания проявляются в виде инсульта или глубокого обморока. Эта форма недуга встречается чаще у мужчин, и реже у женщин. На фоне заболевания возникают параличи и парезы, а также формируется мозговая недостаточность и патологические отклонения.
- Аритмическая форма. Симптоматика инфаркта миокарда аритмической формы проявляется в виде нарушения ритма. Самым опасным в аритмической форме является формирование атриовентрикулярных блокад. На основании этих блокад происходит снижение частоты сокращения сердца. При таких признаках требуется немедленная госпитализация больного для оказания помощи.
Симптоматика инфаркта миокарда достаточно разнообразная, поэтому при первых недомоганиях у людей с ишемическими отклонениями, следует срочно вызывать неотложку, и приступать к оказанию первой помощи больному. Как это делать, рассмотрим немного позже, а для начала разберём, как же диагностируется заболевание в медицинских центрах.
Диагностика
Диагностика инфаркта миокарда осуществляется по трём основным факторам:
- Клиническая картина.
- ЭКГ.
- Лабораторные исследования и тропониновый тест.
Тест для выявления тропонина в крови
Клиническая картина заболевания определяется преимущественно близкими людьми, которые наблюдают за обострением ситуации. На основании следующих симптомов: резкой острой боли в грудине, невозможность вдоха, тошнота, рвота, ослабление организма, холодный пот и трудность речи, необходимо вызвать неотложку и рассказать все признаки прибывшему доктору. На основании клинической картины опытный доктор и без анализов определит точный диагноз. Но обязательной процедурой также является проведение ЭКГ в стационаре или же в машине скорой помощи. В случаях инфаркта миокарда нельзя терять ни минуты, поэтому все диагностические процедуры проводятся очень быстро.
Исследование отклонений сердечной деятельности посредством электрокардиограммы подтверждает предварительно поставленный опытным врачом диагноз. На ЭКГ инфаркт миокарда проявляется в виде образования зубцов Q и подъёма сегмента ST в отведениях. Врач по полученным данным наблюдает картину повреждения определённых частей сердечных отделов, что является признаком инфаркта.
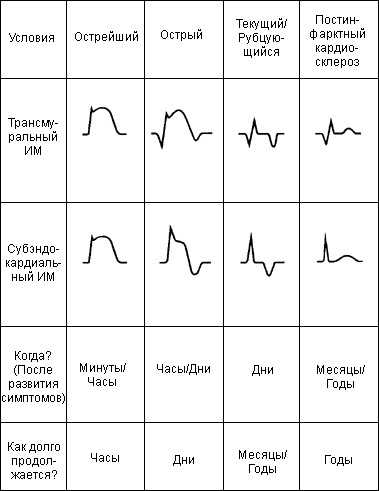
Изменения ЭКГ при инфаркте миокарда с течением времени
Анализ крови, который проводится в редких случаях, но также даёт отчётливое представление о диагнозе. Если в крови наблюдается повышение уровня повреждаемых клеток сердечной мышцы, то это первый признак инфаркта.
Что такое тропониновый тест? Многие даже и не слышали об этом, но это процедура, которую можно проводить в домашних условиях. Тест даёт отчётливое представление о наличие инфаркта уже в течение часа. Тропонины — это вещества, содержащиеся преимущественно в поперечно-полосатых мышцах. Собственно мышца миокард также входит в это число. Для здорового человека недопустимо наличие тропонинов в крови, поэтому их наличие свидетельствует об отклонениях. Тропониновый тест даёт возможность определить точный диагноз между инфарктом и стенокардией. Тест можно проводить даже дома, а для этого необходимо иметь специальный прибор. Процесс определения диагноза с помощью теста включает в себя:
- Взятие крови из пальца.
- На индикатор помещаются 4 капли крови.
- Запустить таймер.
- Получение результата.
Тест очень прост и, главное, эффективен, по полученным результатам делается заключение: если прибор показывает окрашивание двух полос, то уместен диагноз инфаркта.
Лечение
Лечение инфаркта миокарда
Лечение инфаркта миокарда направлено, прежде всего, на восстановление кровотока к сердечным отделам. Это возможно и для этого имеются соответствующие методы:
- Использование Аспирина. Аспирин в составе имеет действующие вещества, которые способны привести к угнетению тромбоцитов.
- Плавикс и его составляющие. Более мощное средство, которое также способствует выведению тромба.
- Препараты тромболитической группы. Производят растворение сформировавшегося тромба.
Нет необходимости в приёме всех препаратов, поэтому назначаются преимущественно более мощные.
Важно! Аспирин — это лекарство, которое всегда имеется в домашней аптечке, поэтому оно является первым средством, способным положительно повлиять на состояние человека во время приступа инфаркта.Все вышеперечисленные методы помогают исключительно в редких случаях, поэтому переходят к более серьёзным медицинским процедурам — срочное проведение операции.
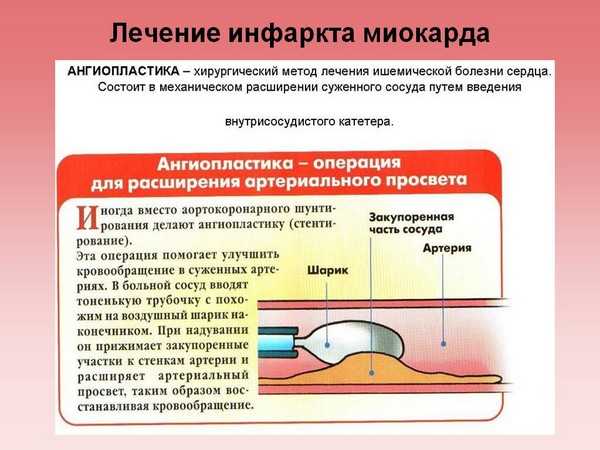
Ангиопластика
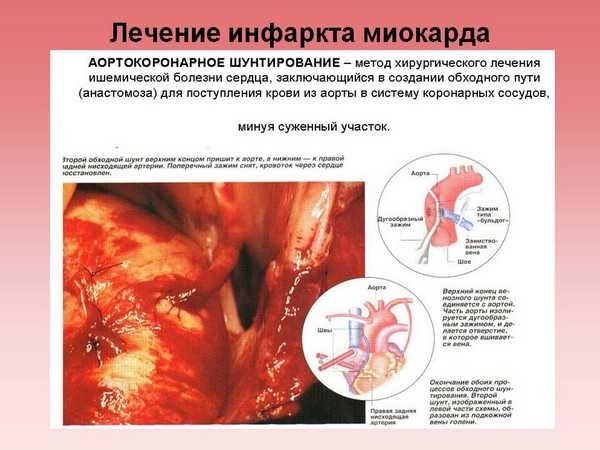
Аортокоронарное шунтирование
Чем быстрее осуществляется лечение инфаркта миокарда, тем выше шансы спасти человека. После удаления тромба оперативным или лечебным способом, больному необходимо в течение 24 часов находиться под наблюдением в стационаре.
Важно! Стоит помнить, что чрезмерно длительное принятие горизонтального положения может усугубить ситуацию, поэтому постинфарктное восстановление должно длиться не более 24 часов постельного режима.Помимо основных средств излечения недуга, возможно применение и дополнительных, которые включают в себя:
- Устранение болевых ощущений достигается путём применения Нитроглицерина.
- Избавление от аритмии осуществляется с помощью Лидокаина, Атропина.
- Ограничение размера инфаркта проводится с применением бета-блокаторов: Метапролола, Атенолола, Бисопролола и т. п.
Первая помощь при инфаркте
Очень важно при первых признаках инфаркта прибегнуть к оказанию помощи больному. Для этого необходимо выполнить следующие мероприятия:
- Уложить больного на спину, подложить валик под голову, дать таблетку Нитроглицерина и Аспирина в разжёванном виде.
- Дать таблетку Анальгина, накапать 60 капель Корвалола и поставить горчичник на грудь, ближе к сердцу.
- Вызвать неотложку.
Очень важна также неотложная помощь при инфаркте миокарда, если после процедуры приема таблеток состояние больного ухудшается, и он теряет сознание. Для этого необходимо:

Первая помощь при инфаркте миокарда
- Проверить наличие дыхания. Если оно отсутствует, нужно приступить к проведению искусственной вентиляции лёгких. Для этого необходимо делать искусственное снабжение лёгких больного кислородом по способу «рот в рот» или «рот в нос».
- Проверить наличие пульса. Если пульс не прощупывается, то дополнительно к вентиляции добавляется непрямой массаж сердца.
- Проверять наличие эффективности выполняемых действий.
- Не переставать выполнять процедуры до приезда скорой помощи или прихода больного в чувство.
Таким образом, чем быстрее и эффективнее применяются меры со стороны родных и медперсонала, тем выше шансы спасти больного даже с острой формой инфаркта миокарда.
Читать подробнее: первая неотложная помощь при инфаркте миокарда.
Поделиться статьей:
Если Вы считаете, что у вас Инфаркт миокарда и характерные для этого заболевания симптомы, то вам может помочь врач кардиолог.
Также предлагаем воспользоваться нашим сервисом диагностики заболеваний онлайн, который на основе введенных симптомов подбирает вероятные заболевания.
Заболевания со схожими симптомами:
Заболевание, при котором характерно возникновение острого, хронического и рецидивирующего воспаления плевры, называется туберкулёзным плевритом. Это заболевание имеет особенность к проявлению посредством заражения организма вирусами туберкулёза. Часто плеврит возникает в случае, если человек имеет склонность к туберкулёзу лёгких.
...Заболевание, которому присуще формирование лёгочной недостаточности, представленной в виде массового выхода транссудата из капилляров в лёгочную полость и в итоге способствующее инфильтрации альвеол, называется отёком лёгких. Говоря простыми словами, отёк лёгких — это положение, когда в лёгких застаивается жидкость, просочившаяся через кровеносные сосуды. Недуг характеризуется как самостоятельный симптом и может сформироваться на основании других серьёзных недомоганий организма.
...Миокардиты – это общее название для воспалительных процессов в сердечной мышце, или миокарде. Заболевание может появиться на фоне различных инфекций и аутоиммунных поражений, воздействия токсинов или аллергенов. Различают первичное воспаление миокарда, которое развивается как самостоятельный недуг, и вторичное, когда сердечная патология является одним из основных проявлений системного заболевания. При своевременной диагностике и комплексном лечении миокардита и его причин прогноз на выздоровление – самый успешный.
...Лихорадка неясного генеза (син. ЛНГ, гипертермия) — клинический случай, при котором повышенные показатели температуры тела ведущий или единственный клинический признак. О таком состоянии говорят тогда, когда значения сохраняются на протяжении 3 недель (у детей — дольше 8 дней) или более.
... Ацидоз (совпадающих симптомов: 7 из 18)Ацидоз – состояние организма, которое наступает вследствие тех или иных этиологических факторов, характеризуется нарушением кислотно-щелочного баланса. Такое нарушение может возникнуть как у взрослых, так и у детей. Метаболический ацидоз, как и другие формы этого патологического процесса, может привести не только к осложнениям, но и к летальному исходу. Поэтому самолечение недопустимо – нужно обращаться за медицинской помощью.
...simptomer.ru
Инфаркт миокарда: причины, диагностика и последствия
Инфаркт миокарда, в народе называемый сердечным приступом, как бы парадоксально это не звучало, может случиться практически с любым человеком, вне зависимости от здоровья человека, возраста и пола. Более того, данное заболевание сердечно сосудистой системы в медицинской практике является лидером причины смертельного исхода. И для того, чтобы повлиять на эту ужасающую статистику разберем инфаркт миокарда – причины возникновения и развития данной патологии, знание которых помогут в целях профилактики и предупреждения болезни.
Причины возникновения, факторы риска
Сердце – это уникальнейший орган человека, о значимости которого знает даже ребенок. За многие годы он сокращается и пульсирует бессчетное количество раз, тем самым обеспечивая нормальное кровообращение в организме. Сердце само по себе является мышечной системой, в котором миокард — сердечная мышца. И чтобы данная система бесперебойно работала, требуется стабильное обогащение сердца всеми необходимыми питательными элементами и кислородом.
Инфаркт миокарда – это омертвение некоторого участка сердечной мышцы, где зона инфаркта – это погибшей участок ткани. На пораженном участке происходит полное отмирание (некроз сердечной мышцы), который впоследствии принимает рубцовый вид из соединительной ткани.
К факторам риска инфаркта миокарда можно отнести многие маркеры, но в основном они сходятся в том, что не являются прямой причиной, а несколько повышают риск развития патологии сердца. Рассмотрим некоторые из них, наиболее провоцирующие эту болезнь.
- Атеросклероз – является одним из основных факторов развития рассматриваемого заболевания. Именно атеросклероз коронарных артерий – это одна из ключевых причин образования тромбов или появления спазмов коронарных артерий. Атеросклероз, прежде всего, характеризуется пониженной эластичностью стенок и тканей сердечной системы, а также появлением и образованием атеросклеротических бляшек, которые со временем увеличиваются в размерах. Эти бляшки сначала деформируют стенки коронарного сосуда, затем и вовсе уменьшают просвет для нормального кровотока, вследствие чего происходит их закупорка.
- Возрастной фактор – несмотря на то, что инфаркт по заболеваемости молодеет, риск возникновения преимущественно у лиц, переступивших 40-летний рубеж. Более того, ближе к 50 годам риск развития атеросклеротических бляшек только возрастает.
- Артериальная гипертония – данный фактор создает благоприятную среду для утолщения стенок сердечных сосудов. Как правило, данное обстоятельство только повышает кислородную недостаточность, тем самым снижая в разы выносливость мышечной системы сердца. При гипертонии атеросклероз также ускоряет свое развитие.
- Вредные привычки – курение. Данный фактор негативно воздействует не только на нормальную работоспособность сердечно сосудистой системы, но и на весь организм в целом. В частности, никотиновая зависимость сужает коронарные сердечные сосуды, что служит помехой снабжения мышечной системы сердца кровью и кислородом.
- Ожирение, как фактор, оказывающий неблагоприятное воздействие на обменные процессы организма. Тучность, лишний вес. Как правило, всегда является нагрузкой не только для сердца, также провоцирует появление атеросклероза и многих других заболеваний (артериальная гипертония, сахарного диабета и другие).
- Малоподвижность – это, прежде всего, недостаток двигательной активности, негативно влияющий на работоспособность сосудистой системы. Именно недостаток движений приводит к слабой работе сердца. Что в свою очередь приводит к недостаточному обогащению сосудов кислородом и другими питательными элементами, так необходимых для высокой работоспособности сердца.
- Наследственность – данный генетический фактор также имеет место существования.
Подведя некую общую черту между этими причинными моментами, напрашивается следующий вывод. Основной момент, влияющий непосредственно на развитие болезни – это атеросклероз, а остальные являются взаимосвязанными друг с другом факторами.
Инфаркт миокарда в цифрах
Статистика инфаркт миокарда, как определяющий фактор серьезности заболевания:
- Инфаркт миокарда приводит к инвалидности больше половины пациентов, а 13% из всех случаев является причиной смерти.
- По данным ВОЗ (всемирная организация здравоохранения) – из общего числа пациентов, которым диагностируется острая форма инфаркта, до прибытия в медицинское учреждение доживает лишь 50%.
- Медицинская статистика гласит, что 25% пациентов с диагнозом инфаркт миокарда – симптомы нисколько их не беспокоят. Данная форма заболевания на практике прозвана «немой ишемией» или «немой сердечный приступ». Поэтому отсутствие симптомов еще не значит, что ваше сердечная мышца здорова.
- 33-35% больных умирают еще в больнице из-за возникших сердечных осложнений.
- 95 % случаев появления инфаркта – это тромбоз коронарной артерии сосудов.
- Приступ может возникнуть в 17-19 лет чаще, если оба родителя пациента страдали сердечными болезнями, связанных с сердцем еще до 60 лет.
Лабораторная диагностика
Для назначения адекватного лечения необходимо обязательное проведение диагностических исследований, которые включают следующие действия:
- Выявление неспецифических показателей некроза тканей и процесса воспаления миокарда;
- Определение содержания в крови миоглобина и тропонинов;
- Электрокардиограмма.
Итак, установлен диагноз инфаркт миокарда – лечение, которого подразумевает как медикаментозный метод, так и другие дополнительные меры. Специалисты должны тщательно следить за состоянием больного, потому, что нельзя медлить и минуты с этим серьезнейшим нарушением сердечной мышцы. Следует выделить тот факт, что во многом при ситуациях, когда настигает инфаркт миокарда – первая помощь играет важнейшую роль в успешности лечения больного.
Каковы последствия сердечного приступа?
К сожалению, исходы инфаркта миокарда различны, и во многом окутаны негативом. Первые годы, пациенту перенесшему инфаркт, придется нелегко. Так как качество привычной жизни резко сменяется на более монотонное и неприятное времяпровождение, которое чаще связано с постоянным постельным режимом. Это, прежде всего, происходит по той причине, что при заболевании инфаркт миокарда – последствие неутешительно: частичная или полная обездвиженность пациента. Порой необходимы годы, чтобы вернуть послеинфарктного больного хоть на частично похожую жизнь, чем-то напоминающую до приступа.
Реабилитация обязательна в течение года, которая должна включать упражнения на развитие двигательной активности, органов зрения, слуха, памяти, разговорной речи и другие. Очень важна поддержка близкого окружения, чувствовать их духовную близость.
Повторный инфаркт миокарда, к сожалению, также имеет место быть в медицинской практике. Возникает он намного чаще, чем хотелось бы. К группе риска наиболее подвержены лица пожилого возраста. Характерные черты повторного сердечного приступа:
- Болевой синдром выражен незначительно или вообще отсутствует.
- Схожесть клинической картины с кардиальной астмой – эпизод острой аритмии.
- В большинстве случаев развивается недостаточность кровотока.
- При диагностике, в частности при исследовании ЭКГ наблюдается ложная положительная динамика. А именно, после болевого поражения отрицательный зубец Т становится положительным.
- Повышенность летального исхода.
Подытоживая выше написанное, можно выделить следующее, что если случился сердечный приступ — инфаркт миокарда: причины выявляются, как правило, общие, не явные. В силу того, что принцип работы сердца и заболевания, связанные с ним, еще не до конца изучены. Пациент может иметь следующие примерные признаки:
- Возраст старше 50 лет;
- Чаще мужчина, нежели женщина;
- Если женщина, то после 50-55 лет (после менопаузы).
Стоит выделить, что инфаркт миокарда никак не связан с наличием сердечных заболеваний, вообще он может быть относительно здоровым в этом плане. Ведь приступу подвержены те люди, у которых откладываются жировые отложения в сосудах, к сожалению, не всегда выявляющихся вовремя. В целях профилактики нужно соблюдать следующие правила:
- Соблюдение правильного питания – низкокалорийная пища, обогащенная витаминами и минералами;
- Ведение здорового образа жизни – исключить алкоголь и курение;
- Занятие регулярными физическими упражнениями;
- Пешие прогулки на свежем воздухе;
- Прохождение медицинских осмотров;
- Избегание стрессовых ситуаций;
- Измерение пульса и артериального давления при риске инфаркта, а при первых признаках сдавливания в груди нужно срочно обратиться за медицинской помощью.
Все рекомендации настолько просты, что их соблюдение не только поможет избежать инфаркта миокарда, но и многих других заболеваний. Любите себя и берегите свое сердце, и оно ответит вам многолетней работоспособностью и ритмичностью сокращений.
Видео: Причины инфаркта миокарда
serdcemed.ru
симптомы, причины, лечение, классификация, последствия и реабилитация
В наши дни очень распространена ишемическая болезнь сердца (ИБС) – это заболевание, характеризующееся неспособностью коронарного кровотока обеспечить потребности сердечной мышцы в кислороде. Основной причиной этой болезни является атеросклероз коронарных артерий (сосудов, кровоснабжающих сердце), так же определенную роль играет их спазм (при стенокардии Принц-Металла) и повышенные нагрузки на сердечную мышцу. Одним из самых опасных проявлений данного заболевания является инфаркт миокарда. Он занимает важное положение в структуре смертности от сердечно-сосудистых заболеваний.
Инфаркт миокарда (ИМ) – это разновидность ишемической болезни сердца, при которой происходит некроз (гибель клеток) участка сердечной мышцы, вызванный недостаточностью коронарного кровообращения.
Причины
Причины инфаркта миокарда обычно связаны с образованием холестериновых бляшек на стенках коронарных артерий. Обычно инфаркт происходит при закрытии просвета артерии тромботическими массами, образованными на бляшках. В редких случаях возможна эмболия коронарных артерий тромбами, образующимися в различных отделах сердца (к примеру, при мерцательной аритмии, инфекционном эндокардите).
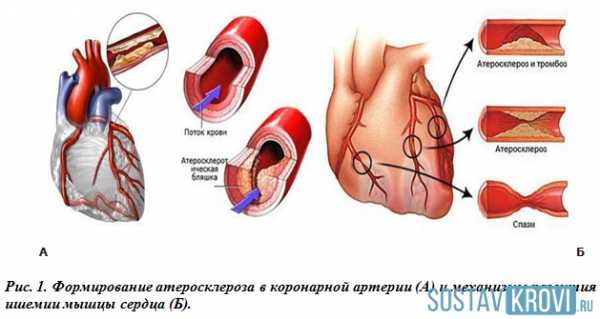 Механизм развития инфаркта миокарда
Механизм развития инфаркта миокардаСпазм коронарных артерий играет важную роль, в особенности у молодых людей. Особенно часто он встречается при употреблении различных наркотических веществ, курении, употреблении большого количества спиртного, при сильном стрессе или повышенных физических нагрузках.
Развитие инфаркта обычно бывает при физических или эмоциональных нагрузках. Это связано с тем, что в этот период повышается потребность сердца в кислороде, а пораженные коронарные артерии не могут в достаточной мере ее удовлетворить.
Помимо атеросклероза сосудов, в очень редких случаях встречаются и другие причины инфаркта, такие как воспалительные процессы в артериях сердца, травматические воздействия на сердце, врожденные пороки развития коронарных артерий, гиперфункция щитовидной железы, гиперкоагуляция и другие.
Факторы риска
Существуют предпосылки, усиливающие риск развития инфаркта, к которым относят:
- Неправильное питание – употребление большого количества жиров животного происхождения повышает риск развития атеросклероза, который вызывает инфаркт.
- Сахарный диабет – при нем ухудшается не только углеводный, но и липидный обмен, что значительно повышает вероятность возникновения атеросклероза, кроме того, это заболевание само по себе негативно воздействует на сосуды, в том числе и коронарные.
- Низкая двигательная активность, ожирение – так же способствуют атеросклеротическим наложениям.
- Эсенциальная или вторичная гипертензия – при ней поражаются сосудистые стенки и значительно повышается нагрузка на сердечную мышцу.
- Вредные привычки – никотин и алкоголь в значительной мере ухудшают обменные процессы.
- Эмоциональное перенапряжение.
- Наследственные факторы – если у человека в семье были люди, перенесшие инфаркт или ишемический инсульт (особенно в молодом возрасте), или страдающие сахарным диабетом, ему стоит особо бережно относиться к своему здоровью.
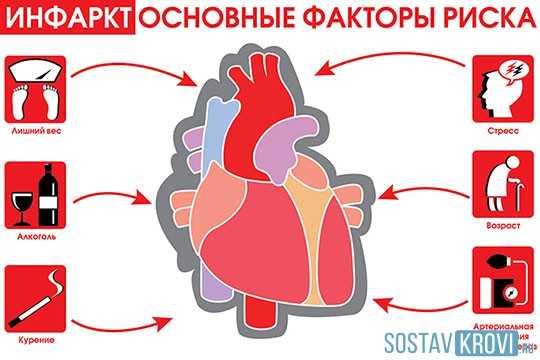 Факторы риска инфаркта миокарда
Факторы риска инфаркта миокардаКлассификация
Виды инфаркта миокарда выделяют в зависимости от варианта его клинического течения, стадии, обширности поражения клеточной стенки и наличия зубца Q на кардиограмме.
По клиническому течению инфаркт различается на:
Типичный ангинозный вариант, при котором возникает продолжительная боль за грудиной, не снимающаяся нитратами. Такая боль может отдавать в различные участки тела, чаще всего, в лопатку, шею, плечо, руку, нижнюю челюсть. Если спросить у больного, как он может охарактеризовать эту боль, в большинстве случаев он ответит, что она сжимает или давит на грудину. Помимо боли у больных может возникать симптомы одышки при физической нагрузке и в покое, сильная слабость.
Абдоминальный – при этой разновидности возникают боли в животе, зачастую в эпигастрии, тошнота рвота, иногда вздутие кишечника. Такая локализация боли часто бывает при инфаркте, расположенном неподалеку от диафрагмы (верхушка сердца). Из-за особенностей иннервации этого участка боль смещается в область живота. Отличительной особенностью такого инфаркта является связь возникновения боли с физической нагрузкой, невозможность купировать ее спазмолитиками. Больные бледные, у них возникает одышка. Для врача важно не пропустить такую форму, поэтому при малейших сомнениях больному необходимо сделать ЭКГ сердца. Так же кардиограмма является обязательным исследованием на догоспитальном этапе при остром панкреатите.
Астматический – этот вариант течения свидетельствует об остро недостаточности левого желудочка и требует немедленной помощи. При этом у больных возникает сильная одышка с затруднением вдоха, они могут находиться в вынужденном положении ортопноэ (сидя со спущенными ногами), появляется цианоз, в легких выслушиваются сухие или влажные (при отеке) хрипы. Подобный эпизод одышки обычно возникает впервые в жизни. На кардиограмме видна картина обширного инфаркта. При пульсоксиметрии значительно снижается сатурация кислорода.
Аритмический – данная форма инфаркта миокарда связана с появлением у больного впервые различных нарушений ритма и проводимости: от малозначимых гемодинамически (частые экстрасистолы, блокада ножки пучка Гисса) до угрожающих жизни (желудочковая тахикардия, фибрилляция желудочков). При данной форме болевой синдром может отсутствовать.
Цребральный – сопровождается нарушениями со стороны центральной нервной системы, похожими на нарушение мозгового кровообращения. Это связано с ухудшением притока крови к головному мозгу из-за снижения сердечного выброса. Обычно в таких ситуациях при улучшении работы сердца, улучшается и неврологический статус.
Безболевой или малосимптомный – особенно часто встречается при сахарном диабете и у пожилых людей. Боль при этом отсутствует из-за ухудшения иннервации сердца вследствие нейропатии.
По обширности поражения инфаркт может быть трансмуральным, когда затронуты все слои, интрамуральным – в толще миокарда, субэпикардиальным – некроз мышцы под эпикардом и субэндокардиальным – некроз мышцы под эндокардом.
Трансмуральные инфаркты обычно характеризуются наличием патологического зубца Q на ЭКГ. Инфаркты без зубца Q менее обширны, но они все равно опасны, так как при них велик риск развития повторных инфарктов. Кроме того, при них так же могут возникать аритмии.
По стадии развития инфаркт разделяется на острейший, острый, подострый и стадию рубцевания.
Симптомы
Симптомы инфаркта миокарда обычно зависят от того в какой форме и стадии протекает процесс. Начинается данное неотложное состояние обычно с боли давящего или жгучего характера, которая обычно возникает после физической или эмоциональной нагрузки и не снимается нитратами. При этом больной испуган, у него возникает слабость, появляется одышка.
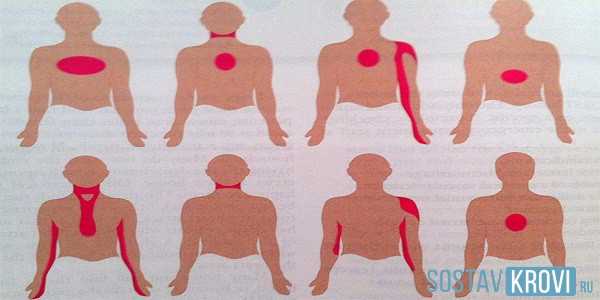 Места локализации боли при инфаркте миокарда
Места локализации боли при инфаркте миокардаКожные покровы могут быть бледными, возможен акроцианоз. В это время могут проявляться осложнения, такие как аритмия и острая левожелудочковая недостаточность (отек легких, сердечная астма). Признаки и симптомы при атипичных формах заболевания описаны выше.
Диагностика
На догоспитальном этапе диагностика инфаркта миокарда проводится при помощи физикального обследования, ЭКГ и исследования маркеров некроза миокарда. В больнице эти исследования могут быть дополнены эхокардиографией, коронарографией, сцинтиграфией и МРТ сердца.
ЭКГ
Так как по кардиограмме бывает трудно определить давность возникших изменений рекомендуется хранить дома хотя-бы одну кардиограмму за прошедший год, чтобы врач мог сравнить две пленки в динамике.
Признаками инфаркта считается элевация (подъем) над изолинией сегмента ST в одних отведениях и дискордантная депрессия (спуск) его в других. При этом, если подъем произошел в I-м отведении, то спуск стоит искать в противоположном, то есть в III-м.
При обширном инфаркте появляется патологический зубец Q, который считается диагностически значимым, если он по размеру больше, чем 1/3 зубца R. Косвенно на появление острой ишемии и инфаркта могут указывать внезапно появившиеся блокады или аритмии, которых не было на предыдущих кардиограммах.
 Блокада или аритмия, могут указывать на инфаркт миокарда при диагностике на ЭКГ
Блокада или аритмия, могут указывать на инфаркт миокарда при диагностике на ЭКГСердечные маркеры
Маркеры некроза миокарда или сердечные маркеры базируются на определении в крови веществ, выделяющихся при гибели клеток миокарда. В острейший период данные критерии обычно неинформативны, так как ни выявляются минимум через 2 часа после возникновения заболевания.
В большинстве случаев определяются:
- Тропонин – это белок кардиомиоцитов, который может выявляться 6 часов после инфаркта, однако наибольшее его количество определяется примерно через 12 часов. Он может держаться в крови в течение недели и дольше.
- Миоглобин – дыхательный пигмент мышечной ткани. Возникает через 2 часа после возникновения болезни и выводится уже через сутки.
- Креатинфосфокиназа – фермент мышечной ткани. Появляется через 3-4 час после начала болезни и выводится через 2-3 суток.
- Лактатдегидрогеназа – поздний маркер инфаркта, который возникает примерно через сутки после инфаркта, достигает пика через 3-7 суток и приходит к норме через 1-2 недели.
- Аспартатаминотрансфераза — так же используется для диагностики повреждений печеночных клеток (гепатоцитов). При инфаркте повышается примерно через 12 часов и остается высокой на протяжении 4-х суток.
Необходимо помнить, то маркеры некроза миокарда не являются специфическими. Они могут повышаться при различных заболеваниях сердца или других органов.
К таким заболеваниям относят ТЭЛА, сердечную недостаточность, воспалительные болезни сердца (миокардиты, перикардиты, эндокардиты), кардиомиопатии, синдром длительного сдавления, травмы, чрезмерные физические нагрузки, голодание, почечная и печеночная недостаточности и другие болезни.
В условиях скорой помощи обычно используют комбинированные кардио-тесты, позволяющие определить сразу несколько маркеров некроза, что повышает вероятность верной диагностики на различных этапах заболевания.
Эхокардиография – исследование сердечной мышцы при помощи ультразвука. Позволяет определить наличие и местонахождение инфаркта, так как отмерший участок сердечной мышцы будет отставать при сокращении всех остальных участков. Со временем остальные участки миокарда компенсаторно гипертрофируются, что так же видно на ЭХО-КГ. Данный метод позволяет так же выявить тромбы в сердце, обнаружить аневризмы, измерить сердечный выброс.
Сцинтиграфия – исследование, основанное на применении изотопов, накапливающихся в здоровых, либо пораженных тканях.
Коронарография — это точный метод исследования, позволяющий определить место и уровень закупорки коронарной артерии при помощи введения в нее по катетеру контрастных веществ. Из-за опасности осложнений применяется только по необходимости: перед проведением тромболизиса и хирургических вмешательств на коронарных артериях.
Также больным измеряют глюкозу крови, сатурацию кислорода, делают общие анализы крови и мочи.
Первая помощь
При подозрении на инфаркт необходимо:
- Срочно вызвать скорую помощь.
- Еще до приезда врача больному необходимо обеспечить покой, постельный режим (в случае отсутствия отека легких), доступ свежего воздуха.
- Расстегнуть стягивающую одежду.
- После возникновения болевого приступа дать под язык таблетку нитроглицерина (или использовать нитроминт, изокет).
- При систолическом давлении больше 90 мм.рт.ст., подготовить его медицинскую документацию, предыдущие кардиограммы.
Первая медицинская помощь по приезду Скорой медицинской помощи состоит в постановке венозного катетера, обезболивании, оксигенотерапии, контроле артериального давления, применении препаратов, уменьшающих свертываемость крови.
В случае подозрения на инфаркт очень важно убедить пациента согласиться на госпитализацию, так как лечение инфаркта в домашних условиях с гораздо большей частотой влечет за собой тяжелые осложнения инфаркта миокарда, такие как выраженная сердечная недостаточность с сильной одышкой и отеками, аритмии, аневризмы. Смертность при самолечении так же очень высокая.
 При подозрении на инфаркт миокарда необходимо срочно вызвать Скорую медицинскую помощь
При подозрении на инфаркт миокарда необходимо срочно вызвать Скорую медицинскую помощьПрепараты
Обезболивание обычно проводится наркотическими анальгетиками, в частности, морфином. Он не только эффективно снимает болевой синдром, но и расширяет сосуды, уменьшая постнагрузку на сердце. Вводят его внутривенно в разведении на 10 мл. физиологического раствора от 2 до 4 миллиграмм до исчезновения боли.
Для понижения давления применяют бета-блокаторы и ингибиторы ангиотензин превращающего фермента. Было доказано, что данные препараты снижают смертность при инфарктах.
Из антиагрегантов применяют аспирин и клопидогрель.
Для антикоагулянтной терапии нежелательно применение обычного гепарина, так как при нем велик риск геморрагических осложнений. С этой целью лучше применять фракционированные препараты гепарина, такие как фраксипарин и эноксипарин. В случае, если пациенту будет проводиться тромболизис антикоагулянты не применяются.
Лечение
В больнице лечение инфаркта миокарда может быть консервативным при помощи вышеперечисленных и других препаратов, или оперативным. Из консервативных методов лечения особого внимания заслуживает тромболизис – рассасывание тромба при помощи специальных препаратов, рассасывающих тромбы.
Такое лечение может проводиться в первые несколько часов инфаркта и имеет ряд противопоказаний:
- слишком большое время, прошедшее с момента инфаркта;
- недавние операции и травмы;
- геморрагический инсульт в анамнезе;
- нарушения свертываемости крови;
- выраженная гипертония;
- аневризма аорты и другие состояния, способные привести к кровотечениям.
Из осложнений тромболизиса выделяют кровотечения, аллергические реакции, гипертермию. Сразу после введения таких препаратов возникают желудочковые нарушения ритма, которые свидетельствуют о том, что реперфузия прошла успешно.
Существует старое (стрептокиназа, альтеплаза) и новое (металлизе, актелизе) поколения тромболтиков. Новое поколение вызывает осложнения значительно реже.
 Один из методов подхода к лечению инфаркта миокарда
Один из методов подхода к лечению инфаркта миокардаХирургическое вмешательство
Из хирургических вмешательств часто проводят стентирование коронарных артерий (постановка специального протеза, расширяющего их просвет) и аорто-коронарное шунтирование, при котором при помощи участка собственного сосуда (чаще ног) формируют кровоток из аорты в коронарную артерию в обход атеросклеротической бляшки или тромба.
Реабилитация
Реабилитация после инфаркта миокарда начинается в зависимости от тяжести состояния, начиная с четвертого дня болезни. В первый день реабилитации больной может только присесть на кровати под контролем врача. Через какое-то время (в среднем неделя от начала болезни) больной может встать и сделать пару шагов. Еще через неделю разрешено немного пройтись по палате и только на третьей неделе пациенту разрешают выходить в коридор.
В дальнейшем пройденное за день расстояние постепенно увеличивается и при благополучном течении больные могут быть переведены в санаторий, где им назначается специальная физкультура и пешие прогулки. Так же важно правильное питание таких больных с исключением соли и животных жиров и преобладанием растительной пиши и морепродуктов.
Последствия
При правильном лечении и реабилитации последствия инфаркта миокарда часто удается свести к минимуму. Из-за выхода из строя участка сердечной мышцы у пациентов после инфаркта может развиваться сердечная недостаточность с прогрессированием симптомов (одышки, отеков), так же вследствие и инфаркта могут появляться различные аритмии.
Из-за истончения некротизированного участка у некоторых больных появляются аневризмы – мешковидные выпячивания стенки сердца, которые в определенный момент могут разорваться. При соблюдении верного подхода к лечению и реабилитации больные часто могут вести полноценную жизнь после перенесенного инфаркта.
sostavkrovi.ru