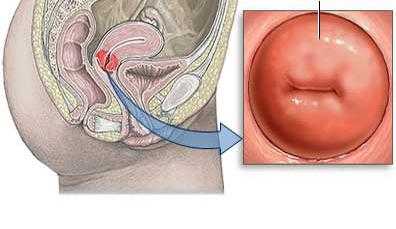
29 Осложнения острого холецистита:. Холецистит острый осложнения
Осложнения острого холецистита
При несвоевременной диагностике или лечении острый холецистит приводит к развитию ряда тяжелых осложнений, которые в некоторых случаях могут приводить к опасным для здоровья и жизни последствиям. Специалисты классифицируют их, учитывая форму течения заболевания.
В этой статье мы ознакомим вас с возможными осложнениями острого холецистита. Вы сможете понять, к чему иногда приводит этот недуг и примете верное решение о необходимости своевременного обращения к врачу при развитии этого заболевания.
Почему развиваются осложнения
 Несвоевременное обращение больного к врачу — одна из наиболее частых причин развития осложнений острого холецистита.
Несвоевременное обращение больного к врачу — одна из наиболее частых причин развития осложнений острого холецистита.Приводить к развитию осложнений, возникающих при остром холецистите, могут следующие факторы:
- несвоевременное обращение к врачу;
- непрофессионализм специалиста;
- первопричиной развития острого холецистита является инфекционный агент;
- развитие перитонита;
- формирование кишечного свища;
- наличие воспалительного процесса в поджелудочной железе.
При неверной или несвоевременной диагностике холецистита заболевание может переходить в хроническую форму. В результате у больного могут возникнуть следующие последствия недуга:
- реактивный гепатит;
- реактивный панкреатит;
- перихолецистит и др.
Осложнения
Эмпиема желчного пузыря
При таком последствии недуга происходит накопление гнойного экссудата в полости желчного пузыря из-за закупоривания пузырного протока и инфекции бактериального происхождения. Из-за таких процессов у больного:
- поднимается температура до высоких показателей;
- возникают интенсивные боли;
- развиваются симптомы интоксикации.
Эмпиема желчного пузыря может выявляться при помощи следующих исследований:
Для лечения такого осложнения острого холецистита пациенту назначаются:
- антибактериальные препараты до и после хирургического вмешательства по холецистэктомии, вводящиеся внутривенно, а после стабилизации состояния – перорально;
- дезинтоксикационая терапия до операции.
В некоторых клинических случаях, когда состояние больного тяжелое, операцию откладывают до стабилизации пациента, а в качестве временной меры проводят декомпрессию желчного пузыря. Для этого необходима установка чреспеченочного дренажа, которая выполняется под рентгенологическим контролем.
Без своевременно проведенного хирургического лечения эмпиема желчного пузыря может приводить к наступлению летального исхода. Такой прогноз во многом зависит от наличия осложнений и стадии патологического процесса. В тех случаях, когда данное осложнение выявлено вовремя и у больного не были обнаружены признаки перфорации или заражения крови, исход может быть благоприятным.
Для предупреждения развития эмпиемы плевры должно проводиться своевременное лечение желчнокаменной болезни или хронического холецистита. Больным с состояниями иммунодефицита, сахарного диабета или гемоглобинопатиями следует проводить регулярные профилактические осмотры, включающие такие исследования, как УЗИ печени или органов брюшной полости.
Околопузырный абсцесс
Это осложнение острого холецистита может развиваться через 3-4 суток после начала воспаления желчного пузыря. У больного вокруг этого органа формируется воспалительный инфильтрат, который сначала выглядит как неплотно прилегающий к тканям конгломерат. На этом этапе патологического процесса абсцесс может легко удаляться хирургическим путем. На более запущенных стадиях сформировавшийся инфильтрат увеличивается в размерах, прорастает в окружающие ткани и его лечение становится более сложным.
При возникновении околопузырного абсцесса у больного возникают такие симптомы:
- боли в животе;
- рвота и тошнота;
- сухость во рту;
- повышение температуры с ознобом;
- боли при движении.
Если на фоне возникающего осложнения пациент принимает антибактериальные средства, то абсцесс может не проявляться ощутимыми симптомами. В таких случаях для выявления патологического процесса бывает недостаточно физикального осмотра и необходимо выполнение динамического УЗ-исследования.
Перфорация желчного пузыря
При таком осложнении происходит разрыв стенки органа. Содержащаяся в желчном пузыре жидкость может попадать в брюшную полость. Впоследствии у больного могут образовываться спайки, абсцесс брюшной полости, подпеченочный абсцесс и местный перитонит. Кроме этого, могут развиваться внутрипеченочные абсцессы и печеночная недостаточность.
Наибольшая вероятность появления такого осложнения острого холецистита наблюдается у больных пожилого возраста с камнями в желчном пузыре с приступами колик и пациентов с атеросклерозом, серповидно-клеточной и гемолитической анемией, тяжелыми системными заболеваниями, сахарным диабетом.
При развитии перфорации у больного возникают следующие симптомы:
- длительно не устраняющийся болевой синдром в правом боку, отдающий в лопатку и правое плечо;
- появлении симптомов острого живота;
- высокая лихорадка;
- рвота желчью;
- тошнота;
- признаки печеночной недостаточности и гепаторенального синдрома;
- угнетение дыхательной и сердечно-сосудистой деятельности;
- парез кишечника и его непроходимость.
При несвоевременности лечения данное осложнение может вызывать наступление летального исхода.
Для выявления перфорации желчного пузыря врач назначает УЗ-исследования, позволяющие выявить камни и выпот вокруг органа или развитие перитонита, внутрипеченочного или межпетельного абсцесса. При необходимости получения более детальной клинической картины проводится КТ или МСКТ исследуемых областей.
Для лечения прободения желчного пузыря больного немедленно переводят в палату отделения реанимации или операционную. На этапе подготовки к предстоящему хирургическому вмешательству пациенту проводится антибактериальная, инфузионная и обезболивающая терапия. Такие меры необходимы для частичного устранения полиорганной недостаточности, а после стабилизации состояния больного хирург проводит операцию.
Гнойный разлитой перитонит
При начальном развитии такой формы перитонита, возникающего на фоне острого холецистита, в брюшной полости формируется серозно-гнойный экссудат. Вначале почти у всех больных появляются боли в области живота и возникает рвота и тошнота. Однако при молниеносном или нехарактерном течении недуга такие жалобы пациента могут отсутствовать.
Из-за сильных болей больному приходится занимать в постели вынужденное положение, а у некоторых пациентов появляются признаки лихорадки. При осмотре врач может заметить умеренную напряженность живота и его неучастие в процессе дыхания. При прощупывании живота вначале определяется более активная перистальтика кишечника, но со временем она слабеет.
Спустя 1-3 суток состояние больного ухудшается из-за нарастания воспаления. У него появляется неукротимая рвота, приводящая к появлению фекальных масс в отделяемом из полости рта. Дыхание больного становится поверхностным, нарушается деятельность сосудов и сердца, живот вздувается, становится умеренно напряженным, отделение газов и каловых масс из кишечника прекращается.
На необратимой стадии гнойного перитонита кожа больного приобретает землистый оттенок и становится холодной на ощупь. Сознание нарушается до проявлений «сборов в дорогу» (пациент собирает воображаемые предметы, не реагирует на окружающее, ловит мошек перед глазами и т. п.), а показатели артериального давления и пульса почти не определяются.
Переход к стадии разлитого перитонита может быть молниеносным, и тогда отделить один этап развития патологического процесса от другого невозможно.
Для выявления признаков и симптомов гнойного перитонита врач назначает проведение анализов крови, УЗИ, ЭКГ и обзорную рентгенографию. При возникающих затруднениях в диагностике больному выполняется диагностическая лапароскопия. При таком исследовании врач может провести забор воспалительного экссудата для проведения посева на чувствительность возбудителя к антибактериальным препаратам. Если диагностическая лапароскопия не выполняется, то степень интенсивности воспаления определяется по показателям уровня лейкоцитов в крови.
Для устранения гнойного перитонита должно проводиться только хирургическое лечение. Перед вмешательством осуществляется медикаментозная подготовка больного, направленная на устранение анемии, нарушения баланса электролитов, дезинтоксикацию и подавление патогенной флоры.
Для обезболивания операций проводится общий наркоз, а само вмешательство может выполняться по классическим методикам или при помощи видеолапароскопической операции.
Гангрена желчного пузыря
При этом осложнении в полости желчного пузыря скапливается гнойное содержимое в больших количествах. Такое последствие острого холецистита вызывается обтурацией пузырного просвета, которая провоцируется инфекционным процессом бактериального характера.
При возникновении такого осложнения возникают боли в правом подреберье, повышается температура и развивается интоксикация. Кроме этого, у больного может наблюдаться желтушность склер.
Для выявления гангрены желчного пузыря врач назначает пациенту ряд обследований, позволяющих оценить степень воспалительного процесса, интоксикации организма и обструкции органа. Для этого проводятся следующие исследования: УЗИ, клинические анализы и биохимия крови. В дальнейшем для выбора тактики терапии после операции назначается анализ для определения чувствительности к патогенной микрофлоре.
Для лечения гангрены желчного пузыря должно проводиться хирургическое лечение, направленное на удаление пораженного гнойным процессом органа. Кроме этого, больному назначаются антибиотики, подавляющие бактериальное воспаление. Если в ближайшие часы хирургическое вмешательство не может выполняться, то на фоне медикаментозной подготовки пациенту проводят декомпрессию желчного пузыря установленным в печень дренажом.
Панкреатит

Возникающий на фоне острого холецистита панкреатит может провоцироваться активированием поджелудочных ферментов. Этот процесс приводит к воспалению тканей железы. При легком процессе пораженный орган поддается излечению, а при тяжелом – в железе происходят выраженные разрушительные процессы или местные осложнения, заключающиеся в омертвении, инфицировании или капсулизации. При тяжелом течении недуга окружающие железу ткани некротизируются и капсулируются абсцессом.
При развитии острого панкреатита у больного появляются боли интенсивного характера, они постоянны и при попытках лечь на спину становятся сильнее. Кроме этого, болевой синдром интенсивнее после приема пищи (особенно жирной, жареной или острой) и алкоголя.
Больной испытывает тошноту и у него может возникать неукротимая рвота. Температура тела повышается, а склеры и кожные покровы становятся желтушными. Также при остром панкреатите у больного могут появляться признаки нарушения пищеварения:
- вздутие живота;
- изжога;
- кровоизлияния на коже в области пупка;
- синюшные пятна на теле.
Для выявления острого воспалительного процесса в поджелудочной железе больному проводится исследование показателей крови и мочи. Для выявления структурных изменений выполняются инструментальные исследования: УЗИ, МРТ и МСКТ.
Лечение острого панкреатита заключается в купировании болей и назначении постельного режима. Для устранения воспалительных процессов назначаются:
- постельный режим и покой;
- голод;
- дезактиваторы ферментов;
- антибактериальная терапия.
Боли могут устраняться путем выполнения новокаиновых блокад и спазмолитических препаратов. Кроме этого, проводится дезинтоксикационная терапия. При необходимости – появлении камней, накоплении жидкости, некротизации и абсцедировании – больному выполняется хирургическая операция.
Успешность лечения панкреатита зависит от тяжести патологических изменений в тканях железы. Длительность терапии так же зависит от этих показателей.
В некоторых случаях острый панкреатит может вызвать развитие следующих осложнений:
- шоковая реакция;
- некроз железы;
- появление абсцессов;
- псевдокисты и возникающий впоследствии асцит.
Желчные свищи
Дооперационное выявление свищей часто бывает затруднено отсутствием явных клинических проявлений. Иногда первым признаком такого патологического процесса становится появление крупных камней в кале или рвотных массах. Чаще попадание конкремента в пищеварительные органы приводит к возникновению кишечной непроходимости.
Развитие холангита может вызываться перемещением инфекции по свищу. Клинически такая патология сопровождается возникновением слабости, озноба, поносов и усиления болей. В отдаленном времени симптомы проявляются желтухой и токсическим холангитом.
При наружном свище желчного пузыря на передней брюшной стенке появляется открытый свищевой ход, из которого вытекает желчь, слизистые выделения и небольшие конкременты. В истечениях может наблюдаться гной, диспепсические явления и стеаторея, приводящие к исхуданию.
В некоторых случаях желчные свищи вызывают возникновение острой боли, шок, дыхательные нарушения, выделение крови и появление упорного кашля. При невозможности выполнения хирургической операции такие изменения способны привести к тяжелым последствиям и летальному исходу.
Выявление свища возможно при помощи обзорной рентгенографии и фистулографии. В некоторых случаях выполняется холедохоскопия. Иногда возникающая обтурационная непроходимость может определяться при помощи рентгенографии с применением контраста (ЭГДС). Для получения более детальной клинической картины выполняются анализы для выявления гипопротеинемии, гипербилирубинемии и гипокоагуляции.
Избавление от желчного свища может достигаться только путем операции. Для этого устраняется соустье между желчным пузырем и прилегающими тканями, тем самым обеспечивается нормальный отток желчи в просвет двенадцатиперстной кишки. Кроме этого, доктор проводит холецистэктомию.
Холангит
При неспецифическом воспалении желчных протоков на фоне острого холецистита возникает холангит. Он может провоцироваться бактериальными агентами, раздражением стенок желчных протоков активированными панкреатическими соками и склерозирующим холангитом. Также воспаление может вызываться холестазом.
Острый холангит начинается с лихорадки и резкого подъема температуры до высоких значений. У больного появляются сильные боли, отдающие в шею или лопатку. На фоне этих симптомов наблюдаются признаки общей интоксикации, прогрессирует слабость, возникают головные боли, понос, рвота и тошнота. При возникновении желтухи появляется зуд, который сильнее ощущается в ночное время.
Холангит может обнаруживаться при помощи анализирования данных биохимии крови, УЗ-исследования, ультрасонографии и КТ. Лечение возникающего осложнения заключается в проведении дезинтоксикационной и противовоспалительной терапии. Больной должен соблюдать постельный режим и отказаться от приема пищи. Кроме этого, выполняется декомпрессия желчевыводящих путей.
После проведения операции пациенту следует продолжать прием назначенных врачом медикаментозных средств. Некоторым больным назначается физиотерапия. Иногда для нормализации выделения желчи проводится хирургическая операция.
К какому врачу обратиться
Для предупреждения развития осложнений острого холецистита больному сразу же после возникновения признаков этого заболевания следует обратиться к гастроэнтерологу. При необходимости выполнения операции пациенту потребуется консультация абдоминального хирурга.
Осложнения острого холецистита могут возникать при отсутствии своевременного лечения или других сопутствующих патологиях. Предотвратить такие последствия может вовремя проведенная диагностика и постоянное наблюдение у врача, который вовремя может выявлять появление первых тревожных симптомов и их комплексов.
В программе «Жить здорово!» с Еленой Малышевой о симптомах острого холецистита (см. с 32:55 мин.):
Загрузка...Посмотрите популярные статьи
myfamilydoctor.ru
Осложнения острого и хронического холецистита, виды и последствия
Осложнения холецистита проявляются вне зависимости от того, в какой форме протекает заболевание. Однако для острого и хронического течения холецистита последствия будут различными. Кроме этого, осложнения могут возникнуть после выполнения операции по удалению желчного пузыря.
Стать причиной формирования тяжёлых осложнений может не так много факторов. Однако самыми серьёзными из них являются – игнорирование симптомов – для острой формы, нарушение рекомендаций относительно лечебного питания – для хронической.
Каждое последствие имеет собственную клиническую картину, по которой гастроэнтеролог или хирург смогут определить, какой именно патологический процесс протекает у человека. Но для окончательного выявления того или иного осложнения при холецистите потребуется проведение лабораторно-инструментальных диагностических мероприятий.
Появление осложнений воспаления желчного пузыря – это повод к госпитализации пациента в хирургическое отделение. Практически все последствия подобного заболевания выполняются при помощи хирургического вмешательства.
Осложнения острого холецистита или хронической формы болезни имеют собственные предпосылки для возникновения. Таким образом, вызывать формирование последствий острого воспаления могут:
- присоединение вторичного инфекционного процесса в желчном пузыре;
- заражение крови гнойным содержимым, которое скапливается в этом органе;
- воспаление в поджелудочной железе;
- сгущение желчи;
- прободение стенки поражённого органа;
- игнорирование симптомов заболевания;
- поздняя диагностика;
- несвоевременно начатая терапия.
Причины осложнений хронического холецистита:
- нарушение правил лечебного питания, которое необходимо соблюдать каждому пациенту с подобным диагнозом. Во всех случаях назначается диетический стол номер пять и его вариации;
- ведение нездорового образа жизни, в частности пристрастие к распитию алкогольных напитков;
- наличие инфекционных или воспалительных процессов.
В гастроэнтерологии выделяют множество осложнений острого холецистита, которые являются угрозой для жизни человека и требуют немедленного врачебного вмешательства.
Осложнения острого холецистита
Эмпиема поражённого органа – характеризуется образованием в желчном пузыре, помимо воспаления, гнойного процесса, из-за которого в этом органе наблюдается скопление большого количества гнойной жидкости. Если у пациента присутствуют конкременты в желчевыводящих протоках, то подобное состояние устраняется оперативным путём.
Симптомами такого осложнения являются:
- сильный болевой синдром;
- возрастание показателей температуры тела, вплоть до лихорадочного состояния;
- колики в правом подреберье;
- приступы тошноты и рвоты;
- повышенное газообразование;
- увеличение размеров таких органов, как желчный пузырь и печень;
- желтушность кожного покрова.
Перфорация этого органа нередко встречается при остром течении калькулезного холецистита, при котором, кроме формирования камней, происходит отмирание тканей стенок этого органа. В запущенных случаях происходит выделение содержимого в брюшину. Однако зачастую наблюдается образование спаек между желчным пузырём и близлежащими органами и формирование абсцессов.
Клиническое проявление подобного осложнения состоит из постоянной тошноты, обильной рвоты и проявления сильной болезненности в верхней части живота.
Околопузырный абсцесс – характеризуется нагноением поражённого органа и тканей, которые его окружают. При этом врачи отмечают тяжёлое состояние человека, что проявляется в:
- сильном ознобе;
- резкой слабости;
- повышенной потливости;
- увеличении объёмов желчного пузыря, что можно легко обнаружить во время пальпации;
- нестерпимой боли в зоне под правыми рёбрами.
Разлитой перитонит гнойного характера – развивается только в тех ситуациях, когда происходит попадание в брюшную полость гнойного содержимого из абсцесса, что влечёт за собой развитие воспаления в брюшине. Клиническую картину такого состояния составляют:
- сильная боль, которая не имеет чёткого места локализации;
- нарушение стула;
- сильная желтуха;
- возрастание частоты сердечного ритма;
- увеличение размеров живота;
- повышение значений температуры тела;
- сухость кожи.
Панкреатит бывает самостоятельным заболеванием и нередко диагностируется, как осложнение острого холецистита. Формирование такого состояния говорит о том, что воспаление переходит с желчного пузыря на близлежащие органы. В таком случае пациенты жалуются на проявление:
- сильного болевого синдрома, локализация находится в зоне правого подреберья, но может носить опоясывающий характер;
- сильной усталости и слабости;
- тошноты и обильной рвоты, которая не приносит облегчение.
Гангрена – это одно из самых серьёзных и опасных осложнений, которое в то же время считается самым редким. При таком последствии начинают отмирать ткани поражённого органа, что приносит человеку невыносимую боль. Среди симптоматики стоит выделить утрату зрения и чрезвычайно высокую температуру тела. Характерным признаком такого осложнения является высокая вероятность смерти пациента.
Желтуха – помимо того что является симптомом воспаления в желчном пузыре, считается осложнением этого заболевания. Развивается только тогда, когда происходит обструкция желчных путей, а желчь не может выйти из кишечника. Помимо приобретения кожей и слизистыми оболочками жёлтого оттенка, пациенты также жалуются на кожный зуд.
Формирование желчных свищей – это длительно существующие просветы, через которые осуществляется отток желчи наружу непосредственно из желчных протоков, что влечёт за собой её попадание в полости близлежащих органов. В таких случаях симптомами могут быть:
- отсутствие аппетита, на фоне чего снижается масса тела больного;
- повышенная кровоточивость;
- изменения кожи;
- приступы тошноты и рвоты.
Холангит – возникает по причине нарушения оттока желчи и её застоя в желчевыводящих протоках. Такое последствие несвоевременной терапии выражается:
- лихорадкой;
- постоянной болезненностью тупого характера в области правого подреберья;
- желтухой;
- увеличением печени;
- тошнотой, рвотные массы при этом имеют примеси желчи;
- повышением температуры тела и ознобом.
Помимо вышеуказанных последствий и осложнений, своеобразным последствием острого воспаления считается переход болезни в вялотекущее течение, т. е. хронический холецистит.
Хроническое течение воспалительного процесса характеризуется чередованием периода ремиссии и обострения заболевания. Осложнений хронического холецистита не так много, как при острой форме, но все они требуют оперативного лечения. К ним можно отнести:
- реактивный гепатит;
- хронический дуоденит;
- перихолецистит;
- реактивный панкреатит;
- хронический застой желчи;
- желчнокаменную болезнь;
- деформацию поражённого органа;
- образование спаек и свищей.

Осложнения хронического холецистита
Реактивный панкреатит – это острый воспалительный процесс асептического характера, который локализуется в поджелудочной железе. Отличается быстрым развитием симптоматики:
- изжоги;
- тошноты и рвоты;
- сильной опоясывающей боли в животе;
- повышенного газообразования;
- лихорадки;
- признаков интоксикации организма.
Реактивный гепатит – представляет собой вторичное диффузное поражение печени. Выражается умеренными признаками, такими, как:
- повышенная слабость;
- быстрая утомляемость;
- снижение или полное отсутствие аппетита;
- тяжесть и дискомфорт в проекции желчного пузыря, т. е. в зоне под правыми рёбрами;
- увеличение размеров печени;
- желтуха.
Перихолецистит – это воспаление, которое локализуется в брюшине, покрывающей желчный пузырь. Среди симптомов выделяют сильный болевой синдром в области под правыми рёбрами, а также появление горького привкуса во рту.
Желчнокаменная болезнь – это патологический процесс, который сопровождается формированием конкрементов различных размеров в желчном пузыре или желчевыводящих протоках. Заболевание сопровождается:
- желчной коликой;
- интенсивными болями в проекции поражённого органа;
- желтушностью кожи и слизистых оболочек.
Осложнённый холецистит требует выполнения целого комплекса диагностических мероприятий, которые объединяют в себе лабораторно-инструментальное и физикальное обследования.
К основным диагностическим методам определения осложнений можно отнести:
- изучение истории болезни и анамнеза жизни пациента;
- выполнение тщательного осмотра, который обязательно должен включать в себя пальпацию всей поверхности живота;
- общий и биохимический анализ крови;
- общее изучение урины;
- УЗИ и рентгенографию;
- КТ и МРТ;
- эндоскопические диагностические процедуры и биопсию.
Это позволит лечащему врачу с точностью определить наличие у пациента того или иного осложнения острого или хронического холецистита, а также получить полную клиническую картину.
Устранением осложнений холецистита занимается хирургия. В настоящее время существует несколько разновидностей холецистэктомии – основной методики лечения последствий:
- лапароскопическая;
- чрескожная;
- открытая.
В некоторых случаях после осуществления операции могут возникнуть такие осложнения, как:
- нагноение раны;
- кровоизлияние;
- желчеизлияние;
- формирование абсцессов и свищей;
- присоединение воспалительного процесса;
- механическая желтуха.
В дополнение к хирургической терапии пациентам показан:
- приём лекарственных препаратов – для ликвидации симптоматики осложнений;
- соблюдение правил диетического стола номер пять и его вариаций.
Кроме этого, очень важно, чтобы пациент навсегда отказался от пагубных привычек.
okgastro.ru
Острый холецистит
14
Государственное бюджетное образовательное учреждение высшего профессионального образования
«Тюменская государственная медицинская академии Минздрав РФ»
КАФЕДРА ФАКУЛЬТЕТСКОЙ ХИРУРГИИ С КУРСОМ УРОЛОГИИ
ОСТРЫЙ ХОЛЕЦИСТИТ И ЕГО ОСЛОЖНЕНИЯ
Модуль 2. Заболевания желчных протоков и поджелудочной железы
Методическое пособие для подготовки к экзамену по факультетской хирургии и Итоговой государственной аттестации студентов лечебного и педиатрического факультета
Составил: ДМН, проф. Н. А. Бородин
Тюмень – 2013 г.
ОСТРЫЙ ХОЛЕЦИСТИТ
Вопросы, которые студент должен знать по теме:
Острый холецистит. Этиология, классификация, диагностика, клническая картина Выбор метода лечения. Методы оперативного и консервативного лечения.
Острый обтурационный холецистит, определение понятия. Клиника, диагностика, лечение.
Печеночная колика и острый холецистит, дифференциальная диагностика, клиническая картина, методы лабораторных и инструментальных исследований. Лечение.
Острый холецистопанкреатит. Причины возникновения, клиническая картина, методы лабораторных и инструментальных исследований. Лечение.
Холедохолитиаз и его осложнения. Гнойный холангит. Клиническая картина, диагностика и лечения.
Хирургические осложнения описторхоза печени и желчного пузыря. Патогенез, клиника, лечение.
Острый холецистит это воспаление желчного пузыря от катарального до флегмонозного и гангренозно-перфоративного.
В экстренной хирургии обычно не используют понятие «хронический холецистит», «обострение хронического холецитстита», даже если этот приступ у больного был далеко не первый. Это связано с тем, что в хирургии любой острый приступ холецистита рассматривается, как фаза деструктивного процесса, который может закончиться гнойным перитонитом. Термин «хронический калькулезный холецистит» используется практически только в одном случае, когда больной поступает на плановое оперативное лечение в «холодном» периоде заболевания.
Острый холецистит чаще всего является осложнением желчнокаменной болезни (острый калькулезном холецистит). Часто пусковым механизмом развития холецистита является нарушение оттока желчи из пузыря под воздействием камней, затем присоединяется инфекция. Камень может полностью перекрыть шейку желчного пузыря и полностью «отключить» желчный пузырь такой холецистит называется «обтурационный».
Гораздо реже острый холецистит может развиваться без желчных камней - в таком случае он называется острый бескаменный холецистит. Чаще всего такой холецистит развивается на фоне нарушения кровоснабжения желчного пузыря (атеросклероз или тромбоз а.cistici) у лиц пожилого возраста, причиной также может быть рефлюкс в желчный пузырь сока поджелудочной железы – ферментативный холецистит.
Классификация острого холецистита.
Неосложненный холецистит
1. Острый катаральный холецистит
2. Острый флегмонозный холецистит
3. Острый гангренозный холецистит
Осложненный холецистит
1. Перитонитом с перфорацией желчного пузыря.
2. Перитонитом без перфорации желчного пузыря (пропотной желчный перитонит).
3. Острый обтурационный холецистит (холецистит на фоне обтурации шейки желчного пузыря в области его шейки, т.е. на фоне «выключенного» желчного пузыря. Обычная причина камень вклинившийся камень в область шейки пузыря. При катаральном воспалении это приобретает характер водянки желчного пузыря, при гнойном процессе возникает эмпиема желчного пузыря, т.е. скопление гноя в выключенном желчном пузыре.
4. Острый холецисто-панкреатит
5. Острый холецистит с механической желтухой (холедохолитиаз, стриктуры большого дуоденального сосочка).
6. Гнойный холангит (распространение гнойного процесса из желчного пузыря на внепеченочные и внутрипеченочные желчные протоки)
7. Острый холецистит на фоне внутренних свищей (свищи между желчным пузырем и кишечником).
Клиническая картина.
Заболевание начинается остро по типу приступа печеночной колики (печеночная колика описана в методичке, посвященной ЖКБ), при присоединении инфекции развивается клиника воспалительного процесса, интоксикации, прогрессирующее заболевание приводит к местному и разлитому перитониту.
Боль возникает внезапно, больные становятся беспокойными, не находят себе места. Сами боли носят постоянный характер, по мере прогрессирования заболевания нарастают. Локализация болей - правое подреберье и эпигастральная область, наиболее сильные боли в проекции желчного пузыря (точка Кера). Характерна иррадиация болей: поясницу, под угол правой лопатки, в надключичную область справа, в правое плечо. Часто болевой приступ сопровождается тошнотой и повторной рвотой, не приносящей облегчения. Появляется субфибрильная температура, иногда присоединяется озноб. Последний признак может говорить о присоединении холестаза и распространении воспалительного процесса на желчные протоки.
При осмотре: язык обложен и сухой, живот болезненный в правом подреберье. Появление напряжения мышц передней брюшной стенки в правом подреберье (с.Керте) и симптомов раздражения брюшины (с.Щеткина-Блюмберга) говорит о деструктивном характере воспаления.
В ряде случаев (при обтурационном холецистите) можно прощупать увеличенный, напряженный и болезненный желчный пузырь.
Симптомы острого холецистита
Симптом Ортнера-Грекова – боли при поколачивании ребром ладони по правой реберной дуге.
Симптом Захарьина – боль при поколачивании ребром ладони в правом подреберье.
Симптом Мерфи – при надавливании на область желчного пузыря пальцами больного просят сделать глубокий вдох. При этом диафрагма движется вниз, а живот поднимается, дно желчного пузыря наталкивается на пальцы обследующего, возникают сильные боли и вздох прерывается.
В современных условиях симптом Мерфи можно проверить во время УЗ-исследования пузыря, вместо руки используется ультразвуковой датчик. Датчиком нужно надавить на переднюю брюшную стенку и заставить больного сделать вдох, на экране прибора видно, как пузырь приближается к датчику. В момент сближения аппарата с пузырем возникает сильная боль и больной прерывает вдох.
Симптом Мюсси-Георгиевского (френикус-симптом) – возникновение болезненных ощущений при надавливании в области грудино-ключично-сосцевидной мышцы, между ее ножками.
Симптом Кера- боль при надавливании пальцем в угол, образованный краем правой прямой мышцей живота и реберной дугой.
Болезненность при пальпации правого подреберья называют симптомом Образцова, но так как это напоминает другие симптомы, иногда этот признак называют симптом Кера-Образцева-Мерфи.
Болезненность при надавливании на мечевидный отросток называется феномен мечевидного отростка или симптом Лиховицкого.
Лабораторные исследования. Для острого холецистита характерна воспалительная реакция крови, в первую очередь это лейкоцитоз. При развитии перитонита лейкоцитоз становиться ярко выраженным - 15-20 109/л, увеличивается палочкоядерный сдвиг формулы до 10-15%. Тяжелые и запущенные формы перитонита, а также гнойный холангит сопровождаются сдвигом формулы «влево» с появлением юных форм и миелоцитов.
Другие показатели крови меняются при возникновении осложнений (см. ниже).
Инструментальные методы исследования.
Существует несколько способов инструментальной диагностики заболеваний желчных протоков, преимущественно это УЗИ и рентгенологические способы (ЭРХПГ, интраоперационная холангиография и послеоперационная фистулохолангиография). Метод компьютерной томографии для исследования желчных протоков используется редко. Подробно об этом написано в Методических указаниях посвященных ЖКБ и методам исследования желчных протоков. Надо отметить, что для диагностики ЖКБ и заболеваний, связанных с нарушением оттока желчи, обычно используют, как УЗИ так и рентген. методы, а вот для диагностики воспалительных изменений в желчном пузыре и окружающих тканях - только УЗИ.
При остром холецистите УЗ-картина следующая. Чаще всего острый холецистит возникает на фоне ЖКБ, поэтому в большинстве случаев косвенным признаком холецистита является наличие камней в желчном пузыре, либо желчного сладжа или гноя, которые определяются в виде взвешенных мелких частиц без акустической тени.
Часто острый холецистит возникает на фоне обструкции шейки желчного пузыря, такой холецистит называется – Обтурационный, на УЗИ его видно в виде увеличения в продольном (более 90-100 мм) и поперечном направлении (до 30 мм и более). Наконец прямыми УЗ-признаками деструктивного холецистита является: утолщение стенки пузыря (в норме 3 мм) до 5 мм и более, расслоение (удвоение) стенки, наличие полоски жидкости (выпот) рядом с желчным пузырем под печенью, признаки воспалительной инфильтрации окружающих тканей.
Тактика и лечение:
При поступлении больного с острым холециститом в дежурный хирургический стационар лечение холецистита сводится к 3 принципам:
1. Экстренная операция выполняется больным с признаками диффузного или разлитого перитонита, а также гнойного холангита. При явных признаках перитонита показана экстренная операция. Гнойный холангит также является показанием к операции, но для постановки этого диагноза требуется определенное время, при этом сам гнойный холангит встречается редко. В итоге основное показание к экстренной операции – холецистит, осложненный разлитым гнойным перитонитом.
2. Все остальные больные лечатся консервативно, но только в течение 24 часов. Назначаются спазмолитики, анальгетики, антибиотики, В/В инфузия растворов в объеме 1,5 литров. Если в течение этого периода клиника холецистита не купировалась, или симптомы заболевания нарастают – больному показана операция.
3. Если клиника холецистита купировалась, больной продолжает лечиться консервативно, при этом должен быть решен вопрос о плановом оперативном лечении. Наличие камней в желчном пузыре + перенесенный приступ печеночной колики или острого холецистита (тем более многократные приступы) являются абсолютным показанием для выполнения плановой холецистэктомии. Такая операция может быть выполнена без выписки больного из стационара, либо больной должен быть поставлен на очередь (лист ожидания).
Операция:
Наиболее оптимальным вариантом оперативного лечения (операция выбора) является – холецистэктомия. Выполнение этой операции радикально решает все вопросы. Во-первых, удаляется источник воспаления и интоксикации – флегмонозно- или гангренозно- измененный желчный пузырь. Во-вторых, удаляются все камни и в последующем новые камни не могут образоваться, так как в большинстве случаев они образуются только в желчном пузыре. Вся вновь образованная желчь по мере ее выработки в печени непрерывно перемещается по желчным протокам в ДПК. Если холецистэктомия выполнена в разумные сроки с момента возникновения ЖКБ, т.е. до того момента, когда возникнуть грубые морфологические изменения (фиброз, стриктуры, кисты) в желчных протоках и поджелудочной железе, то такой пациент чувствует себя в дальнейшем здоровым человеком и его ограничения в диете минимальные.
Холецистэктомия бывает двух видов – от шейки и от дна. Наиболее правильно выполнять операцию «от шейки».
Также выделяют различные доступы при выполнении операции. Несмотря на то что цель операции и ее объем остаются неизменными – холецистэктомия, уменьшение травматичности самого вмешательства значительно облегчает течение послеоперационного периода и снижает сроки реабилитации. Выделяют 3 основных доступа.
1. Традиционная лапаротомия, широкое рассечение тканей передней брюшной стенки – 15-18 см, по средней линии живота, либо косым доступом (по Кохеру, по Федорову) в правом подреберье.
2. Мини-доступ с использованием специального инструмента – «мини-ассистент». Доступ 4-5 см, через прямую мышцу живота, в проекции желчного пузыря.
3. Видеолапароскопическая холецистэктомия с использованием видеокамеры, лапароскопа, теле-монитора и специального электроинструментария. Операция производиться через 3 прокола на передней брюшной стенки.
Другим вариантом является операция – Холецистостомия. Это паллиативная малотравматичная операция. Она выполняется у пожилых, ослабленных больных, при наличии тяжелых сопутствующих заболеваний, когда продолжительная и травматичная операция представляет для больного значительный риск. Иными словами она избавляет больного от конкретного приступа острого холецистита, но не избавляет от подобных приступов в будущем.
Суть операции в следующем: в области дна желчного пузыря на коже выполняют небольшой разрез – 3-5 см. Через разрез выделяют дно желчного пузыря и в нем делают прокол скальпелем. Через прокол отсасывают гной, желчь, желчный сладж и камни, затем в просвет желчного пузыря устанавливают дренажную трубку. Трубку фиксируют к стенке пузыря двумя кисетными швами, само дно желчного пузыря подшивается к краям раны, а рана ушивается вокруг трубки. В послеоперационном периоде через трубку отходит гной, желчь, мелкие камни. Обычно этого бывает достаточно, что бы излечить больного даже от деструктивных форм холецистита. Помогает метод также при наличии у больного механической желтухи и гнойного холангита, при условии проходимости пузырного протока. Исключение составляют только гангренозные формы холецистита с признаками глубокого некротического распада стенок желчного пузыря.
Подобный объем вмешательства можно также выполнить пункционно, под контролем УЗИ, либо ляпароскопически.
ОСЛОЖНЕНИЯ ОСТРОГО ХОЛЕЦИСТИТА
Гангренозный холецистит с развитием перитонита в большинстве случаев является следствием прогрессирования флегмонозной стадии воспаления пузыря в гангренозную с развитием некроза и перфорацией его стенки. Кроме того встречается «Первичный гангренозный холецистит» на фоне атеросклероза и тромбоза пузырной артерии у лиц пожилого и старческого возраста.
При развитии перитонита на первое место выходят симптомы интоксикации с признаками местного или распространенного напряжения мышц передней брюшной стенки и симптомов раздражения брюшины (Щеткина-Блюмберга).
При перфорации пузыря быстро развиваются симптомы разлитого перитонита. Состояние больных тяжелое. Температура тела повышена. Тахикардия до 120 ударов в минуту и больше. Дыхание поверхностное, учащенное. Язык сухой. Живот вздут за счет пареза кишечника, правые его отделы не участвуют в акте дыхания. Перистальтика кишечника снижена или отсутствует. Симптомы раздражения брюшины положительны. В анализах: высокий лейкоцитоз сдвигом формулы влево, увеличение СОЭ, нарушение электролитного состава крови и кислотно-основного состояния, протеинурия и цилиндрурия. У людей пожилого и старческого возраста симптомы заболевания выражены неярко, что может затруднять диагностику.
Перитонит без перфорации желчного пузыря или «пропотной» перитонит является особенной формой развития перитонита, возникающих у некоторых больных с острым холециститом. Одной из причин его возникновения является рефлюкс сока поджелудочной железы через общую ампулу большого дуоденального сосочка в желчные протоки и пузырь с развитием ферментативного холецистита. Другой причиной являются морфологические особенности строения желчного пузыря: его тонкостенный характер, отсутствие подслизистого (самого прочного) слоя.
Клиническая картина острого холецистита в этом случае трансформируется в клиническую картину местного и разлитого желчного перитонита. Во время операции в брюшной полости находят большое количество мутного желтого выпота, а кишечник и другие органы брюшной полости окрашены в яркий желтый цвет. При осмотре желчный пузырь воспален, но какие-либо явные признаки некроза стенки пузыря отсутствуют. При этом видно, что с поверхности желчного пузыря в брюшную полость выделяется (пропотевает) мутная желчь, что и является причиной желчного перитонита.
Лечение заключается в экстренном выполнении холецистэктомии и лечении перитонита в соответствии с общепринятыми нормами: санация, дренировании брюшной полости. Подробно об этом написано в Методических указаниях «Перитонит».
Острый обтурационный холецистит является холециститом, протекающим на фоне обтурации шейки желчного пузыря камнем и продуктами воспаления. Иногда студенты причиной обтурационного холецистита называют обтурацию желчных протоков (холедоха), но это не правильно, так как в этом случае возникает другое осложнение – механическая желтуха. Обтурационный холецистит протекает без механической желтухи, суть его в другом – воспаление протекает в замкнутом пространстве, а именно в «отключенном» желчном пузыре.
Если в «отключенном» пузыре воспаление носит катаральный характер то у больного формируется «водянка желчного пузыря». Новая желчь в пузырь не поступает, а имеющиеся желчные пигменты постепенно всасываются, пузырь заполняется серозным выпотом. В итоге, когда во время операции выполняют пункцию желчного пузыря, из раздутого пузыря эвакуирую светлую белесоватую жидкость, по виду напоминающую молочную сыворотку, так называемую – «белую желчь».
Если в «отключенном» пузыре воспаление носит гнойный характер, формируется «эмпиема желчного пузыря» и пузырь заполняется гноем. При пункции из такого пузыря в большом количестве откачивают гной, иногда со зловонным запахом.
Клинически заболевание начинается остро, при миграции камня из шейки желчного пузыря обратно в просвет пузыря приступ может закончиться. Если этого не происходит воспалительные изменения прогрессируют. Клинически это похоже на клинику обычного холецистита, но имеются и особенности. Основной отличительной чертой обтурационного холецистита является значительное увеличение в размерах пузыря, в результате его можно легко прощупать через переднюю брюшную стенку в виде крупного грушеподобного напряженного и болезненного образования. Увеличенный в размерах (больше 10-11 см в длину) желчный пузырь можно увидеть на УЗИ, на УЗИ так же можно обнаружить «вколоченный» в шейку пузыря камень.
Остальные клинические признаки соответствуют обычному острому холециститу.
Тактика и методы лечения примерно такие же, как и при обычном холецистите. А именно: обтурационный холецистит сам по себе не является показанием к экстренной операции, экстренное вмешательство выполняют только при наличии перитонита. Если перитонита нет, то больного лечат консервативно. Но если на фоне анальгетиков, спазмолитиков, антибиотиков, инфузионной терапии больному в течение суток не стало лучше и желчный пузырь не сократился – выполняют срочную операцию.
Холецистопанкреатит. Одним из вариантов течения острого холецистита является сочетание его с явлениями острого панкреатита. Такое течение заболевания обусловлено наличием общей ампулы большого дуоденального сосочка, где происходит слияние общего желчного протока и главного (Вирсунгова) протока поджелудочной железы. Наличие камней в желчных протоков и стриктур большого дуоденального сосочка может приводит к одновременному развитию, как острого холецистита так и острого панкреатита. Заболевание начинается, как острый холецистит, но нарушение оттока панкреатического сока, либо рефлюкс желчи в поджелудочную железу приводит к развитию признаков панкреатита.
По мере развития панкреатита, клиническая картина меняется, появляются новые признаки, боли из правого подреберья распространяются на область эпигастрия, левое подреберье и приобретают опоясывающий характер. Боли иррадиируют в поясницу. Усиливается рвота, нарастают признаки интоксикации.
Объективно отмечаются боли в проекции поджелудочной железы (с.Керте), вздутие верхней половины живота (с. Сторожевой петли), боли в левом рёберно позвоночном углу (с.Мейо-Робсона), появление пятен цианоза на боковых стенках живота, около пупочной области и лице.
Может отмечаться субиктеричность кожных покровов, потемнение мочи и обесцвечивание кала за счет отека головки железы и возникновении на этом фоне явлений холестаза.
При лабораторном исследовании наличие панкреатита подтверждается увеличением содержания в крови амилазы, в моче – диастазы.
При ультразвуковом исследовании отмечается увеличение размеров поперечных размеров поджелудочной железы до 4-5 см, увеличение расстояния между задней стенкой желудка и передней поверхностью поджелудочной железы свыше 3 мм и достигающее 10 - 20 мм, что характеризует отек парапанкреатической клетчатки.
При отсутствии признаков панкреонекроза, лечение холецистопанкреатита такое же, как и при остром холецистите и зависит от изменений в стенке пузыря (лечение холецистита см.выше). Дополнительно требуется назначения препаратов снижающих секрецию поджелудочной железы: сандостатин, октреотид; дезинтоксикационная инфузионная терапия, назначение антибиотиков, анальгетиков и спазмолитиков.
Гнойный холангит – это распространение гнойного воспалительного процесса на внепеченочные желчные протоки: общий желчный проток, общий печеночный проток, на долевые, а затем и на внутрипеченочные протоки. При отсутствии лечения формируются одиночные или множественные абсцессы печени. Гнойный холангит, как осложнение острого холецистита встречается редко, но при его развитии состояние больного становиться тяжелым и может закончиться смертью.
Особенностью этого осложнения является то, что он практически никогда не развивается на фоне неизмененных желчных протоков. Т.е. для того, чтобы развился гнойный холангит должны быть камни холедоха, либо стриктуры желчных путей или большого дуоденального сосочка. На этом фоне в протоках возникает стаз желчи, затем присоединяется инфекция.
Для гнойного холангита характерна нарастающая желтуха, повышение температура тела до 39-400С и выше, боли в правом подреберье. Все эти признаки называются триада Шарко. Очень характерным признаком холангита являются потрясающие ознобы, с подъемами температуры 400 и выше, сменяющиеся чувством жара и проливными потами.
Состояние больного тяжелое, они вялые и заторможенные, пульс частый, АД снижено. При пальпации живота наряду с симптомами острого холецистита и болезненности в правом подреберье определяеттся увеличенная печень и селезенка (пальпаторно, перкуторно и на УЗИ).
Прогрессирование заболевания приводит к развитию абсцессов печени и печеночно-почечной недостаточности. Появляются признаки сепсиса и бактериально-токсического шока: высокая гипертермия сменяется гипотермией, нарастает желтуха, падение артериального давления, резкая тахикардия, тахипноэ, олигурия, спутанность сознания.
В крови определяется выраженный лейкоцитоз, сдвиг Л-формулы влево, резкое увеличение СОЭ, высокая билирубинемия за счет прямого и непрямого билирубина, высокая активность трансаминаз (АСТ, АЛТ) и щелочной фосфатазы. Нарастают азотистые шлаки крови (остаточный азот, мочевина, креатинин).
Гнойный холангит является показанием к экстренной операции.
Если холангит развился на фоне острого холецистита больному выполняют операцию холецистэктомии, но лечение самого гнойного холангита требует выполнения наружного дренирования желчных протоков (см. рис). Через культю пузырного протока или холедохотомическое отверстие в просвет холедоха устанавливают пластиковый дренаж. По дренажу оттекает гной и желчь, что приводит к исчезновению желтухи и купированию явлений желтухи. Сам дренаж может иметь Т-образную форму (дренирование по Керу), либо это обычная пластиковая трубка с дополнительным боковым отверстием на конце (дренирование по Вишневскому).
Другим методом лечения гнойного холангита является эндоскопическое назобилиарное дренирование холедоха. С помощью эндоскопического аппарата – фиброволокнистого дуоденоскопа больному осматривается ДПК, где находят большой дуоденальный сосочек. При наличии стриктуры сосочка, последнюю рассекают, из холедоха извлекают камни, а в сам просвет холедоха со стороны ДПК устанавливают тонкий трубчатый дренаж. После извлечения эндоскопа дренаж остается в желчных протоках и выводиться через ДПК-желудок-пищевод-нос, поэтому такой тип дренирования называется назобилиарным. Особенно этот метод показан тем больным, у которых желчный пузырь отсутствует (холецистэктомия была выполнена раньше).
Механическая желтуха. Осложненное течение острого калькулезного холецистита может проявиться появлением клиники механической желтухи, возникающей при обтурации желчных протоков конкрементами (холедохолитиаз) и наличии стриктуры большого дуоденального сосочка. Часто эти камни желчного протока и стриктура сочетаются.
При сочетании холецистита и механической желтухи признаки воспаления пузыря и перитонита возникают на фоне холестаза, что усугубляет состояние больного. Интенсивное окрашивание склер и кожных покровов в желтый цвет появляется через один день и более от начала острого приступа болей в правом подреберье, так же отмечается появление темной окраски мочи и обесцвеченного кала, кожного зуда, высокого уровня билирубина (200-300 мкмоль/л) в основном за счет прямого (коньюгированного) билирубина. Подробно об этих признаках написано в руководстве кафедры «Механическая желтуха».
Между тем такое сочетание патологии значительно усложняет выбор тактики и методов лечения больного. С одной стороны больной должен быть избавлен от источника воспаления – желчного пузыря, а с другой стороны тем или иным образом должна быть ликвидирована желчная гипертензия. Решение должно быть принято быстро, так как наличие инфекции и холестаза создает все условия для развития еще одного очень тяжелого осложнения – гнойного холангита.
studfiles.net
29 Осложнения острого холецистита:
Эмпиема: острое гнойное воспаление жёлчного пузыря
развивается чаще всего при флегмонозном холецистите
Присоединение инфекции на фоне сохраняющейся обтурации пузырного протока может привести к эмпиеме жёлчного пузыря.
Симптомы соответствуют картине внутрибрюшного абсцесса (лихорадка, напряжение мышц передней брюшной стенки, боль), выраженным лейкоцитозом и часто крайней степенью слабости.
Пальпация, перкуссия, аускультация позволяют обнаружить наличие жидкости в полостях тела, что подтверждается ультразвуковым и рентгенологическим. включая компьютерную томографию, исследованиями. Решающее значение имеет пункция с дальнейшей визуальной, микробиологической и цитологической оценкой полученной жидкости.
Перитонит:
Возникает оно в том случае, когда при остром воспалении стенка пузыря «расплавляется» перфорируется и инфицированная желчь попадает в брюшную полость. При этом развивается острое воспаление брюшины. Это осложнение требует немедленного оперативного вмешательства.
Клиника в первую очередь связана с клиникой острого холецистита-боли в правом подреберье, повышение температуры и т.д.
Уже подозрение на развитие перитонита является показанием для хирургов к срочной операции.
Нередко при остром холецистите наблюдается острый панкреатит, обычно в виде отечной формы его (отсюда распространенный термин «холецистопанкреатит»). Присоединение панкреатита изменяет клиническую картину болезни. Своевременное исследование мочи и крови на амилазу позволяет во многих случаях диагностировать эту сочетанную патологию.
30 Холедохолитиаз
Клиника:
-может длительное время протекать бессимптомно.
- При миграции конкрементов в наиболее узкие отделы общего печеночного и общего желчного протоков — его терминальный отдел и в ампулу большого сосочка двенадцатиперстной кишки — может возникнуть препятствие оттоку желчи в кишечник, что клинически проявляется обтурационной желтухой. Камень может изменить свое положение при возникшей желчной гипертензии. Это приведет к восстановлению оттока желчи до следующего обострения. Такие камни называют вентильными.
- При ущемлении конкремента в ампуле большого сосочка двенадцатиперстной кишки наряду с нарушением оттока желчи и обтурационной желтухой происходит нарушение оттока панкреатического сока, часто развивается острый или хронический билиарный панкреатит.
- Желтуха является основным клиническим признаком холедохолитиаза. Иногда она носит ремиттирующий характер(т.е. обострения сменяются ремиссиями) — при наличии так называемого вентильного камня терминального отдела общего желчного протока.
- При стойкой окклюзии камнем терминального отдела общего желчного протока возникает гипертензия в желчных путях. Клинически это проявляется тупыми болями в правом подреберье и желтухой.
- При дальнейшем повышении давления во внепеченочных желчных протоках просвет последних расширяется и конкремент как бы всплывает и перемещается в проксимальные отделы общего печеночного и общего желчного протоков, желтуха уменьшается и может вовсе исчезнуть на некоторое время.
- При закупорке камнями наиболее часто выявляется боль в животе, желтуха и температура с ознобом (триада Шарко).
- известна характерная триада холедохолитиаза Вилляра: печеночная колика, лихорадка, желтуха.
Диагностика:
Диагноз можно достаточно точно поставить клинически, но обычно для принятия решения о методах лечения требуется его подтверждение.
- Субъективные симптомы
- характерными изменениями показателей печеночной функции, указывающими на закупорку (подъем уровней сывороточного билирубина и щелочной фосфатазы).
- эндоскопическая ретроградная холангиопанкреатография (ЭРХП), чрескожная чреспеченочная холангиография (ЧЧХ), КТ и УЗИ.
- Внепеченочная закупорка практически всегда обнаруживается на удачной прямой холангиограмме, и камни, если они присутствуют, четко идентифицируются. Прямая холангиография, будь то ЭРХП или ЧЧХ, с небольшой, но определенной частотой бывает неудачной или осложняется сепсисом.
- УЗИ и КТ надежно выявляют расширение протоков как признак закупорки; однако достаточно часто при наличии камней, вызывающих закупорку, протоки могут быть не расширенными.
Лечение:
- интраоперационная холангиография
- холецистэктомия
- холедохотомия (вскрытие общего желчного протока)
- ревизия общего желчного протока, удаление камней, установка временного наружного дренажа общего желчного протока. Для профилактики или лечения инфекционных осложнений назначают антибиотики. Весьма эффективно удаление конкрементов эндоскопическим методом.
31 Холангит — острое или хроническое бактериальное воспаление внутри- и внепеченочных желчных путей.
По характеру морфологических изменений в стенках желчных протоков выделяют катаральный и гнойный холангит,
по клиническому течению — острый и хронический.
Клинически :
- внезапным повышением температуры тела до фебрильных цифр, - потрясающим ознобом,
- тяжестью и тупыми болями в правом подреберье, тошнотой и рвотой.
- При остром гнойном холангите боли имеют интенсивный характер, рано появляется желтуха, которая связана не только с затруднением оттока желчи, но и с поражением печеночной паренхимы.
- Потрясающие ознобы, высокая температура тела, учащение дыхания, тахикардия, повышение числа лейкоцитов характерны для синдрома системной реакции на воспаление — грозного предвестника возможной декомпенсации функции жизненно важных органов, развития полиорганной недостаточности, септического состояния, септического шока.
При указанных симптомах системной реакции на воспаление необходимы неотложные меры для того, чтобы не допустить дальнейшего развития осложнений.
- болезненность в правом подреберье, умеренно выраженную мышечную защиту (при гнойном холангите).
- Симптомы раздражения брюшины отсутствуют.
- У большинства больных можно прощупать нижний край увеличенной болезненной печени.
-При прогрессирующем бурном течении гнойного холангита образуются мелкие гнойники в стенках желчных протоков, в толще паренхимы печени и на ее поверхности, что приводит к образованию множественных холан-гиогенных абсцессов печени, абсцессов в поддиафрагмальном или подпече-ночном пространстве. Это свидетельствует о генерализации инфекции, т.е. сепсиса, и неблагоприятном прогнозе.
Хронический склерозирующий холангит —хроническое воспаление желчных путей, сопровождающееся утолщением и склерозам их стенок, которое приводит к обструкции внутрипеченочных желчных протоков.
Клинически заболевание проявляется безболевой обтурационной желтухой. Кожные покровы больных приобретают бронзово-желтую окраску. При консервативном лечении применяют стероидные гормоны, иммуноде-прессанты, антибиотики. При оперативном лечении, когда позволяют анатомические условия, накладывают билиодигестивные анастомозы, в отдельных случаях производят трансплантацию печени. Результаты как оперативного, так и консервативного лечения неудовлетворительные.
Диагностика холангита
- Заподозрить холангит удается на основании характерной триады Шарко;
- Биохимические пробыкосвенно свидетельствуют о холестазе; при холангите отмечается увеличение уровня билирубина, щелочной фосфатазы, трансаминаз, a-амилазы.
- Для выявления возбудителей холангита проводится фракционное дуоденальное зондированиес бактериологическим посевом желчи
- УЗИ брюшной полостиипечени, ультрасонография желчных путей, КТ
- эндоскопической ретроградной панкреатохолангиографии, магнитно-резонансной панкреатохолангиографии (МРПХГ),чрескожной чреспечёночной холангиографии.
Дифференциальная диагностика холангита необходима с ЖКБ, некалькулезным холециститом, вирусным гепатитом, первичным билиарным циррозом,эмпиемой плевры, правостороннейпневмонией.
Лечение холангита
Консервативное:
обеспечении функционального покоя (постельного режима, голода), назначении спазмолитических,
противовоспалительных,
антибактериальных,
противопаразитарных средств,
инфузионной терапии,
гепатопротекторов.
Этиотропное лечение холангита проводится с учетом обнаруженных возбудителей: при бактериальной флоре обычно применяются цефалоспорины в комбинации с аминогликазидами и метронидазолом; при выявлении глист или простейших - противопаразитарные средства. При выраженной интоксикации показано проведение плазмафереза.
В период ремиссии холангита широко используется физиотерапевтическое лечение: индуктотермия,УВЧ,микроволновая терапия,электорофорез, диатермия,грязевые аппликации,озокеритотерапия,парафинотерапия,хлоридно-натриевые ванны.
Хирургическое:
С целью декомпрессии желчных протоков могут проводиться зндоскопическая папилосфинктеротомия,
экстракция конкрементов желчных протоков,
эндоскопическое стентирование холедоха,
чрескожное транспеченочное дренированиежелчных протоков,
наружное дренированиежелчных протоков.
32 ЖКБ
Обтурационная, механическая или подпеченочная, желтуха развивается в результате частичной или полной непроходимости желчевыводящих путей, нарушения пассажа желчи в кишечник.
Обтурационная желтуха чаще обусловлена холедохолитиазом, стриктурой протоков, стенозом большого сосочка двенадцатиперстной кишки, опухолью головки поджелудочной железы и желчевыводящих путей.
Селезенка при обтурационной желтухе не увеличена, не пальпируется, периферические лимфатические узлы также не увеличены. Испражнения имеют светлую окраску, а при полной непроходимости желчных путей (чаще вызванной опухолью) — ахолич-ные. Моча приобретает темную окраску цвета пива.
В анализах крови отмечают увеличение СОЭ, лейкоцитоз (при остром холецистите в сочетании с холедохолитиазом). Концентрация прямого и непрямого билирубина в крови резко повышена.
При холедохолитиазе, особенно при так называемых вентильных конкрементах, билирубинемия имеет ремиттирующий характер, билирубинурия и уробилинурия — перемежающийся.
При опухолях, вызывающих полную непроходимость желчевыводящих путей, уробилинурия отсутствует при сохраненной билирубинурии.
Уровень холестерина в крови повышен, концентрация сывороточного железа в норме или даже несколько снижена.
Трансаминазы крови умеренно увеличены, а при длительной желтухе могут возрастать.
Значительно повышается уровень щелочной фосфатазы, особенно при желтухах опухолевой природы.
Фруктозобисфосфат-альдолаза повышена незначительно, концентрация протромбина в крови снижена.
Холедохотомия с дренированием протока показана при желтухе, вызванной холедохолитиазом. При забытых конкрементах в холедохе чаще прибегают к их эндоскопическому ретроградному удалению. Используют также экстракцию конкрементов через Т-образный дренаж с помощью петли Дор-миа, промывание протока через дренаж растворами желчных кислот, гепарина и др.
studfiles.net
Осложнения острого холецистита
К осложнениям можно отнести: холангит, спайки, перфорация, эмфизематозный холецистит, хронизация процесса, эмпиема желчного пузыря, сепсис и другие патологические состояния.
Холангит как осложнение острого процесса развивается достаточно часто. В этом случае острый воспалительный процесс из желчного пузыря переходит на желчные протоки.
Спайки желчного пузыря с близлежащими к нему органами (кишечник, печень и др.) возникают при длительном течении процесса и в дальнейшем могут вызывать боль в животе различной локализации. Перфорация желчного пузыря может быть локальной, тогда чаще всего возникает абсцесс. Если перфорация произошла в свободную брюшную полость, то это приведет к развитию острого перитонита. При перфорации в соседние органы, такие как, например, кишечник и желудок, они будут также задействованы в воспалительном процессе, а при проникновении большого камня из желчного пузыря в кишечник возможно развитие кишечной непроходимости вследствие его обструкции.
Такое состояние как эмфизематозный холецистит развивается при действии на ткани желчного пузыря метаболитов газообразующих бактерий (например, клостридий) в просвете пузыря.
Эмпиема желчного пузыря является острым гнойным воспалением в желчном пузыре и развивается чаще всего при флегмонозном холецистите. Сепсис может развиться при поступлении микроорганизмов в сосудистое русло и распространение их с током крови.
Хронизация процесса возникает в большинстве случаев и требует периодического наблюдения за пациентом. Осложнения острого холецистита необходимо своевременно распознать и начать немедленное лечение.
Перфорация. Локальная перфорация приводит к развитию околопузырного абсцесса; перфорация в свободную брюшную полость приводит к летальности до 25%; возможна перфорация в смежный орган (двенадцатиперстную, тощую, ободочную кишку или желудок). Миграция в просвет кишечника большого камня может вызвать его обструкцию (желчнокаменная непроходимость).
Эмфизематозный холецистит развивается под воздействием метаболитов газообразующих бактерий (клостридий) в просвете и стенке желчного пузыря.
Постхолецист-эктомический синдром - боль в животе, сохраняющаяся после холецистэктомии. Причиной являетя первоначально неверный или неполный диагноз. Боль обычно бывает вызвана основной патологией (например, патология поджелудочной железы, камни общего желчного протока).
При остром холецистите возможно развитие разнообразных осложнений. Здесь приведены только наиболее часто встречающиеся. Внутрипеченочный холангит, в ряде случаев сопутствующий холециститу, будет описан отдельно, в самостоятельном разделе, посвященном этому заболеванию.
Эмпиема желчного пузыря может явиться одним из осложнений острого флегмонозного холецистита, обычно развивающегося на фоне предшествующих изменений в стенках желчного пузыря, которые в результате ранее перенесенного холецистита стали ригидными, утолщенными и утратили обычную сократительную способность.
Содержимое пузыря приобретает гнойный характер, иногда с неприятным и даже зловонным запахом. В стенке пузыря могут быть обнаружены отдельные изъязвления, а по ходам Люшка часто возникают инфильтраты и гнойники. Многочисленные сращения вокруг пузыря нередко предохраняют больного от прободения пузыря в брюшную полость, предотвращая развитие желчного перитонита.
Дело ограничивается осумкованными перихолецистическими гнойниками, возникающими в результате прикрытых перфораций пузыря в местах образовавшихся язв. Возможно прободение в кишечник с опорожнением в его просвет гнойного содержимого и вхождение в пузырь воздуха — возникновение так называемого пневмохолецистита. Мы наблюдали пневмохолецистит у одного больного. А. Д. Очкин в своей монографии также описывает аналогичный случай.
Панкреонекроз и панкреатиты
Панкреонекроз и панкреатиты представляют собой другое весьма грозное осложнение острого холецистита. В этих случаях, очевидно, инфицированная желчь является активатором трипсина, а, быть может, вазомоторные нарушения поджелудочной железы или же непосредственный переход на нее той же инфекции приводят к самоперевариванию этого органа с развитием бурной картины жирового панкреонекроза. Тогда состояние больного, иногда уже стоявшего, казалось бы, на пути выздоровления, внезапно ухудшается: возникает приступ жестоких болей в эпигастральной области слева от срединной линии или в левом подреберье с иррадиацией в спину, в левую лопатку, левое плечо или в левую подключичную ямку.
studfiles.net
Другие похожие работы, которые могут вас заинтересовать.вшм> | |||
| 6250. | Лекция | Осложнения острого аппендицита | 15.36 KB |
| Осложнения со стороны операционной раны: Инфильтрат передней операционной раны Нагноение раны Кровотечение из раны брюшной стенки Гематома в ране... | |||
| 14566. | Лекция | ОСЛОЖНЕНИЯ ОСТРОГО АППЕНДИЦИТА | 11.81 KB |
| Перфорация развивается обычно на 23 день от начала приступа при деструктивных формах аппендицита характеризуется внезапным усилением боли появлением выраженных перитонеальных симптомов картиной местного перитонита нарастанием лейкоцитоза. В некоторых случаях при наличии нерезких болей в раннем периоде момент перфорации указывается больными как начало заболевания. Летальность при перфорации по Кузину достигает 9. Развивается на 34 день после начала приступа иногда как следствие перфорации. | |||
| 14371. | Реферат | Синдром острого живота | 28.77 KB |
| Синдром острого живота при острых инфекционных заболеваниях. Догоспитальная помощь при хирургических заболеваниях органов брюшной полости Вывод Использованная Литература: Введение Обсуждение проблемы тактики и стратегии поведения врача при наличии у пациента острой абдоминальной боли ОАБ не вызывает сомнения. При этом в 40 случаев при поступлении обнаруживается синдром острого живота СОЖ. Каждый врач должен иметь четкие аргументированные ответы на вопросы: какая последовательность действий при наличии у пациента с синдромом острого... | |||
| 6247. | Лекция | Особенности течения острого аппендицита у детей, беременных, стариков | 11.73 KB |
| Прерывание беременности и гибель плода встречается при аппендиците беременных в 46 случаев. Ряд признаков присущих острому аппендициту боли в животе рвота лейкоцитоз наблюдается при обычном течении беременности затрудняя его диагностику. Клиническое течение острого аппендицита в первой половине беременности почти не отличается от его течения вне беременности. Трудности в диагностике возрастает с увеличением срока беременности: Увеличенная матка закрывает для обследования большую часть живота. | |||
| 20320. | Дипломная | БИОХИМИЧЕСКИЕ ПОКАЗАТЕЛИ КРОВИ И МОЧИ В ДИАГНОСТИКЕ ОСТРОГО И ХРОНИЧЕСКОГО ПИЕЛОНЕФРИТА | 96.48 KB |
| Цель работы: определить биохимические показатели крови и мочи используемые в диагностике острого и хронического пиелонефрита а также рассмотреть изменения этих показателей при данных заболеваниях и в ходе лечения. Применяли следующие методы: биуретовая реакция; определение мочевины с диацетилмонооксимом; метод Поппера основанный на реакции Яффе;... | |||
| 6252. | Лекция | Осложнения грыж живота | 13.99 KB |
| Патогенез эластического ущемления: Интенсивное сокращение мышц брюшного пресса → Растяжение грыжевых ворот → Вдавливание содержимого в грыжевой мешок или вхождение еще одной петли кишки → Уменьшение внутрибрюшного давления → Сужение грыжевого кольца → Ущемление выпавшей части кишки → Болевой спазм → Расстройство кровообращения иннервации → Ишемия кишки → Некроз кишки Патогенез калового ущемления: Нарушение перистальтики кишки или функции органа → Капростаз обтурация → Увеличение объема грыжевого содержимого → Сдавление грыжевого... | |||
| 20221. | Курсовая | Роль фельдшера в диагностике острого тромбофлебита вен голени и неотложная помощь на догоспитальном этапе | 1000.34 KB |
| Обзор литературы по диагностике острого тромбофлебита вен голени лечению и профилактике. Этиология и патогенез варикозного расширения вен нижних конечностей. Факторы влияющие на развитие острого тромбофлебита вен голени нижних конечностей. Механизмы возникновения и развития острого тромбофлебита глубоких вен нижних конечностей. | |||
| 14544. | Лекция | Осложнения язвенной болезни желудка и ДПК | 11.56 KB |
| Осложнения язвенной болезни желудка и ДПК Хирургическому лечению подлежат в основном осложнения язвенной болезни: перфорация кровотечение пенетрация перерождение в рак и рубцовая деформация желудка чаще всего в виде стеноза привратника. Осложнения наблюдаются примерно у 30 всех больных ЯБ. К абсолютным показаниям относятся перфорация раковое перерождение и стеноз привратника. Анатомо физиологические сведения В желудке различают 3 отдела: I кардиальный прилегающий к пищеводу с дном 2 тело средний отдел... | |||
| 2609. | Лекция | Учение о химиотерапии. Антибиотики. Осложнения антибиотикотерапии | 22.08 KB |
| История открытия антибиотиков. Классификация антибиотиков и механизм действия на микробы. Современное определение антибиотиков дал Новашин директор института антибиотиков. История открытия антибиотиков Основоположником химиотерапии является немецкий химик П. | |||
| 6249. | Лекция | Осложнения ЯБ: стеноз, пенетрация, малигнизация. Хирургическая тактика | 13.17 KB |
| Хронические, рецидивирующие язвы, не поддающиеся повторным курсам консервативной терапии. Язвы с повторными кровотечениями в анамнезе. Коллезные и пенетрирующие язвы желудка, не рубцирующщиеся при консервативном лечении в течении 6 месяцев | |||
refleader.ru
Осложнения острого холецистита: классификация и лечение
Симптомы острого холецистита не проявляют себя продолжительное время. Человек чувствует себя здоровым и жалобы не предъявляет. Жизнедеятельность микроорганизмов становится причиной воспаления стенок желчного пузыря. При холецистите – это основное проявление. Воспаление острое. Отсутствие лечения усугубляет процесс. Осложнённые последствия возникают вследствие отсутствия надлежащего лечения, его позднего обнаружения. Осложнение острого холецистита самостоятельно не диагностируется. Нужна квалифицированная медицинская диагностика.
Причины осложнений
Последствия острого и хронического холецистита многочисленны. Могут являться предпосылками сопутствующих осложнённых заболеваний. Возникновение осложнений может быть вызвано:
- Инфицирование желчного пузыря;
- Заражение тканей желчетворного органа продуктами жизнедеятельности вредных микроорганизмов;
- Воспаление в области брюшины, образование свища;
- Воспаление поджелудочной железы.
Стадию острого холецистита необходимо вовремя диагностировать, не позволить ей перерасти в хроническую стадию. Обследование проводит врач. Осложнения способны протекать стремительно. При остром холецистите отсутствие действий больного по предотвращению заболевания приводит к нежелательным последствиям. При хроническом холецистите несоблюдение диеты провоцирует возникновение перечисленных симптомов. Возможен паразитарный холецистит.
Последствия заболевания
Классификация возможных последствий:
- Эмпиема желчного пузыря. Больной чувствует неприятные ощущения в желчном пузыре. Это воспаление сопровождается выделением гноя. Гнойное содержимое скапливается в большем количестве. Желчные протоки могут быть закупорены. Камень не движется. Ситуация ухудшается. Больной чувствует лихорадку по всему телу. Мышцы передней стенки брюшины постоянно напряжены. Присутствуют сильные боли.
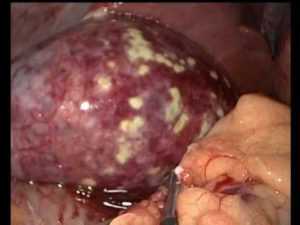
Эмпиема патологического органа
- Перфорация желчного пузыря. Калькулёзный холецистит выступает как причина осложнения. Отмирание ткани стенки желчного пузыря провоцирует его перфорацию. Тяжёлый случай – проникновение содержимого желчного пузыря в брюшную полость. Стенка желчного пузыря ослабевает. Формируются спаечные наросты с органами, которые располагаются рядом. Может проявиться абсцесс. Симптомы: рвота, чувство тошноты, боль в правой верхней части живота. Развитие стремительное.
- Околопузырный абсцесс. Гнойное содержимое скапливается в пузыре и клетках тканей, которые расположены рядом с ним. Состояние тяжёлое. Больной чувствует озноб, повышается потливость, возникает слабость в теле. С правой стороны рёбер больной ощущает острую боль, которую сложно терпеть. Желчный пузырь увеличен. Чувствуется при пальпации. Симптом различим пациентом.
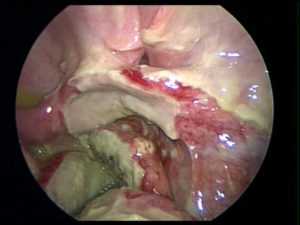
- Гнойный разлитой перитонит. Накопление гноя формирует абсцесс. Один гнойный нарост – причина срочной госпитализации. При прорыве абсцесса гной проникает в брюшную полость. Самочувствие больного резко ухудшается. Преобладающим проявлением становится боль в области передней брюшной стенки. Черты болезненного участка размыты. Возникают проблемы с походом в туалет. Кожа становится сухой. Заболевание быстро прогрессирует.
Перитонит гнойного типа
- Панкреатит. Воспалительные процессы перетекают на поджелудочную железу. Способствует этому кровоток. Боль носит опоясывающий характер. Границы ощущения размыты. Первые болевые ощущения могут возникать в левой стороне под рёбрами. Состав крови изменяется. Больного тошнит, наступает рвота, слабость распространяется по организму. Возможный результат – срочная госпитализация.
- Гангрена желчного пузыря. Сложнейшее и тяжёлое последствие. Диагностируется редко. В практике медицинских работников имеет место. Болезненные ощущения становится невыносимыми из-за отмирания клеток тканей. Повышается температура. Болезнь протекает остро и скоротечно. Пациент может потерять сознание. Осложнение способно вызывать смерть.
- Желтуха. Из-за отсутствия движения желчи в протоках содержимое пузыря не проникает в полость кишечника. Повышен уровень билирубина в крови. Кожные покровы и слизистые оболочки приобретают жёлтый оттенок. Кожа чешется.
- Желчный свищ. Желчь по протокам вытекает в другие органы. Образуются каналы. Они долго не зарастают. Снижается аппетит. Больной теряет в весе. Может тошнить и рвать. При ранениях кровь долго не останавливается. Возникают трофические кожные проявления. Болевой порог повышен.
- Холангит. Протоки, находящиеся вне печени, воспаляются. Это осложнение острого холецистита характеризуется лихорадочным ознобом, изменением цвета кожных покровов, с правой стороны под рёбрами ощущается боль. Наблюдается дисфункция кишечника.
Диагностика
При появлении любого симптома следует обратиться к врачу. Он назначит диагностическое обследование. Современные методы диагностики позволяют вовремя обнаружить воспаление и дефекты. На современном уровне развития научного знания классификация делит холецистит на виды: катаральный, флегмонозный и гангренозный. Все виды требуют различного рода медикаментозного вмешательства.
Врач соберёт полный анамнез пациента, уделяя особое внимание моменту обнаружения первых симптомов холецистита. Пальпация брюшины поможет врачу в установлении величины органов. Непременно назначается УЗИ органов брюшной полости. Больной пройдет компьютерную томографию. Назначается развёрнутый анализ крови, который покажет её биохимический состав. Моча больного подвергнется тщательному анализу. Кал исследуется на присутствие паразитов.
Лечение
Все осложнения должны быть пролечены. Желчнокаменный холецистит относится к хронической форме болезни. Идеальны для этого условия стационара. Лечение проводит компетентный врач. Форма медикаментозного вмешательства определена доктором. Назначается курс антибиотиков. Способствует уничтожению патогенной микрофлоры. Микроорганизмы наносят серьёзный урон желчному пузырю. Предотвращает инфицирование самой желчи. Спазмолитики помогут уменьшить боль. Способствуют расширению желчных протоков. Если в организме скопилось большое количество токсинов, проводят терапию, направленную на их выведение.
Следующий этап лечения – нехирургический. Консервативная терапия состоит в ограничении потребления категории продуктов. Показана диета. Исключается еда, оказывающая какое-либо раздражение. Чтобы не наступил запор, рекомендуют ограничить потребление продуктов, богатых клетчаткой. Неосложнённый вид холецистита поддаётся быстрому излечению.
При тяжёлом и остром течении осложнений врачи предполагают вмешательство хирургическим путём. Хирургический метод разрешения болезни в некоторых случаях является единственно правильным. Если осложнения принимают хронический характер, показана госпитализация и вмешательство хирурга. После проведения операции возможно появление осложнений иного рода. Их интенсивность и скорость заживления пропорциональна возрасту пациента. Наличие сопутствующих заболеваний ухудшает состояние. Интенсивно развиваться и перетекать в осложнение могут несложные раны. Особое место в медицине занимает работа с пожилыми пациентами. Хирургия показана им после тщательного обследования и оценки рисков.
Недопустимо самостоятельное лечение любых проявлений заболеваний. Медикаментозные средства имеют побочный эффект. Больной не учитывает это при самостоятельном комбинировании препаратов. Соблюдение рекомендаций врача должно быть строгим. Изменение частоты приёма или концентрации лекарств самостоятельно не может быть произведено! При облегчении состояния приём медикаментов продолжается до полного выздоровления.
gastrotract.ru