14. Строение и функции кровеносных сосудов. Функции сосудов
Функции сосудов
23.11.2015
Функции кровеносных сосудов состоят в поддержании постоянного и непрерывного движения крови (оттока крови от сердца и возвращении ее к нему), распределения крови между разными органами и тканями и обеспечении их кровью в соответствии с их потребностями. Различные кровеносные сосуды выполняют неодинаковые функции,ОС зависит от строения сосудов и их локализации по отношению к сердцу. По функциям выделяют амортизирующие сосуды, сосуды сопротивления, или резистивные, сфинктерных сосуды, обменные, емкостные и шунтирующие сосуды.Амортизирующие сосуды – это сосуды эластичного типа – аорта легочная артерия. Благодаря хорошо выраженным упругим свойствам их стенки они сглаживают, амортизируют резкие колебания давления в артериальной системе при каждом выбросе сердцем крови и поддерживают непрерывный поток крови от аорты по всем сосудам.Сосуды сопротивления (резистивные сосуды) – это преимущественно артерии мышечного типа – мелкие артерии и артериолы, которые оказывают наибольшее сопротивление движению крови. Сужаясь или расширяясь за счет сокращения или расслабления гладкой мускулатуры стенки, они меняют свое сопротивление и таким образом осуществляют перераспределение крови между органами и тканями. Конечно сопротивление движению крови поступают и другие кровеносные сосуды – магистральные артерии, капилляры, венулы и вены различного калибра. Но наибольший вклад в общий сосудистого сопротивления (почти 50%) создают конечные артерии и артериолы, почему их и назвали резистивными. Это прекапиллярные сосуды сопротивления. Капилляры тоже добавляют свою долю в общий сопротивления, тогда как сопротивление посткапиллярных сосудов – венул и вен очень незначительный – всего 6-7%.Сосудисто-сфинктера – это участки артериол в месте отхождения от них капилляров, где находятся последние в артериальном русле гладенькомьзови клетки (всего 1-3), которые образуют сфинктер-образное кольцо. При их сокращении кольцо сжимается, и в капилляр перестает поступать кровь. Таким образом сосуды-сфинктеры регулируют количество открытых капилляров и их поверхность.К обменных сосудов относятся сосуды, стенка которых лишена медиа и почти полностью адвентиции, благодаря чему через него может происходить обмен веществами между кровью и окружающими тканями. Это кровеносные капилляры и венулы, которые также не имеют гладенькомьзових клеток.Емкостные, или аккумулирующие, сосуды. Этот тип сосудов включая мелкие, средние и крупные вены, их диаметр значительно больше, чем в соответствующих артерий, а кроме того, в зависимости от уровня давления в них они могут менять профиль поперечного сечения и, соответственно, свою емкость. Благодаря этому вены могут содержать довольно значительные объемы крови. Так, в условиях покоя организма в венах содержится более 70% общего объема крови, в артериях – 15 и в капиллярах – до 10% крови (табл.4.1.). Емкостного функцию выполняют также кровяные депо, которые, по сути , являются видоизмененными венами (см. ниже).Шунтирующие сосуды, или артерио-венозные анастомозы – это довольно мелкие сосуды диаметром от 20 до 500 мкм с хорошо развитым мышечным слоем, которые соединяют артериолы с венулами. их функция заключается в шунтировании, опрокидывании артериальной крови в венозное русло в обход капилляров или поддержании обходного (коллатерального) кровотока в области ткани, где одна из сосудов была заблокирована тромбом или травмой. Они присутствуют в тех тканях, где по тем или иным причинам возникает необходимость прекратить движение крови через капилляры, не останавливая кровотока в данной области сосудистого русла. Например, в коже на холоде артерио-венозные анастомозы открываются, и кровь переходит из артерий в вены, не попадая в ближе к поверхности расположены капилляры, уменьшает потери тепла организмом. При необходимости отдать избыток тепла анастомозы, наоборот, закрываются, и тогда кровь течет через капилляры, идет теплоотдача, кожа приобретает розовый цвет.Например, такиеорганы, как селезенка, печень, легкие и кожа, несмотря на относительно небольшую массу, вместе вмещает почти половину всей крови организма и могут вытолкнуть от 40 до 75% удерживаемой в своих венах крови. В то же время в сосудах скелетных мышц и подкожной жировой ткани, масса которых достигает половины массы тела, содержится лишь четверть всей крови организма, и мобилизовать, то есть в случае необходимости эти ткани могут выбросить в кровеносное русло не более 5% удерживаемой крови . У человека кровяные депо менее развиты, но у большинства животных они могут содержать до 50% крови и при необходимости выбрасывать в сосудистое русло 25-30% всей крови организма.Механизм депонирование крови во всех кровяных депо в принципе одинаков: тонкостенные мелкие сосуды – синусы, венулы или вены – легко растягиваются повышенным давлением и вмещает довольно значительные объемы крови. При этом сфинктера на выходе сосудов из органа, сокращаясь, частично или полностью перекрывают вены и обеспечивают содержание в органе депонированной крови. В случае необходимости (физическая нагрузка, эмоциональное напряжение, стресс) возбуждения симпатической нервной системы приводит к сужению депонированных сосудов, расслабление сфинктеров и выхода крови в сосудистое русло.Селезенка. При массе, не превышает 1% массы тела человека, она удерживает около 15% всей крови и способна выбрасывать в системный кровоток до 75% депонированной крови. Кровь попадает в селезенки по одноименной артерии, расходится по ее капиллярах, а из них поступает в венозных синусов – тонкостенных образований, легко растягиваются и наполняются кровью. На границе между синусами и венулами находятся сфинктеры, которые при сокращении почти полностью перекрывают выход из синуса. Остается лишь узкая щель, сквозь которую постепенно профильтровывается плазма, а форменные элементы крови задерживаются. Капилляры, синусы и венулы селезенки не имеют мышечных клеток и способны к активному сокращению. Во время мобилизации депонированной крови под влиянием симпатической нервной системы раскрываются сфинктера и сокращаются гладкие мышцы соединительнотканной капсулы и трабекул, которые образуют каркас селезенки. В результате происходит быстрое изгнание обогащенной эритроцитами крови в венозное русло.Печень также является важным депо крови. В ее сосудах, преимущественно воротной и печеночных венах и синусоида, содержится в20% всей крови. Однако она не исключается из кровообращения, как это имеет место в селезенке, а постоянно, хоть и медленно, течет через печень. Скорость обновления крови в печени и процессы депонирования и мобилизации крови зависят от соотношения скоростей притока крови к печени и ее оттока. Последнее регулируется сфинктерами в печеночных венах. Адреналин и симпатические нервы раскрывают эти сфинктеры и сужают внутрипеченочные сосуды, что приводит к быстрому выбросу почти половины депонированной в печени крови. Гистамин, наоборот, сужает сфинктера и расширяет венозные сосуды печени, тем самым увеличивая объем депонированной крови в ней.Легкие В легких содержится около 10% всей крови организма, причем распределяется она не только в венах, но также и в артериях, стенка которых значительно тоньше и способна больше растягиваться, чем в артериях большого круга. Мобилизация депонированной в легких крови происходит при физической нагрузке, гипоксии, но чаще всего это имеет место при ортостазе: переход человека из горизонтального положения в вертикальное головой вверх приводит к уменьшению объема крови в легких почти на 30%. При этом происходит выброс дополнительного объема крови в сосуды большого круга кровообращения. Когда человек ложится, кровенаполнение легких увеличивается, а объем циркулирующей крови соответственно уменьшается.Кожа. Вены и капилляры кожи у человека могут содержать до 1 л крови. Депонирование крови кожей осуществляется не столько ради уменьшения объема циркулирующей крови, сколько для обеспечения терморегуляции. На холоде, когда возникает потребность уменьшить теплоотдачу, пре- и посткапиллярные сфинктера закрываются, а расположенные глубже в подкожной клетчатке артериовенозные анастомозы открываются и через них поддерживается кровообращение. Депонированные в капиллярах и венулах поверхностных слоев кожи кровь исключается из кровообращения и играет роль теплоизоляции. При необходимости отдать лишнее тепло кровоток в капиллярах кожи возрастает, но теперь кровь не депонируется, а быстро проходит сквозь капилляры в вены, отдает через поверхность тела свое тепло и возвращается к сердцу.
moyaosvita.com.ua
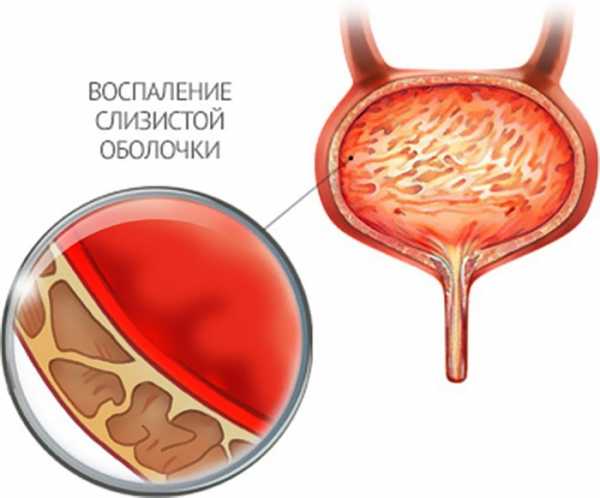
причины, виды, лечение и профилактика, функции сосудов
В человеческом теле не найти ни единого органа, который не зависел бы от общего кровообращения и лимфообращения организма. Человеческие сосуды в совокупности представляют из себя некий трубопровод, по которому циркулирует кровь, подчиняясь командам спинного и головного мозга и управляясь указаниями, поступающими от иммунной системы. Сосудистые заболевания никогда не проявляются в виде отдельной патологии – они всегда имеют самую прямую связь с общими сбоями в организме.
Функции сосудов
Главная функция, выполняемая сетью сосудов всего организма человека – это транспортировать продукты метаболизма из верхней части тела в нижнюю и обратно.
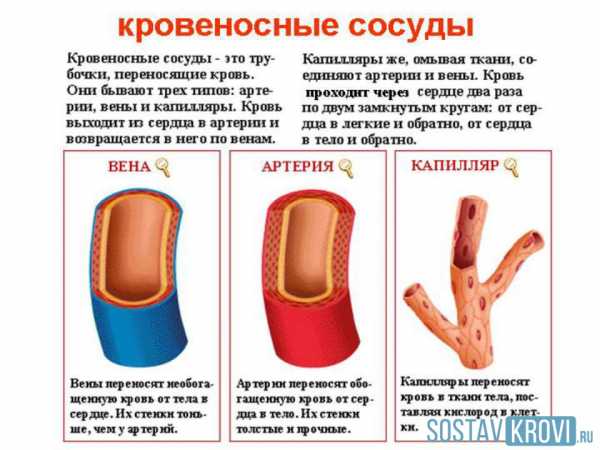
Артерии переносят к органам и тканям необходимые питательные элементы, а также кислород, без которого невозможна полноценная работа клеток. Артериальная кровь обогащена кислородом и имеет ярко-красный цвет, именно поэтому артерии тоже выглядят красными.
 Функции кровеносных сосудов
Функции кровеносных сосудовВенозные сосуды доставляют в печень и сердце углекислый газ, вредные вещества и переработанную кровь. В отличие от артериальной, венозная кровь не содержит кислорода вовсе, поэтому она гораздо темнее, а сами вены при этом имеют голубоватый окрас.
Единственным исключением в вышеописанной системе являются легочные сосуды: в этом случае артерия отправляет венозную кровь в легкие, дабы заменить углекислый газ кислородом, венозные же сосуды переправляют обогащенную кислородом кровь в левое предсердие.
Диаметр сосудов имеет свойство увеличиваться от периферии к центру. Наибольший из сосудов — аорта, имеет 25 мм в диаметре, размеры же самых маленьких капилляров могут составлять до 8 мкм. Наиболее мелкие капилляры при этом подходят к клеткам. На них возложена важнейшая функция – забирать шлаки, пропуская через себя питательные субстанции вместе с кислородом. К примеру, почечные капилляры выводят лишние для организма вещества, удерживая в крови те, что ему необходимы.
При заболеваниях сосудов самым первым страдает капиллярный кровоток – в этом случае проблемы с получением кислорода провоцируют возникновение состояния гипоксии. Без надлежащего своевременного лечения такие клетки погибают по причине кислородного голодания.
Разновидности болезней
Сосудистые заболевания делятся на два вида:
- Болезни, поражающие периферические сосуды – к ним причисляются заболевания сосудов конечностей, а также брюшной полости.
- Заболевания центральных сосудов – шеи, головы, аорты и т.п.
Данные сосудистые болезни способны провоцировать:
- Появление спазмов,а также резких расширений/сужений просветов.
- Непроходимость.
- Нарушения в строении стенки.
Такие патологии сосудов могут как протекать в острой форме, так и не беспокоить многие годы, формируясь постепенно.
 Нормальный кровоток и при спазме
Нормальный кровоток и при спазмеПричины
Причины сосудистых заболеваний:
- Инфекционные воспаления (тромбофлебит, артериит и т.п.).
- Пороки развития, врожденные патологии в организме.
- Тромбоз.
- Снижение либо повышение тонуса.
- Варикозное расширение вен, аневризмы.
- Нарушения в структуре стенок сосудов, вызывающее их разрывы с сопутствующим кровоизлиянием во внутренние органы.
Заболевания, которые могут вызывать патологии сосудов:
- Атеросклероз.
- Авитаминоз.
- Эндокринные заболевания.
- Инфекции.
- Расстройство ЦНС вследствие гипертонии либо каких-то неврологических болезней.
Лечение сосудистых заболеваний обязательно должно проводиться с учетом предварительного выявления первостепенного заболевания.
Основные болезни центральных сосудов
На центральные сосуды организм возлагает, пожалуй, самую ответственную задачу — они снабжают кровью головной мозг и сердце. Самой частой из причин патологий сосудов считается атеросклероз в мозговых и коронарных артериях либо аорте, а также позвоночной и сонной артерии.
Последствием возникновения артеросклеротических бляшек выступает ишемия, склонность к образованию тромбов, сужение артерии.
Ишемическая болезнь сердца развивается как следствие недостаточного кровоснабжения в питающих миокард сосудах. Острые проявления ишемии чреваты грозным состоянием под названием инфаркт, который, ко всему, сопровождается кардиогенным шоком.
Ишемия мозговых сосудов — хроническое заболевание, имеющее свойство набирать обороты на протяжении многих лет и являть себя во всей красе по достижении человеком преклонного возраста. У больного человека изменяется характер, он становится раздражительным, мало-помалу теряет память. Ухудшаются слух и зрение. Проявления такой ишемии также чреваты инфарктом, имеющим обыкновение случаться ночью либо к утру.
Лечение
Назначить необходимое лечение при заболеваниях сосудов может только специалист при условии предварительного изучения как самой патологии, так и природы ее происхождения.
Обычно применяется комплексное лечение сосудов: использование соответствующих медицинских препаратов, физиотерапии, лечебной гимнастики, а в определенных случаях – и народные методы.
 При патологии сосудов обычно применяется комплексное лечение
При патологии сосудов обычно применяется комплексное лечениеЕсли лечение заболевания сосудов не возымело должного эффекта, скорее всего, потребуется прибегнуть к радикальным методам. Под такими методами подразумевается необходимость хирургического вмешательства.
Профилактика
В первую очередь, следует знать, что никакое сосудистое лечение не возымеет полноценного эффекта, если пациент курит.
Также из рациона исключается алкоголь, сладкие и жирные продукты. Взамен необходимо обогатить стол рыбой, фруктами, молочными продуктами, а также овощами.
Основное правило: движение – залог здоровья, в том числе и сосудов. Единственное – не следует переусердствовать. Тяжелые физические нагрузки больным противопоказаны.
Проблемами сосудов занимаются самые разнообразные специалисты: нейрохирурги, терапевты, флебологи и некоторые другие. Очень важно при наблюдении у себя сколько-нибудь подозрительных симптомов своевременно обследоваться и пройти необходимое лечение. Такой подход предотвратит развитие тяжелых осложнений.
sostavkrovi.ru
Классификация кровеносных сосудов по функциям
Сосуды в организме выполняют различные функции. Специалисты выделяют шесть основных функциональных групп сосудов: амортизирующие, резистивные, сфинктеры, обменные, емкостные и шунтирующие.
Амортизирующие сосуды
К группе амортизирующих относятся эластические сосуды: аорта, легочная артерия, примыкающие к ним участки крупных артерий. Высокий процент эластических волокон позволяет этим сосудам сглаживать (амортизировать) периодические систолические волны кровотока. Данное свойство получило название Windkessel-эффект. В немецком языке это слово означает «компрессионная камера».
Способность эластических сосудов выравнивать и увеличивать ток крови обуславливается возникновением энергии эластического напряжения в момент растяжения стенок порцией жидкости, то есть переходом некоторой доли кинетической энергии давления крови, которое создает сердце во время систолы, в потенциальную энергию эластического напряжения аорты и крупных артерий, отходящих от нее, выполняющего функцию поддержания кровотока во время диастолы.
Более дистально расположенные артерии относятся к сосудам мышечного типа, так как содержат больше гладкомышечных волокон. Гладкие мышцы в крупных артериях обуславливают их эластические свойства, при этом не изменяя просвета и гидродинамического сопротивления данных сосудов.
Резистивные сосуды
К группе резистивных сосудов принадлежат концевые артерии и артериолы, а также капилляры и венулы, но в меньшей степени. Прекапиллярные сосуды (концевые артерии и артериолы) имеют относительно малый просвет, их стенки обладают достаточной толщиной и развитой гладкой мускулатурой, поэтому способны оказывать наибольшее сопротивление кровотоку.
В многочисленных артериолах вместе с изменением силы сокращения мышечных волокон изменяется диаметр сосудов и, соответственно, общая площадь поперечного сечения, от которой зависит гидродинамическое сопротивление. В связи с этим можно сделать вывод, что основным механизмом распределения системного дебита крови (сердечного выброса) по органам и регулирования объемной скорости кровотока в разных сосудистых областях служит сокращение гладкой мускулатуры прекапиллярных сосудов.
На силу сопротивления посткапиллярного русла влияет состояние вен и венул. От соотношения прекапилярного и посткапиллярного сопротивления зависит гидростатическое давление в капиллярах и, соответственно, качество фильтрации и реабсорбции.
Сосуды-сфинктеры
Схема микроциркуляторного русла выглядит следующим образом: от артериолы ответвляются более широкие, чем истинные капилляры, метаартериолы, которые продолжаются основным каналом. В области ответвления от артериолы стенка метаартериолы содержит гладкомышечные волокна. Такие же волокна присутствуют в области отхождения капилляров от прекапиллярных сфинктеров и в стенках артериовенозных анастомозов.
Таким образом, сосуды-сфинктеры, представляющие собой конечные отделы прекапиллярных артериол, посредством сужения и расширения регулируют количество функционирующих капилляров, то есть от их деятельности зависит площадь обменной поверхности данных сосудов.
Обменные сосуды
К обменным сосудам относятся капилляры и венулы, в которых происходит диффузия и фильтрация. Данные процессы играют важную роль в организме. Капилляры не могут самостоятельно сокращаться, их диаметр изменяется вследствие колебания давления в сосудах-сфинктерах, а также пре- и посткапиллярах, являющихся резистивными сосудами.
Емкостные сосуды
В организме человека нет так называемых истинных депо, в которых задерживается кровь и выбрасывается по мере необходимости. Например, у собаки таким органом служит селезенка. У человека функцию резервуаров крови выполняют емкостные сосуды, к которым относятся главным образом вены. В замкнутой сосудистой системе при изменении емкости какого-либо отдела происходит перераспределение объема крови.
Вены обладают высокой растяжимостью, поэтому при вмещении или выбросе большого объема крови не изменяют параметры кровотока, хотя прямо или косвенно влияют на общую функцию кровообращения. Некоторые вены при пониженном внутрисосудистом давлении имеют просвет в форме овала. Это позволяет им вмещать дополнительный объем крови без растяжения, а изменяя уплощенную форму на более цилиндрическую.
Наибольшую емкость имеют печеночные вены, крупные вены в области чрева и вены подсосочкового сплетения кожи. Всего они вмещают свыше 1000 мл крови, которую выбрасывают при необходимости. Способностью кратковременно депонировать и выбрасывать большое количество крови также обладают легочные вены, параллельно соединенные с системным кровообращением.
Шунтирующие сосуды
К шунтирующим сосудам относятся артериовенозные анастомозы, которые присутствуют в некоторых тканях. В открытом виде они способствуют уменьшению либо полному прекращению кровотока через капилляры.
Кроме этого, все сосуды в организме делятся на присердечные, магистральные и органные. Присердечные сосуды начинают и заканчивают большой и малый круги кровообращения. К ним относятся эластические артерии - аорта и легочный ствол, а также легочные и полые вены.
Функция магистральных сосудов заключается в распределении крови по организму. К сосудам данного типа относятся крупные и средние мышечные экстраорганные артерии и экстраорганные вены.
Органные кровеносные сосуды предназначены для обеспечения обменных реакций между кровью и основными функционирующими элементами внутренних органов (паренхимой). К ним относятся внутриорганные артерии, внутриорганные вены и капилляры.
Видео про сосудистую систему человека:
nashe-serdce.ru
Функциональные типы сосудов
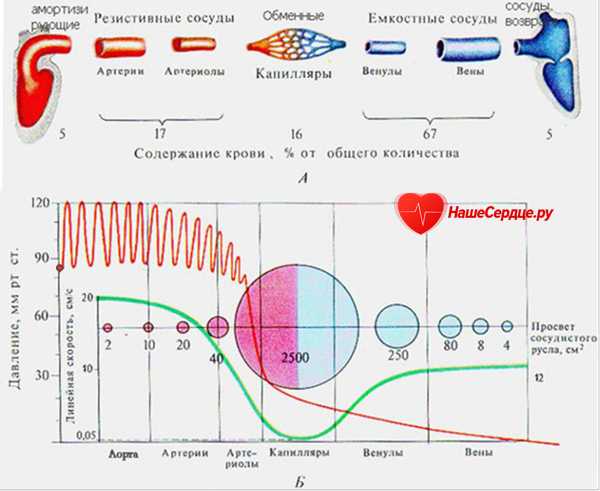
Количество крови у человека составляет 1/12 массы тела человека. Эта кровь распределена в сосудистой системе неодинаково. Примерно 60-65% находится в венозной системе, 10% приходится на сердце, 10% - на аорту и крупные артерии, 2% - в артериолах и 5%- в капиллярах. В состоянии покоя примерно половина крови находится в кровяных депо.
В целом все сосуды выполняют разные задачи, в зависимости от этого все сосуды подразделяются на несколько типов.
1. Магистральные сосуды - это аорта, легочные артерии и их крупные ветви. Это сосуды эластического типа. Функция магистральных сосудов заключается в аккумуляции, накоплении энергии сокращения сердца и обеспечении непрерывного тока крови по всей сосудистой системе.
Значение эластичности крупных артерий для непрерывного движения крови можно объяснить на следующем опыте. Из бака выпускают воду прерывистой струей по двум трубкам: резиновой и стеклянной, которые заканчиваются капиллярами. При этом из стеклянной трубки вода вытекает толчками, а из резиновой - непрерывно и в большом количестве.
Так в организме во время систолы кинетическая энергия движения крови затрачивается на растяжение аорты и крупных артерий, так как артериолы сопротивляются току крови. Вследствие этого через артериолы в капилляры во время систолы проходит меньше крови, чем ее поступило из сердца. Поэтому крупные сосуды растягиваются, образуя как бы камеру, в которую поступает значительное количество крови. Кинетическая энергия переходит в потенциальную, и когда систола заканчивается, растянутые сосуды давят на кровь, и тем самым поддерживают равномерное движение крови по сосудам во время диастолы.
2.Сосуды сопротивления. К ним относятся артериолы и прекапилляры. Стенка этих сосудов имеет мощный слой кольцевой гладкой мускулатуры. От тонуса гладкой мускулатуры зависит диаметр этих сосудов. Уменьшение диаметра артериол приводит к увеличению сопротивления. Если принять общую величину сопротивления всей сосудистой системы большого круга кровообращения за 100%, то 40-60 % приходится на артериолы, в то время как на артерии приходится 20% , венозную систему - 10% и капилляры - 15%. Кровь задерживается в артериях, давление в них повышается. Т.о., функции артериол: 1. Участвуют в поддержании уровня АД; 2. Регулируют величину местного кровотока. В работающем органе тонус артериол уменьшается, что увеличивает приток крови.
3.Сосуды обмена. К ним относятся сосуды микроциркуляции, т.е. капилляры (стенка состоит из 1 сл. эпителия). Способность к сокращению отсутствует. по строению стенки различают три типа капилляров: соматический (кожа, скелетн. и глад. мышцы, кора больших полушарий), висцеральный ("финестрированный"- почки, ж.к.т., эндокринные железы) и синусоидный (базальная мембрана может отсутствовать - костный мозг, печень, селезенка). Функция - осуществление обмена между кровью и тканями.
4.Шунтирующие сосуды. Эти сосуды соединяют между собой мелкие артерии и вены. Функция - перебрасывание крови при необходимости из артериальной системы в венозную, минуя сеть капилляров (например, на холоде при необходимости сохранения тепла). Находятся лишь в некоторых областях тела - уши, нос, стопы и некот. др.
5. Емкостные сосуды. К этим сосудам относятся венулы и вены. В них содержится 60 - 65% крови. Венозная система имеет очень тонкие стенки, поэтому они чрезвычайно растяжимы. Благодаря этому емкостные сосуды не дают сердцу "захлебнуться".
Таким образом, несмотря на функциональное единство и согласованность в работе различных отделов сердечно-сосудистой системы, в настоящее время выделяют три уровня, на которых происходит движение крови по сосудам: 1. Системная гемодинамика, 2. Микрогемодинамика (микроциркуляция), 3. Регионарное (органное кровообращение).
Каждый из этих уровней осуществляет свои функции.
1. Системная гемодинамика обеспечивает процессы кругооборота (циркуляции крови) во всей системе.
Часть свойств этого раздела была изложена выше.
2. Микрогемодинамика (микроциркуляция) – обеспечивает транскапиллярный обмен между кровью и тканями продуктами питания, распада, осуществляет газообмен.
3. Регионарное (органное кровообращение) - обеспечивает кровоснабжение органов и тканей в зависимости от их функциональной потребности.
Системная гемодинамика
Основными параметрами, характеризующими системную гемодинамику, являются: системное артериальное давление, сердечный выброс (СО или МОК), работа сердца (была рассмотрена ранее), венозный возврат, центральное венозное давление, объем циркулирующей крови (ОЦК).
Системное артериальное давление
Данный показатель зависит от величины сердечного выброса и общего периферического сопротивления сосудов (ОПСС). Сердечный выброс характеризуется систолическим объемом или МОК. ОПСС измеряют прямым кровавым методом или вычисляют по специальным формулам. В частности для вычисления ОПСС используют формулу Франка:
R=\(P1 – P2):Q\х1332, где Р1- Р2 – разность давлений в начале и конце пути, Q – величина кровотока в данном участке. ОПСС = 1200 – 1600 дин.с.см-5. При чем в среднем возрасте оно составляет 1323, а к 60-69 годам увеличивается до 2075 дин.с.см-5. Зависит от уровня артериального давления. При его увеличении возрастает в 2 раза.
studfiles.net
Строение и функция сосудов
Сосуды делятся на три большие группы:
-Артерии, которыми кровь движется в направлении от сердца,
-Капилляры, в которых происходит непосредственно обмен между кровью и тканями,
-Вэны, которыми кровь движется по направлению к сердцу.
Кровь перемещается сосудами с участка высокого давления в область низкого давления. Давление крови в артериях называется артериальным. Максимальное давление во время систолы называют систолическим давлением (100-140 мм рт.ст.), а минимальное давление во время диастолы диастолическое (80-160 мм рт.ст),разница между ними называется пульсового давления.
Колебания стенок сосуда при неравномерного перемещения крови создает пульсовой волны. ее исследуют прощупывание артерий, преимущественно на запястье в области лучевой артерии. Частота пульса зависит от физической работы и эмоционального состояния, его высота от ударного объема, напругавид артериального давления и состояния вегетативной нервной системы.
Общий объем крови в сосудах человека зависит от пола, а именно: у мужчин почти 76 мл / кг массы тела, в жинок65 мл / кг. У взрослого человека лишь 9% всего объема крови находится в сосудах малого круга, 84% в сосудах большого круга, 7% в полостях сердца.
Различают линейную, объемную и общую скорость кровотока сосудами.
Линейная скорость это скорость перемещения на расстояние, она наивысшая в аорте, где достигает 0,5 м / с.
Объемная швидкистьце скорость перемещения количества крови через поперечное сечение сосуда, определяется в мл / с.
Общая швидкистьце время, за которое кровь проходит большое и малый круг кровообращения.
При физическом нагрузки в сосудах среднего и малого диаметра существенно возрастает объемная и уменьшается линейная скорость.
Состояние сосудов зависит отнервно-гуморальной регуляции, благодаря которой организм может приспосабливаться к изменению объема крови и влиять на скорость перемещения веществ в ткани.
Ведущую роль в изменении состояния сердца и сосудов имеет вегетативная нервная система, однако существуют примеры, когда люди могут осознанно влиять на их работу. Эти факты приводятся по йогов. А кроме них, известно, что немецкий физиолог XIX века В. Вейер мог по собственному желанию остановить свое сердце. Однажды во время такой демонстрации он потерял сознание.
valeologija.ru
14. Строение и функции кровеносных сосудов.
Артерии - это сосуды, по которым кровь движется от сердца (а не те, по которым течет артериальная кровь (!)). В большом круге кровообращения по артериям течет артериальная кровь, а в малом круге кровообращения по артериям течет венозная кровь. Артерии имеют толстые стенки, в которых содержатся мышечные волокна, а также коллагеновые и эластические волокна. Благодаря этому артерии легко восстанавливают свою форму (сужаются) после их растяжения (расширения) большой порцией крови. Вены - это сосуды, по которым кровь движется к сердцу (а не те, по которым течет венозная кровь (!)). В большом круге кровообращения по венам течет венозная кровь, а в малом круге кровообращения по венам течет артериальная кровь. Стенки вен менее толстые, чем стенки артерий и содержат мало мышечных волокон и эластических элементов. Отличительной особенностью крупных вен конечностей (особенно ног) является наличие специальных образований на их внутренней стенки - клапанов. Клапаны устроены так, что открываются, когда кровь движется к сердцу, и закрываются, когда кровь стремится двигаться в обратном направлении. Наличие клапанов обеспечивает ток крови по венам только в одном направлении - к сердцу. Капилляры - это мельчайшие сосуды, настолько тонкие, что вещества могут свободно проникать через их стенку. Через кровеносные капилляры осуществляется переход питательных веществ и кислорода из крови в клетки и переход углекислого газа и других продуктов жизнедеятельности из клеток в кровь. Помимо кровеносных капилляров, в организме человека находятся лимфатические капилляры, которые являются началом лимфатичской системы. Упрощенно: Если концентрация какого-то вещества (например, кислорода) в крови капилляра больше, чем в межклеточной жидкости, то это вещество переходит из капилляра в межклеточную жидкость (и далее - в клетку) . Если в межклеточной жидкости концентрация какого-то вещества (например, углекислого газа) больше, чем в крови капилляра, это вещество переходит из межклеточной жидкости в капилляр. Суммарная длина кровеносных капилляров в организме человека равна примерно 100 000 км (такой нитью можно три раза опоясать земной шар по экватору) . Общая поверхность кровеносных капилляров в организме равна примерно 1500 га. Из общего числа кровеносных капилляров в покое функционирует только небольшая часть - порядка 30 %. Остальные капилляры находятся в спавшемся состоянии, и кровь по ним не течет. Эти «спящие» капилляры открываются, когда необходима повышенная деятельность того или иного органа. Например, «спящие» капилляры кишечника открываются при пищеварении, «спящие» капилляры высших отделов головного мозга - при умственной работе, «спящие» капилляры скелетных мышц - при сокращении скелетных мышц. Если человек регулярно и длительно занимается определенным видом деятельности, то количество капилляров в органах, испытывающих повышенную нагрузку, увеличивается. Так, у людей занимающихся умственной деятельностью, увеличено число капилляров в высших зонах мозга, у спортсменов - в скелетных мышцах, двигательной зоне мозга, в сердце и в легких.
Круги кровообращения.
Выделяют два круга кровообращения: большой и малый. Большой круг кровообращения начинается от левого желудочка сердца, далее по аорте и артериям и артериол различного порядка кровь разносится по всему организму и на уровне капилляров (микроциркулярного русла) достигает клеток, отдавая питательные вещества и кислород в межклеточную жидкость и забирая взамен углекислый газ и продукты жизнедеятельности . Из капилляров кровь собирается в венулы, далее в вены и направляется в правого предсердия сердца верхней и нижней полыми венами, замыкающие этим большой круг кровообращения.
Малый круг кровообращения начинается от правого желудочка пуль-мональнимы (легочными) артериями. Далее кровь направляется в легкие и после них по пульмональным венам возвращается к левого предсердия.
Таким образом, «левое сердце» выполняет насосную функцию в обеспечении циркуляции крови по большому кругу, а «правое сердце» — по малому кругу кровообращения.
Предсердия имеют относительно тонкую мышечную стенку миокарда, так как они выполняют функцию временного резервуара крови, поступающей к сердцу и проталкивают ее лишь до желудочков. Желудочки (особенно левый) имеют толстую мышечную стенку (миокард), мышцы которых мощно сокращаются, проталкивая кровь на значительное расстояние по сосудам всего тела. Между предсердиями и желудочками имеются клапаны, которые направляют движение крови только в одном направлении (от ярости до желудочков).
Клапаны желудочков расположены также в начале всех крупных сосудов, отходящих от сердца. Между предсердием и желудочком правой стороны сердца расположен трехстворчатый клапан, с левой стороны — двух-створчатый (митральный) клапан. В устье сосудов, отходящих от желудочков, расположенные полулунные клапаны. Все клапаны сердца не только направляют поток крови, а и противодействуют ЕЕ обратному току.
Насосная функция сердца заключается в том, что происходит последовательное расслабление (диастола) и сокращения (систола) мышц предсердий и желудочков.
Кровь, которая движется от сердца по артериям большого круга называется артериальной (обогащенной кислородом). По венам большого круга движется венозная кровь (обогащенная на углекислый газ). По артериям малого круга наоборот; движется венозная кровь, а по венам — артериальная.
Сердце у детей (относительно общей массы тела) больше, чем у взрослых и составляет 0,63-0,8% массы тела тогда как у взрослых 0,5-0.52%. Наиболее интенсивно сердце растет на протяжении первого года жизни и за 8 месяцев его масса удваивается; до 3 лет сердце увеличивается в три раза; в 5 лет — увеличивается в 4 раза, а в 16 лет — восемь раз и достигает массы у ребят (мужчин) 220-300 г. а у девушек (женщин) 180-220 г. У физически тренированных людей и у спортсменов масса сердца может быть больше указанных параметров на 10-30%.
Изменения в строении в работе кровеносных сосудов при регулярных занятиях физической культурой.
Регулярное занятие физической культурой способствует расширение кровеносных сосудов.
studfiles.net
Нарушение функции кровеносных сосудов | Справочник врача
Нарушения физико-механических свойств кровеносных сосудов
Исследование физико-механических свойств кровеносных сосудов (их эластичности, растяжимости, предела прочности и пр.) приобретает в настоящее время не только экспериментально-теоретическое, но и клинико-прикладное значение. Так, прочность кровеносных сосудов необходимо знать при расчете предельных перегрузок, возникающих при скоростных полетах. Даже в здоровом организме, например космонавта, когда он при взлете и посадке испытывает перегрузку и в силу этого происходит смещение внутренних органов в сторону, противоположную направлению движения ракеты, артериальная система переполняется кровью и возникает опасность разрыва сосудов. Особенно резко меняются физико-механические свойства сосудов при патологических процессах — атеросклерозе, гипертонии и др. Поэтому сведения о состоянии сосудистой стенки необходимы и в терапии (например, при испытании новых лекарственных препаратов), и в хирургии, когда решается вопрос об операциях на крупных сосудах, клапанах сердца, выбираются соответствующие протезы и т. д.
Непосредственное определение эластичности и растяжимости живых тканей практически невозможно. Поэтому прибегают к лабораторно-экспериментальным и косвенным методам исследования. В опытах на животных или с отрезками сосудов, извлеченных из тела вскоре после наступления смерти, нашли, что стенки аорты здоровых кроликов и пораженных экспериментальным атеросклерозом по своим свойствам различны. Растягивая стенки аорты малыми грузами, можно видеть, что растяжимость по мере развития атеросклероза постепенно, но непрерывно снижается. Таким образом, склеротические изменения стенок аорты делают ее ригидной, малорастяжимой.
Эластичность сосудов, пораженных атеросклерозом, увеличивается. Участки сосудов, где располагаются обызвествленные бляшки, наиболее уязвимы: в случае повышения кровяного давления при гипертонических кризах сосуды могут разорваться именно в этом месте.
Механическая прочность стенок кровеносных сосудов изучается путем определения предельных нагрузок, требуемых для растяжения и полного разрыва их. Так, прочность восходящей части аорты у здоровых лиц, погибших от случайной травмы, больше (0,8 кг/мм2), чем нисходящей части ее (около 0,1 кг/мм2). Отрезки сосудов, взятые у лиц, погибших от атеросклероза или страдавших гипертонической болезнью, были менее прочными — их предельная прочность составила 0,04—0,08 кг/мм2.
Предельная прочность грудной аорты меняется с возрастом. Наибольшие цифры приходятся на детский (от 2 до 9 лет) и средний (от 20 до 45 лет) возраст. С годами предел прочности аорты снижается.
О прочности сосудов можно судить и по величине его относительного удлинения (растяжимости):
где ε —относительное удлинение; l —первоначальная длина; lΔ —абсолютное удлинение.
Относительное удлинение грудной аорты при разрыве находится в прямой зависимости от состояния ее стенки. Стенки аорты, взятые у людей, умерших от атеросклероза и гипертонической болезни, слаборастяжимы: 52—61% вместо 78—153% у здоровых.
Наибольшая растяжимость стенки аорты в детском возрасте (у мальчика 5 лет) — 217%, У лиц среднего возраста она ниже — 94—100%, а в преклонном возрасте (около 60 лет) составляет 60—70%.
В живом организме эластичность, растяжимость и прочность сосудистой стенки определяются не только состоянием ее эластических и коллагеновых структур, но и зависят от тонуса ее мышечных оболочек.
Прямых методов определения упругости сосудистой стенки в живом организме нет. Но представление о ней можно получить путем определения скорости распространения пульсовой волны.
Скорость распространения пульсовой волны С = l/t — где l — длина сосуда в сантиметрах; t — время запаздывания пульса в секундах.
Время запаздывания пульса на дистальном отрезке артерий по отношению к центральному пульсу (сонная артерия) устанавливается по сфигмограмме.
Расстояние от бифуркации a. carotis communis до начала a. femoralis служит для определения скорости распространения пульсовой волны по сосудам преимущественно эластического типа (Сэ).
Отрезок от бифуркации a. carotis communis до начала a. radialis служит для определения скорости распространения пульсовой волны по сосудам мышечного типа (См).
У здоровых людей среднего возраста Сэ = 5—7 м/сек, См= 5—8 м/сек.
Абсолютные величины См и Сэ могут колебаться в довольно значительном диапазоне даже у здоровых лиц. Более постоянным и показательным является отношение См и Сэ. У здоровых лиц молодого и среднего возраста оно лежит в пределах 1,1—1,3.
Изменение скорости распространения пульсовой волны является одним из наиболее надежных показателей эластичности (упругости) сосудистых стенок и дает возможность с достаточной точностью количественно характеризовать величину упругого напряжения сосудистых стенок.
Зная скорость распространения пульсовой волны, по упрощенной формуле Мэнса можно вычислить модуль упругости, дающий непосредственную количественную характеристику упругого сопротивления сосудов мышечного (Ем) и эластического (Еэ) типов:
В норме модуль упругости сосудов эластического и мышечного типов равен примерно 4000—5000 дин/см2.
У лиц с нормальным кровяным давлением упругое сопротивление стенок сосудов мышечного типа (Ем) немного выше такового эластических сосудов (Еэ). С возрастом ригидность сосудов имеет тенденцию увеличиваться, но в относительно большей степени возрастает ригидность сосудов эластических, чем мышечных.
При гипертонической болезни изменения сложны и различны в разных фазах течения заболевания. В ранних стадиях болезни (неврогенная фаза) скорость распространения пульсовой волны по аорте (Сэ) умеренно повышена, иногда остается в пределах нормы. Скорость распространения пульсовой волны по мышечным сосудам (См) в большинстве случаев значительно повышена. Отношение См/Cэ всегда выше единицы. Это говорит о более или менее равномерных нарушениях растяжимости и мышечных, и эластических сосудов в ранние фазы гипертонической болезни.
Переходная и поздние стадии гипертонической болезни характеризуются значительным увеличением Сэ; в сосудах мышечного типа скорость распространения пульсовой волны нарастает в меньшей степени. Отношение См/Cэ , меньше единицы.
Особенно отчетливо изменения упругого состояния аорты и мышечных сосудов проявляются при сравнении модулей упругости. Модуль упругости стенок эластических сосудов при гипертонической болезни всегда повышен, часто весьма значительно. Модуль упругости мышечных сосудов остается в пределах высшей границы нормы. Это говорит о том, что при значительном повышении кровяного давления сосуды эластического типа растягиваются почти до предела. Их роль амортизаторов и аккумуляторов энергии сердечного сокращения значительно понижается. Условия для работы сердца и всей системы кровообращения становятся неблагоприятными. В то же время сосуды мышечного типа в значительной степени сохраняют растяжимость, а так как по емкости они составляют главную часть артериальной системы, то при повышении кровяного давления становятся основным аккумулятором энергии сокращения сердца.
Следовательно, в условиях гипертонии устанавливаются иные соотношения физико-механических свойств сосудов эластического и мышечного типов. Это можно рассматривать как некий приспособительный механизм, выравнивающий в известной степени те неблагоприятные условия для работы сердца, которые вызваны повышением артериального давления.
От состояния упругости сосудистой стенки и тонуса ее мышечных волокон зависит периферическое сопротивление сосудов (ПС) — суммарное сопротивление системы прекапилляров (артериол). Периферическое сопротивление определяется как отношение среднего динамического давления в миллиметрах ртутного столба к минутному объему в миллилитрах за секунду.
Для расчета СДД по методу Короткова используют формулу Хикема:
где ДД — диастолическое давление в миллиметрах ртутного столба, ПД — пульсовое давление (разница между систолическим и диастолическим давлением) в миллиметрах ртутного столба.
Величина среднего динамического давления с возрастом несколько повышается — от 80 до 100 мм рт. ст.
Периферическое сопротивление в сосудах большого круга кровообращения около 1800 дин/сек/см5, в сосудах малого круга в 6—8 раз меньше. Значительные колебания величины периферического сосудистого сопротивления связаны с нарушением тонуса сосудов.
Нарушения тонуса кровеносных сосудов
Нарушение тонуса кровеносных сосудов заключается либо в повышении (гипертония, гипертензия), либо в понижении (гипотония, гипотензия) в зависимости от изменения механизмов его регуляции. Сложный механизм регуляции сосудистого тонуса может оказаться нарушенным в различных его звеньях: в центральной нервной системе, со стороны желез внутренней секреции, в результате нарушения функции почек и т. д.
Нарушения нервных механизмов регуляции сосудистого тонуса. В поддержании постоянно необходимого уровня артериального давления у человека и высших животных участвуют кора головного мозга и система сосудодвигательных центров гипоталамуса и продолговатого мозга. Хотя у декортицированных животных артериальное давление и сохраняется на исходном уровне, регуляция его становится несовершенной и у них легко возникают как гипертонические, так и гипотонические состояния. Как результат нарушения регуляции сосудистого тонуса возникают или отдельные преходящие приступы сосудистых спазмов, или длительные генерализованные сосудистые спазмы. Преходящие сосудистые спазмы нередко сопровождаются резкими болями ишемического происхождения и ведут к нарушению функции соответствующих мышечных групп или органов (например, перемежающаяся хромота, зависящая от спазма артерий нижних конечностей, резкие спастические боли в брюшной полости, возникающие иногда из-за спазма сосудов и ишемии брюшных внутренностей, спазм коронарных сосудов, приводящий к приступам грудной жабы и т. д.).
Непосредственной причиной генерализованного сосудистого спазма является стойкое возбуждение системы сосудодвигательных центров гипоталамуса и продолговатого мозга. О повышении возбудимости этих центров свидетельствует увеличение прессорных реакций на холод, а также то, что гипертония снимается ганглиоблокаторами, симпатолитическими и седативными средствами.
Стойкое возбуждение прессорных центров и повышение артериального давления могут явиться результатом нарушения динамики процессов возбуждения и торможения в коре головного мозга. В результате воздействия тяжелых жизненных ситуаций, вызывающих перенапряжение корковых процессов, в коре головного мозга человека могут возникнуть явления инертного возбуждения, которые иррадиируют на вазомоторные центры гипоталамуса и продолговатого мозга и вызывают повышение сосудистого тонуса и артериального давления.
В эксперименте у крыс гипертония коркового происхождения может быть получена путем длительного применения сверхсильного звукового раздражителя (например, сильного звонка). В ответ на резкий звук у животных возникает бурная двигательная реакция с признаками возбуждения симпатикуса (расширение зрачков, сокращение пиломоторов и пр.). Особенно чувствительные животные могут погибнуть при первом же сеансе применения звукового раздражителя от острой сосудистой недостаточности, приводящей к резкому снижению сосудистого тонуса и падению Кровяного давления — от так называемого звонкового шока.
Стойкое возбуждение прессорных вегетативных центров может быть результатом прямого раздражающего действия повреждающего фактора на сосудодвигательные центры, как, например, при некоторых формах энцефалита, опухоли дна IV желудочка,, травмах и кровоизлияниях в области промежуточного мозга и гипоталамуса. В эксперименте на собаках непосредственное раздражение центров продолговатого мозга взвесью каолина или вживленными электродами вызывало длительную гипертонию.
Нарушения рефлекторных механизмов регуляции сосудистого тонуса.
Наиболее важные механизмы саморегуляции сосудистого тонуса представлены в организме рецепторными зонами каротидного синуса, дуги аорты и устья полых вен. Исключение или уменьшение влияния барорецепторов каротидного синуса и аорты в эксперименте путем последовательной перерезки соответствующих нервов вызывает очень значительное и стойкое повышение артериального давления — так называемую гипертонию растормаживания (рис. 92).
У человека такие состояния редки, хотя и могут наблюдаться при сифилитическом мезаортите, склерозе аорты, когда возбудимость барорецепторов уменьшается.
Гипертония растормаживания может возникнуть у человека, когда пытаются лечить тяжелые формы бронхиальной астмы путем гломэктомии (удаление каротидных гломусов). Эффект облегчения астмы обычно недлителен, а гипертония растормаживания может оказаться длительной и тяжелой. При гипертонической болезни, однако, возбудимость рецепторов обычно сохраняется и способствует регуляции сосудистого тонуса на фоне имеющейся гипертензии.
Прессорные реакции возникают и при возбуждении хеморецепторов сосудов и тканей вследствие гипоксии, отчасти гиперкапнии, сдвигов рН. Болевые рецепторы при сильном их раздражении вызывают также увеличение артериального давления. Болевой гипертензивный рефлекс реализуется через гормон мозгового слоя надпочечников — адреналин. Эти реакции обычно непродолжительны.
Нарушения гормональных факторов регуляции сосудистого тонуса. Гормоны ряда желез внутренней секреции участвуют в регуляции тонуса сосудов. Нарушения функции этих желез часто оказываются причиной изменений артериального давления.
Избыток гормонов мозгового слоя надпочечников — катехоламинов (например, при опухолях надпочечников — феохромоцитоме) способствует повышению кровяного давления. Недостаток же их (например, при аддисоновой болезни) приводит к понижению артериального давления. Избыток гормонов коркового слоя надпочечников (например, при первичном альдостеронизме) сопровождается повышением артериального давления.
Гиперпродукция вазопрессина и избыток АКТГ (акромегалия, болезнь Иценко—Кушинга) стимулируют гиперфункцию надпочечников с тенденцией к повышению артериального давления.
Гормон щитовидной железы тироксин возбуждает симпатическую иннервацию сердца и таким образом повышает систолическое давление. Гипофункция половых желез часто приводит к нарушению функции вегетативной и центральной нервной системы и отсюда к резким колебаниям артериального давления (гипер- или гипотензивные кризы).
Нарушения функции почек и регуляция сосудистого тонуса. В юкстагломерулярных клетках почек вырабатывается небольшое количество особого вещества — ренина. Ренин сам по себе не активен, но, попав в плазму крови, реагирует с альфа2-глобулином крови и в результате образуется ангиотонин (ангиотензин) — вещество, способное повышать артериальное давление. В норме ангиотензин разрушается ферментом ангиотензиназой и поэтому значительного повышения давления крови не вызывает. При многих заболеваниях почек (воспалительных, дегенеративно-дистрофических), сужении приводящей артериолы или почечной артерии (по последним данным, и при затруднении венозного оттока из почек) образование в юкстагломерулярных клетках ренина значительно повышается; увеличивается и количество ангиотензина в крови. Именно этот механизм лежит в основе так называемой почечной гипертензии.
Гипертония и гипертоническая болезнь. Все состояния с повышением артериального давления можно разделить на две группы: первичную (эссенциальную) гипертонию, или гипертоническую болезнь, на долю которой приходится около 80—90% всех случаев гипертоний, и вторичные, или симптоматические, гипертонии.
Различают гипертонию систолическую и диастолическую. Чаще всего они сочетаются, т. е. одновременно повышается и систолическое, и диастолическое давление. Чистая форма систолической гипертонии зависит от усиления работы сердца и встречается как симптом при базедовой болезни и недостаточности аортальных клапанов. Диастолическая гипертония определяется Сужением артериол и повышением периферического сосудистого сопротивления. Последнее усиливает работу левого желудочка сердца, так как, чтобы прогнать кровь через суженные артериолы, требуется больше энергии. Усиление работы сердца и увеличение минутного объема крови обусловливают появление систолической гипертонии.
К симптоматической (вторичной) гипертонии относятся следующие формы: гипертония при заболеваниях почек, эндокринные формы гипертонии, гипертония при органических поражениях центральной нервной системы (опухоли и травмы межуточного и продолговатого мозга, кровоизлияния, сотрясение мозга и др.). Сюда же относятся формы гипертонии гемодинамического типа, т. е. вызываемые изменениями сердечно-сосудистой системы. Например, при сужении перешейка аорты (коарктация) наблюдается повышение кровяного давления только в артериях верхней половины туловища (в системе сонных и подключичных артерий, межреберных артерий). В артериях нижних конечностей давление не повышено, а иногда и понижено. К гипертониям гемодинамического типа можно отнести и систолическую гипертонию, возникающую при атеросклерозе кровеносных сосудов.
При гипертонической болезни повышение артериального давления — первичный и ведущий признак болезни. Центральным звеном патогенеза гипертонической болезни является изменение тонуса гладких мышц артериол большого круга кровообращения. Меняются и физико-механические свойства сосудистой стенки: уменьшается растяжимость сосудов мышечного типа, возрастает их эластичность.
Изменение состояния артериол определяется нарушением основных механизмов регуляции сосудистого тонуса. Чрезмерное нервное и эмоциональное напряжение, неврозы и другие аналогичные ситуации создают очаги застойного возбуждения в корковых и гипоталамических центрах регуляции сосудов. Вовлечение в этот процесс ретикулярной формации и сосудодвигательного центра продолговатого мозга приводит к истощению центральных сосудодвигательных механизмов, к неспособности адекватно реагировать на периферические неврогенные или гуморальные раздражители.
Чрезмерное нервное или эмоциональное напряжение через симпатические нервные центры способствует гиперсекреции катехоламинов в мозговом слое надпочечников. Если избыток катехоламинов не ликвидируется, они оказывают чрезмерное сосудосуживающее действие. При этом примечательно, что сосудосуживающий эффект не обязательно генерализованный, часто он распространяется на изолированные сосудистые области (почки, сердце, головной мозг). Ишемия почек сопровождается активацией ренин-ангиотензинной системы. Возможно, гипертензии способствует и гиперсекреция альдостерона, который, усиливая реабсорбцию воды и натрия в канальцах почек, увеличивает объем внутрисосудистой жидкости и способствует повышению артериального давления.
Известное значение в механизме гипертонической болезни имеет нарушение холестеринового и белкового обмена. Как указывалось, при атеросклерозе значительно меняются эластичность и растяжимость сосудов, повышается периферическое сопротивление.
Фактором, способствующим развитию гипертонической болезни, является наследственное предрасположение, которое проявляется гиперреактивностью сосудодвигательных механизмов — неадекватностью ответных реакций сосудов на обычные физиологические раздражители и склонностью к нарушениям белково-липоидного обмена еще до возникновения гипертонической болезни.
Гипотония — понижение сосудистого тонуса и падение артериального давления. Нижней границей систолического артериального давления в норме считается 100—105 мм рт. ст., диастолического 60—65 мм рт. ст. Среднее динамическое давление равно 80 мм рт. ст. Средние цифры артериального давления у людей, живущих в южных районах, тропических и субтропических странах, несколько ниже. Показатели давления меняются с возрастом.
Гипотонией принято считать состояние, при котором среднее динамическое давление ниже 75 мм рт. ст.
Падение кровяного давления может возникнуть быстро и резко (острая сосудистая недостаточность — шок, коллапс) или развивается медленно и снижается не так резко — гипотонические состояния или нейро-циркуляторная гипотония.
У некоторых людей гипотония может быть и свойственным им физиологическим состоянием, например у молодых людей, систематически занимающихся спортом, у лиц, выполняющих тяжелую физическую работу, артистов балета и др. В этих случаях, несмотря на понижение артериального давления и замедление сердечных сокращений, ткани организма получают достаточное количество кислорода, вполне удовлетворяющее их потребность. При патологической гипотонии страдает кровоснабжение тканей и обеспечение их кислородом, что сопровождается нарушением функции различных систем и органов. Патологическая гипотония может быть симптоматической, сопровождающей основное заболевание (у болеющих туберкулезом легких, при тяжелых формах малокровия, язвенной болезни желудка, аддисоновой болезни, гипофизарной кахексии и пр.). Выраженную гипотонию вызывает длительное голодание или недоедание, в особенности недостаток в пище белков и жиров, авитаминоз.
При первичной или нейро-циркуляторной гипотонии хроническое понижение артериального давления является одним из первых и основных симптомов заболевания.
Специальные исследования выявляют при первичной гипотонии некоторые нарушения функций центральной нервной системы — ослабление или извращение сосудистых рефлексов, отклонения от нормы сосудистых реакций на холод, тепло, болевые раздражители. Полагают, что при нейро-циркуляторной гипотонии (так же как при гипертонической болезни) имеет место нарушение центральных механизмов регуляции сосудистого тонуса.
Основные патологические изменения при гипотонии возникают в тех же сосудистых областях, что и при гипертонии — в артериолах. Нарушение механизмов регуляции сосудистого тонуса приводит в данном случае к падению тонуса артериол, расширению их просвета, падению периферического сопротивления и понижению артериального давления. Масса циркулирующей крови при этом не меняется, а минутный объем сердца чаще увеличивается. Уменьшается и скорость распространения пульсовой волны по сосудам мышечного типа до 4—5 м/сек.
Различные формы острой сосудистой недостаточности легко воспроизводятся в экспериментах на теплокровных животных (травматический, гетеротрансфузионный, анафилактический и другие виды шока).
Сосудистый тип недостаточности кровообращения Гарвей (1628) определил как «недополнение сердца» в результате перераспределения крови. Классический опыт Гарвея на змеях заключался в следующем: если быстрым движением придать змее вертикальное положение, то ее кровь в силу тяжести (и отсутствия клапанов вен) устремится в хвостовую часть туловища и поступление крови в сердце уменьшится.
spravr.ru